28/04/2022
A sensação de queimação no estômago, conhecida como azia, ou a dor causada por úlceras gástricas são problemas que afetam milhões de pessoas diariamente. Felizmente, a medicina moderna oferece uma gama de soluções eficazes para aliviar e tratar essas condições. Compreender como esses medicamentos funcionam é fundamental para fazer escolhas informadas e gerenciar a saúde digestiva de forma adequada. Neste artigo, vamos mergulhar nos mecanismos de ação dos antiácidos, nos antagonistas do receptor de histamina-2 (bloqueadores H2) e no conceito de liberação modificada, que revoluciona a forma como os fármacos agem em nosso corpo.
- Antiácidos: Neutralizando o Excesso de Acidez
- Antagonistas do Receptor de Histamina-2 (Bloqueadores H2): Suprimindo a Secreção Ácida
- Comprimidos de Liberação Modificada: A Revolução da Posologia
- Perguntas Frequentes sobre Medicamentos Gástricos
- 1. Qual a diferença principal entre antiácidos e bloqueadores H2?
- 2. Posso tomar antiácidos com outros medicamentos?
- 3. Quando devo procurar um médico para problemas de estômago?
- 4. O que significa 'liberação estendida' em um medicamento e qual o benefício?
- 5. Antiácidos curam úlceras ou gastrite grave?
- Conclusão
Antiácidos: Neutralizando o Excesso de Acidez
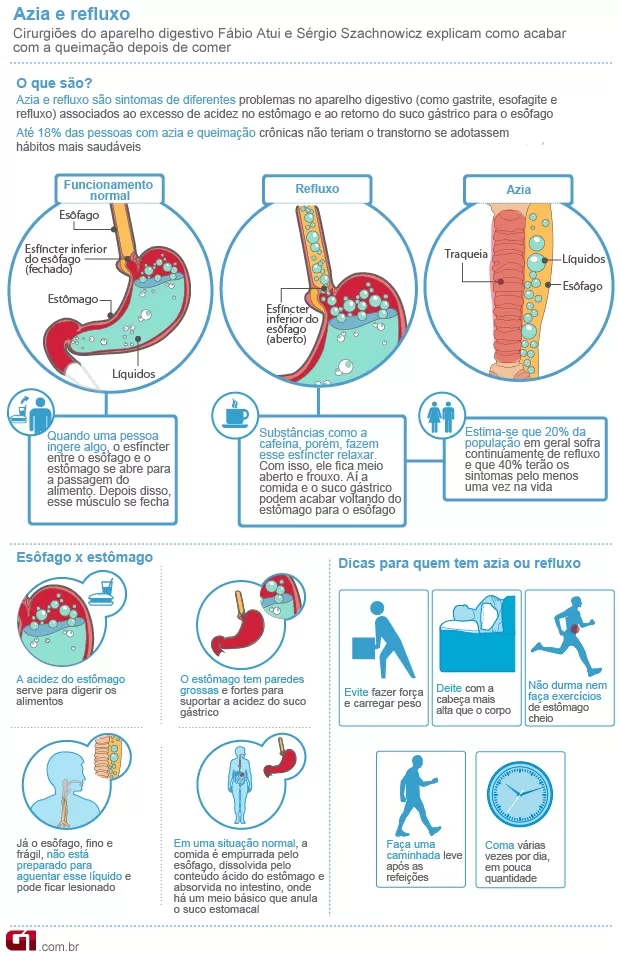
Quando falamos em combater a acidez estomacal de forma rápida e pontual, os antiácidos são os primeiros a serem lembrados. Eles agem como substâncias químicas que neutralizam o ácido gástrico já secretado, elevando o nível de pH no estômago e tornando-o menos ácido. Essa ação proporciona um alívio imediato dos sintomas leves, como azia e indigestão.
É crucial entender que, embora eficazes para o alívio sintomático, os antiácidos não são, por si só, adequados para o tratamento de distúrbios sérios relacionados ao ácido, como úlceras ou gastrite grave. Nesses casos, eles são frequentemente utilizados em conjunto com outros medicamentos, como inibidores da bomba de prótons ou bloqueadores H2, para ajudar a mitigar os sintomas na fase inicial do tratamento. A eficácia de um antiácido varia de acordo com a dose administrada e a quantidade de ácido produzida pelo indivíduo.
A grande maioria dos antiácidos está disponível sem receita médica e pode ser encontrada em diversas formas: comprimidos, comprimidos mastigáveis e líquidos. No entanto, é imprescindível consultar um farmacêutico ou médico antes de iniciar o uso, pois os antiácidos podem interagir com a absorção de outros medicamentos, comprometendo sua eficácia.
Tipos Comuns de Antiácidos e Suas Particularidades
Os antiácidos são compostos por diferentes substâncias, cada uma com suas características, vantagens e possíveis efeitos colaterais:
- Bicarbonato de Sódio e Carbonato de Cálcio: Considerados os antiácidos mais potentes, proporcionam alívio rápido e de curta duração. Contudo, seu uso contínuo pode levar à alcalose (sangue excessivamente alcalino), causando náuseas, dor de cabeça e fraqueza, uma vez que são absorvidos pela corrente sanguínea. Pessoas com dietas restritas em sódio, insuficiência cardíaca ou hipertensão devem evitar esses antiácidos devido ao alto teor de sal.
- Hidróxido de Alumínio: É um antiácido amplamente utilizado e relativamente seguro. No entanto, o alumínio pode se ligar ao fosfato no trato digestivo, o que pode resultar em fraqueza, náuseas e perda de apetite. Esse risco é maior em indivíduos com transtorno por uso de álcool, subnutridos ou com doença renal, incluindo aqueles em diálise. Um efeito colateral comum é a constipação.
- Hidróxido de Magnésio: Mais eficaz que o hidróxido de alumínio, este antiácido age rapidamente e neutraliza os ácidos de forma eficiente. No entanto, o magnésio também possui efeito laxante. Embora pequenas doses diárias possam manter as evacuações regulares, doses superiores a quatro por dia podem causar diarreia. Pacientes com lesões renais devem usar o hidróxido de magnésio em doses muito pequenas, pois uma pequena quantidade de magnésio é absorvida pela corrente sanguínea. Para contrabalançar o efeito laxativo, muitos antiácidos combinam hidróxido de magnésio com hidróxido de alumínio.
É de suma importância que indivíduos com condições preexistentes como doenças cardíacas, hipertensão ou doença renal consultem um profissional de saúde antes de escolher um antiácido, dada a possibilidade de interações e efeitos adversos específicos.
| Tipo de Antiácido | Mecanismo Principal | Início da Ação | Duração da Ação | Principais Efeitos Colaterais | Considerações Importantes |
|---|---|---|---|---|---|
| Bicarbonato de Sódio / Carbonato de Cálcio | Neutralização rápida, absorvidos sistemicamente | Rápido (minutos) | Curta (1-3 horas) | Alcalose, náusea, dor de cabeça, fraqueza | Alto teor de sódio; evitar em dietas restritas, insuficiência cardíaca/hipertensão; uso ocasional. |
| Hidróxido de Alumínio | Neutralização local | Moderado (20-60 minutos) | Moderada (2-5 horas) | Constipação; ligação com fosfato (fraqueza, perda de apetite) | Cuidado em doença renal, subnutrição, alcoolismo. |
| Hidróxido de Magnésio | Neutralização local | Rápido (minutos) | Moderada (2-5 horas) | Diarreia (efeito laxante) | Cuidado em doença renal (absorção de magnésio); frequentemente combinado com alumínio. |
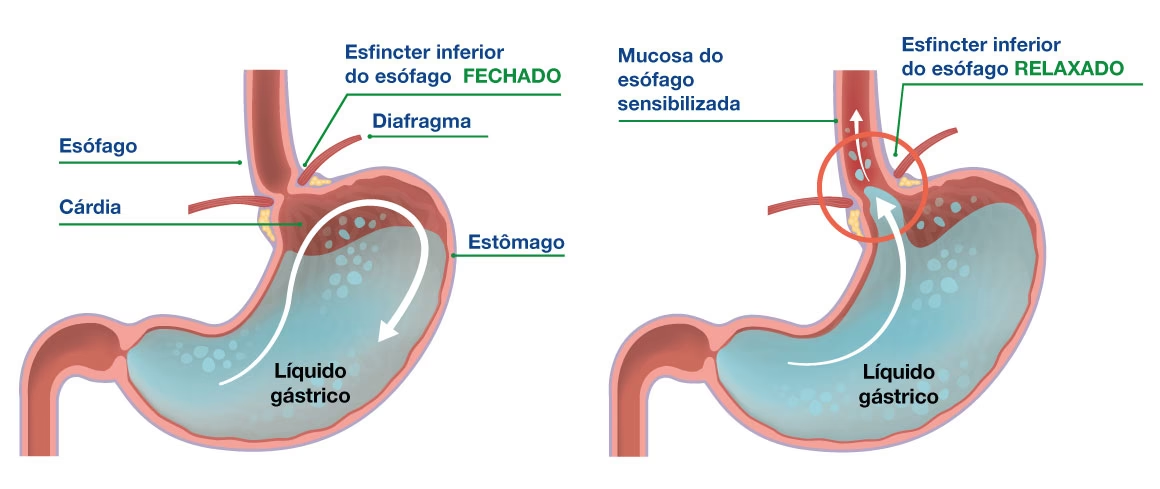
Antagonistas do Receptor de Histamina-2 (Bloqueadores H2): Suprimindo a Secreção Ácida
Diferentemente dos antiácidos que neutralizam o ácido já existente, os antagonistas do receptor de histamina-2, ou bloqueadores H2, atuam inibindo a produção de ácido gástrico. Esses medicamentos – como cimetidina, famotidina e nizatidina – são inibidores competitivos da histamina nos receptores H2 presentes nas células parietais do estômago. Ao bloquear a ação da histamina, eles suprimem a secreção de ácido gástrico estimulada pela gastrina, reduzindo o volume do suco gástrico e a produção de pepsina dependente da histamina.
No Brasil, assim como nos Estados Unidos, a famotidina e a cimetidina (e em alguns locais a nizatidina) podem ser adquiridas sem receita médica, facilitando o acesso para alívio de sintomas. Esses medicamentos são bem absorvidos pelo trato digestório, com início de ação em 30 a 60 minutos após a ingestão oral e efeito máximo em 1 a 2 horas. A administração intravenosa proporciona um início de ação mais rápido, ideal para situações que exigem alívio imediato. A duração da ação é proporcional à dose, variando de 6 a 20 horas.
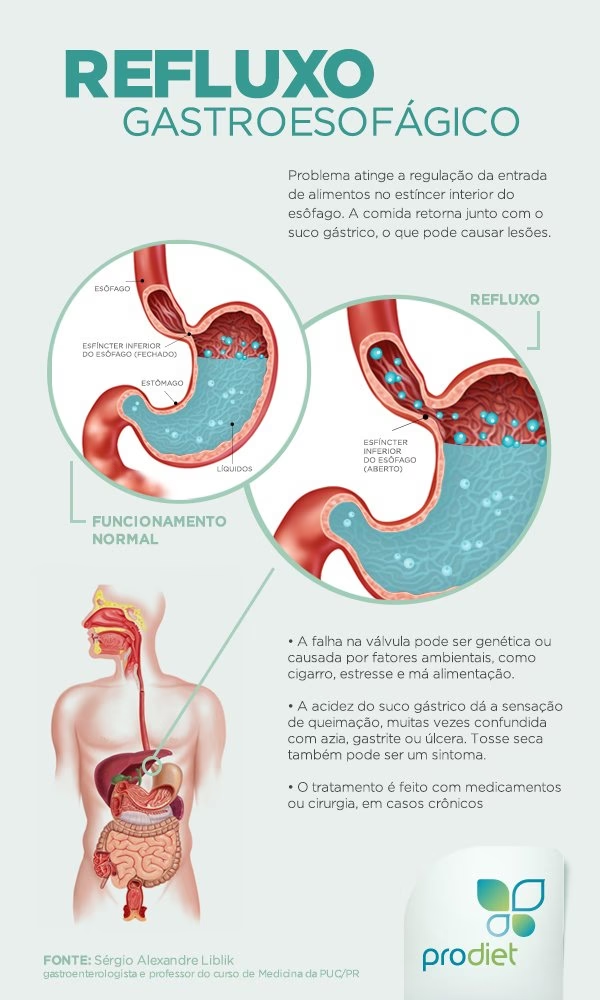
Indicações e Dosagens Comuns
Os bloqueadores H2 são eficazes no tratamento de diversas condições relacionadas à acidez:
- Úlceras Duodenais: Uma dose única diária de cimetidina 800 mg, famotidina 40 mg ou nizatidina 300 mg, administrada ao deitar ou após o jantar, é eficaz por 6 a 8 semanas.
- Úlceras Gástricas: Podem responder ao mesmo esquema de manutenção por 8 a 12 semanas. No entanto, como a secreção gástrica noturna é menor, a administração pela manhã pode ser igualmente ou até mais eficaz.
- Crianças: Crianças com peso igual ou superior a 40 kg podem receber doses equivalentes às dos adultos. Abaixo desse peso, as doses orais de cimetidina devem ser de 10 mg/kg a cada 12 horas.
- Doença do Refluxo Gastroesofágico (DRGE): Os antagonistas do receptor de histamina-2 são utilizados principalmente para o tratamento da dor associada à DRGE. Contudo, para a maioria dos pacientes com úlcera e DRGE mais severa, os inibidores da bomba de prótons (IBPs) tornaram-se a primeira linha de tratamento, superando os bloqueadores H2 em eficácia na supressão ácida prolongada.
- Gastrite: Pode ser curada com famotidina duas vezes ao dia por 8 a 12 semanas.
Segurança e Interações Medicamentosas
É importante notar que a ranitidina, um antagonista do receptor de histamina-2 que era amplamente disponível (oral, IV e sem receita), foi retirada do mercado em vários países, incluindo os Estados Unidos, devido a concentrações inaceitáveis de N-nitrosodimetilamina (NDMA), um provável carcinógeno humano. A cimetidina e a famotidina são alternativas seguras e não contêm NDMA, assim como os inibidores da bomba de prótons.
Em relação aos efeitos colaterais, a cimetidina pode causar pequenos efeitos antiandrogênicos, como ginecomastia reversível e, menos frequentemente, disfunção erétil com uso prolongado. Relatos de alterações do estado mental, diarreia, erupções cutâneas, febre medicamentosa, mialgias, trombocitopenia, bradicardia sinusal e hipotensão após rápida administração intravenosa são raros (geralmente em menos de 1% dos pacientes), mas mais comuns em idosos.
Uma consideração importante são as interações medicamentosas. A cimetidina, e em menor extensão outros bloqueadores H2, interage com o sistema enzimático microssomal P-450 no fígado. Isso pode retardar o metabolismo de outros medicamentos eliminados por esse sistema, como fenitoína, varfarina, teofilina, diazepam e lidocaína, elevando seus níveis no sangue e aumentando o risco de efeitos adversos. Sempre informe seu médico e farmacêutico sobre todos os medicamentos que você está usando.
| Medicamento | Disponibilidade | Mecanismo de Ação | Usos Principais | Duração da Ação | Principais Efeitos Colaterais/Interações |
|---|---|---|---|---|---|
| Cimetidina | Oral, IV, sem receita | Inibidor competitivo da histamina nos receptores H2 | Úlceras duodenais/gástricas, DRGE, gastrite | 6-20 horas (depende da dose) | Ginecomastia, disfunção erétil (uso prolongado); interage com sistema P-450. |
| Famotidina | Oral, IV, sem receita | Inibidor competitivo da histamina nos receptores H2 | Úlceras duodenais/gástricas, DRGE, gastrite | 6-20 horas (depende da dose) | Raros (alterações mentais, diarreia, rash); menos interações P-450 que cimetidina. |
| Nizatidina | Oral, sem receita | Inibidor competitivo da histamina nos receptores H2 | Úlceras duodenais/gástricas, DRGE | 6-20 horas (depende da dose) | Raros (alterações mentais, diarreia, rash); perfil similar à famotidina. |
Comprimidos de Liberação Modificada: A Revolução da Posologia
Além dos mecanismos de ação dos medicamentos, a forma como o princípio ativo é liberado no organismo é um aspecto crucial que influencia a eficácia e a conveniência do tratamento. É aqui que entra o conceito de liberação modificada. Para entender o que significam siglas como BD, XR, SR e outras que acompanham os nomes comerciais de muitos medicamentos, precisamos primeiro compreender o processo de liberação.
A liberação refere-se à saída do princípio ativo de um medicamento para que ele se torne disponível para absorção pelo organismo e, consequentemente, possa exercer seu efeito terapêutico. A liberação convencional é o padrão regular, onde o fármaco é liberado de uma vez, geralmente resultando na necessidade de múltiplas doses diárias para manter um nível terapêutico constante.
Por outro lado, a liberação modificada (do inglês, modified release) é um avanço farmacêutico onde as características de liberação do princípio ativo são alteradas intencionalmente. O objetivo é otimizar o efeito terapêutico, reduzir os efeitos colaterais e aumentar a conveniência para o paciente, que pode, por exemplo, diminuir o número de tomadas diárias.
Decifrando as Siglas da Liberação Modificada
Cada sigla representa um tipo específico de liberação modificada, desenhada para um propósito particular:
- XR (Extended Release - Liberação Estendida): O principal objetivo da liberação estendida é manter a liberação do fármaco por um período de tempo significativamente maior. Isso permite que o intervalo entre as doses seja estendido, geralmente para uma ou duas vezes ao dia. Exemplos incluem Efexor XR, Cipro XR, Glifage XR, Alenthus XR, Frontal XR.
- SR (Sustained Release - Liberação Sustentada): Esta é uma modalidade de liberação estendida que se caracteriza por uma liberação inicial rápida de uma porção da dose do princípio ativo, seguida de uma liberação gradual e contínua do restante da dose por um período prolongado. O resultado é uma ação rápida seguida de um efeito duradouro. Exemplos: Voltaren SR, Indapen SR.
- BD (Bis in Die): Esta sigla deriva de uma expressão em latim que significa 'duas vezes em um dia'. Medicamentos com a sigla BD são formulados para serem tomados apenas duas vezes ao dia, tipicamente a cada 12 horas. Isso contrasta com as versões 'normais' que, para o mesmo princípio ativo, poderiam exigir três tomadas diárias (a cada 8 horas). A redução na frequência de doses facilita a adesão ao tratamento e assegura a correta utilização do medicamento. Exemplos: Amoxil BD, Clavulin BD, Velamox BD.
- AP (Ação Prolongada): Termo genérico que indica uma ação que se estende por mais tempo que a formulação convencional. Exemplo: Tylenol AP.
- LP (Liberação Prolongada): Similar a AP, denota que o fármaco é liberado lentamente ao longo do tempo. Exemplo: Biofenac LP.
- DI (Desintegração Instantânea): Embora possa parecer contraditório com 'liberação modificada', esta sigla se refere a formulações que se desintegram muito rapidamente na boca ou estômago, permitindo uma absorção quase imediata. Exemplo: Biofenac DI.
- CLR (Cronoliberação Regulada): Indica que a liberação do fármaco é controlada para ocorrer em um tempo específico, muitas vezes sincronizado com o ritmo biológico do paciente. Exemplo: Biofenac CLR.
- CD (Controlled Diffusion): Refere-se a um controle específico sobre a difusão e liberação do princípio ativo. Exemplo: Angipress CD.
- SRO (Sustained Release Oral): Indica uma liberação sustentada para uso oral. Exemplos: Hydergine SRO, Parlodel SRO.
- CR (Controlled Release): Termo abrangente para liberação controlada, onde a taxa e/ou local de liberação são modificados. Exemplos: Tegretol CR, Adalat CR.
Existem ainda siglas que não se referem à modificação na liberação, mas sim a outras características do medicamento, como Tylenol DC (Dor de Cabeça) ou Feldene SL (Sublingual).
Perguntas Frequentes sobre Medicamentos Gástricos
1. Qual a diferença principal entre antiácidos e bloqueadores H2?
A principal diferença reside no mecanismo de ação. Antiácidos neutralizam o ácido gástrico que já foi produzido e secretado, oferecendo alívio rápido e temporário dos sintomas. Bloqueadores H2, por outro lado, atuam inibindo a produção de ácido no estômago, agindo na fonte do problema e proporcionando um alívio mais duradouro, embora o início da ação possa ser um pouco mais lento que o dos antiácidos.
2. Posso tomar antiácidos com outros medicamentos?
É fundamental ter cautela. Antiácidos podem interferir na absorção de diversos medicamentos, reduzindo ou aumentando seus efeitos. Por exemplo, podem diminuir a absorção de certos antibióticos ou medicamentos para tireoide. Sempre consulte um médico ou farmacêutico antes de combinar antiácidos com outros fármacos para evitar interações medicamentosas indesejadas.
3. Quando devo procurar um médico para problemas de estômago?
Se você experimentar sintomas persistentes de azia, dor abdominal intensa, dificuldade para engolir, perda de peso inexplicável, vômitos frequentes ou sangue nas fezes/vômito, é crucial procurar atendimento médico imediatamente. Esses sintomas podem indicar condições mais sérias que exigem diagnóstico e tratamento específicos, como úlceras, DRGE severa ou outras doenças gastrointestinais.
4. O que significa 'liberação estendida' em um medicamento e qual o benefício?
'Liberação estendida' (XR) significa que o medicamento é formulado para liberar seu princípio ativo lentamente ao longo do tempo, em vez de tudo de uma vez. O principal benefício é a possibilidade de reduzir a frequência das doses (geralmente para uma ou duas vezes ao dia), o que melhora a adesão do paciente ao tratamento, mantém níveis sanguíneos mais estáveis do fármaco e pode diminuir a incidência de efeitos colaterais.
5. Antiácidos curam úlceras ou gastrite grave?
Não. Antiácidos são eficazes para aliviar os sintomas de azia e indigestão, mas não tratam a causa subjacente de úlceras ou gastrite grave. Para essas condições, é necessário um tratamento mais robusto, que geralmente envolve bloqueadores H2 ou, mais comumente, inibidores da bomba de prótons (IBPs), que promovem a cicatrização da mucosa gástrica.
Conclusão
A variedade de medicamentos disponíveis para o tratamento de condições relacionadas à acidez estomacal reflete o avanço da farmacologia. Desde a neutralização imediata proporcionada pelos antiácidos até a supressão da produção ácida pelos bloqueadores H2, e a conveniência das formulações de liberação modificada, cada opção tem seu papel. Contudo, a automedicação, especialmente para condições crônicas ou severas, pode mascarar problemas mais graves ou levar a efeitos adversos. A orientação de um profissional de saúde é sempre o melhor caminho para garantir um tratamento seguro, eficaz e adequado às suas necessidades individuais, promovendo assim uma melhor qualidade de vida e bem-estar digestivo.
Se você quiser conhecer outros artigos parecidos com Desvendando o Alívio Gástrico: Antiácidos e Mais, pode visitar a categoria Farmácia.
