16/02/2024
A jornada da gravidez é um período de transformação e expectativa, repleto de emoções e descobertas. Para que essa experiência seja a mais segura e saudável possível, tanto para a mãe quanto para o bebê, o acompanhamento médico e multiprofissional é fundamental. Este acompanhamento é conhecido como pré-natal, uma assistência à saúde que visa prevenir e/ou detectar precocemente quaisquer intercorrências, garantindo o desenvolvimento saudável do feto e minimizando os riscos para a gestante.

Mais do que uma série de consultas, o pré-natal é um cuidado integral que abraça a mulher em sua totalidade, considerando aspectos físicos, emocionais e sociais. Ele se estende para além da gestante, envolvendo também o parceiro e a família, promovendo um ambiente de apoio e informação. Compreender a importância e os detalhes desse processo é o primeiro passo para uma gravidez tranquila e consciente.
- Quantas Consultas de Pré-Natal Devem Ser Feitas?
- O Que Acontece Durante as Consultas de Pré-Natal?
- O Pré-Natal do Parceiro: Uma Inclusão Essencial
- Cuidado Bucal na Gestação: O Pré-Natal Odontológico
- Vacinação na Gravidez: Proteção para Mãe e Bebê
- O Primeiro Trimestre: Cuidados Essenciais e Período de Maior Atenção
- Exames Laboratoriais: Um Roteiro Detalhado por Trimestre
- Perguntas Frequentes Sobre o Pré-Natal
Quantas Consultas de Pré-Natal Devem Ser Feitas?
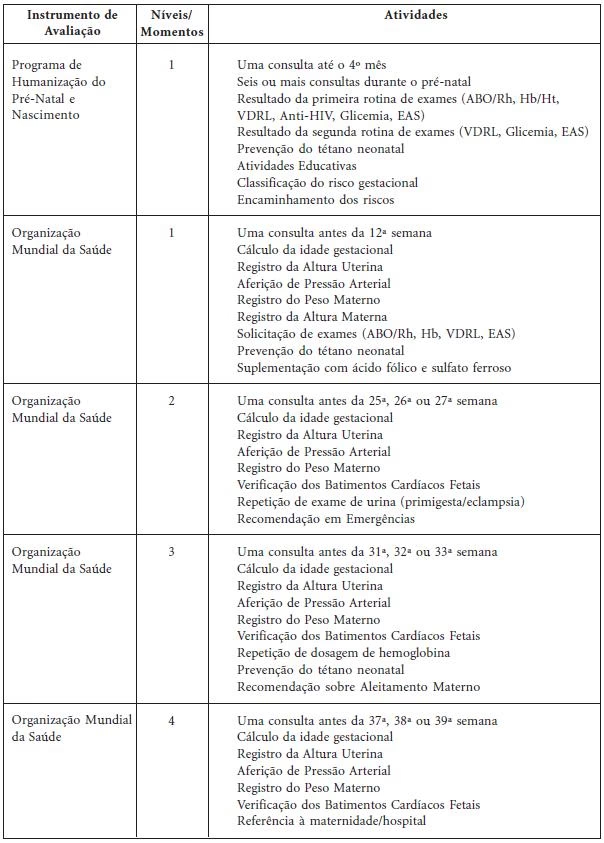
A Organização Mundial da Saúde (OMS) estabelece diretrizes claras para o acompanhamento pré-natal, recomendando um número mínimo de consultas para assegurar a saúde da gestante e do bebê. Segundo a OMS, são indicadas, no mínimo, 6 (seis) consultas de pré-natal, que devem ser intercaladas entre profissionais médicos e enfermeiros, seguindo uma periodicidade específica para cada fase da gestação:
- Até a 28ª semana: As consultas devem ocorrer mensalmente, com um intervalo mínimo de 4 semanas entre cada uma. Esta fase inicial é crucial para o estabelecimento da gravidez e a identificação de riscos precoces.
- Da 28ª até a 36ª semana: A frequência das consultas aumenta para quinzenalmente. Nesse período, o crescimento fetal é mais acelerado, e é importante monitorar de perto a saúde da mãe e o desenvolvimento do bebê.
- Da 36ª até a 41ª semana: As consultas tornam-se semanais. Esta é a reta final da gestação, onde a preparação para o parto é intensificada, e qualquer sinal de complicação precisa ser rapidamente identificado e manejado.
Essa progressão na frequência das consultas reflete a necessidade de um monitoramento mais intensivo à medida que a gestação avança e se aproxima o momento do parto, garantindo que todas as necessidades sejam atendidas e quaisquer preocupações sejam abordadas em tempo hábil.
O Que Acontece Durante as Consultas de Pré-Natal?
A Primeira Consulta: O Marco Inicial
A primeira consulta de pré-natal é um momento fundamental, idealmente realizada até a 12ª semana de gestação. É nela que se estabelece a base para todo o acompanhamento. O profissional de saúde dedica-se a conhecer a gestante e seu parceiro, coletando informações detalhadas sobre o histórico de saúde da mulher, de sua família e do pai do bebê. Este levantamento é essencial para identificar fatores de risco e planejar um cuidado personalizado.
Durante esta consulta, são realizadas diversas ações importantes:
- Cálculo da Idade Gestacional e Data Provável do Parto (DPP): Essencial para acompanhar o desenvolvimento do bebê e planejar os próximos passos.
- Exame Físico Minucioso: Inclui a aferição da pressão arterial, coleta do citopatológico (se indicado), e a verificação da altura e peso da gestante, que serão acompanhados ao longo de todo o pré-natal para monitorar o ganho de peso adequado.
- Testes Rápidos: São realizados testes para detecção precoce de HIV, Sífilis e Hepatite B e C, visando a proteção da mãe e a prevenção da transmissão vertical para o bebê.
- Avaliação Odontológica: Recomenda-se, no mínimo, 1 (uma) consulta para avaliação da saúde bucal, um aspecto muitas vezes negligenciado, mas de grande importância na gestação.
- Orientações Essenciais: O profissional fornece informações sobre a importância da vacinação em gestantes, esclarece dúvidas, explica sobre a fisiologia da gestação e os principais sintomas que podem surgir no primeiro trimestre, e prescreve o ácido fólico/sulfato ferroso, além de outros tratamentos ou encaminhamentos necessários.
- Preenchimento da Caderneta da Gestante: A Caderneta da Gestante é entregue e seu preenchimento é iniciado, tornando-se um documento vital de acompanhamento.
As Demais Consultas: Monitoramento Contínuo
Após a primeira consulta, as visitas subsequentes focam no monitoramento contínuo da saúde da gestante e do bebê. Em cada consulta, são realizadas as seguintes avaliações:
- Preenchimento e Atualização da Caderneta da Gestante: Todas as informações relevantes são registradas, criando um histórico completo e acessível.
- Avaliação Física: Inclui a medição do peso, aferição da pressão arterial e medição da altura uterina para monitorar o crescimento fetal.
- Ausculta do Coração do Bebê: Um dos momentos mais emocionantes, que permite verificar a vitalidade fetal.
- Avaliação dos Exames: Os resultados dos exames laboratoriais trazidos pela gestante são analisados, e novas solicitações podem ser feitas conforme a necessidade.
- Orientações e Esclarecimentos: Continua o processo de educação em saúde, com orientações sobre nutrição, atividade física, sinais de alerta e preparação para o parto.
É importante ressaltar que, caso seja identificado algum fator de risco durante o pré-natal, a gestante deverá ser encaminhada para o pré-natal de alto risco. No entanto, ela deve manter sua vinculação com a Atenção Primária à Saúde, garantindo um cuidado integrado e contínuo.
Um ponto crucial a ser compreendido é que não existe alta do pré-natal. A alta é concedida pela maternidade após o nascimento do bebê. Contudo, é fundamental que a mãe retorne à Unidade de Atenção Primária à Saúde para realizar a triagem neonatal do bebê, a avaliação de sua própria recuperação pós-parto (consulta puerperal) e receber orientações sobre amamentação e os cuidados com o recém-nascido.
O Pré-Natal do Parceiro: Uma Inclusão Essencial
A gravidez é uma jornada que impacta não apenas a mulher, mas também seu parceiro e toda a família. O pré-natal do parceiro é uma iniciativa que visa integrar os homens na paternidade de forma consciente e ativa, além de ser uma excelente oportunidade para promover a saúde masculina, uma população que frequentemente busca menos os serviços de saúde.

A inclusão dos parceiros no acompanhamento pré-natal oferece múltiplos benefícios:
- Detecção Precoce de Doenças: Permite que o parceiro realize exames e testes rápidos para infecções sexualmente transmissíveis (ISTs) e outras condições de saúde, prevenindo a transmissão para a gestante e o bebê.
- Atualização da Carteira Vacinal: Garante que o parceiro esteja com suas vacinas em dia, criando um ambiente mais seguro para a família.
- Incentivo à Participação Ativa: Estimula a presença em atividades educativas nos serviços de saúde, promovendo o compartilhamento de responsabilidades e o fortalecimento do vínculo familiar.
- Promoção do Autocuidado: Conscientiza o homem sobre a importância de cuidar da própria saúde, ao mesmo tempo em que acompanha e apoia sua parceira.
Todos os homens e mulheres adultos, jovens e adolescentes, cujas parceiras estão em acompanhamento de pré-natal, têm o direito de realizar testes rápidos para ISTs e demais exames laboratoriais, além de receber vacinas. A decisão da mulher de ser ou não acompanhada pelo parceiro nas consultas deve ser sempre respeitada pelo profissional de saúde, reforçando a autonomia da gestante.
Exames sugeridos para o parceiro:
- Tipagem sanguínea e Fator RH.
- Testes rápidos/Sorologia para HIV, Sífilis, Hepatite B e C.
- Hemograma.
- Lipidograma.
- Dosagem de glicose.
- Eletroforese de hemoglobina.
Cuidado Bucal na Gestação: O Pré-Natal Odontológico
A saúde bucal durante a gravidez é um componente indispensável de um pré-natal integral. As alterações físicas e psicológicas inerentes ao período gestacional e puerperal podem impactar significativamente a condição da saúde bucal da gestante e, consequentemente, a do bebê. Da mesma forma, condições bucais preexistentes na gestante podem influenciar a evolução da gestação.
Por isso, é fundamental que toda gestante tenha acesso a, no mínimo, uma consulta odontológica durante o pré-natal, independentemente de haver alguma queixa bucal. Nesta consulta, a equipe de saúde bucal irá identificar as necessidades individuais da gestante e elaborar um Plano de Tratamento Preventivo Terapêutico, com o agendamento de consultas adicionais conforme necessário.
As alterações na dieta, a hiperacidez do meio bucal (muitas vezes causada por náuseas e vômitos) e a desinformação sobre a adequada higienização bucal predispõem a agravos como:
- Cárie dentária (a de maior prevalência).
- Erosão no esmalte dentário.
- Mobilidade dentária.
- Gengivite (inflamação da gengiva).
- Periodontite (inflamação mais grave que afeta os tecidos de suporte dos dentes).
É crucial que toda mulher grávida seja avaliada quanto aos seus hábitos de higiene bucal, ao acesso à água fluoretada e às alterações bucais que podem surgir durante a gestação. A prevenção e o tratamento precoce dessas condições contribuem para a saúde geral da mãe e do desenvolvimento fetal.
Vacinação na Gravidez: Proteção para Mãe e Bebê
A vacinação é um pilar da saúde pública e assume uma importância ainda maior durante a gestação. Além de proteger a própria gestante, a vacinação permite a passagem de anticorpos essenciais para o bebê, oferecendo uma proteção inicial contra diversas doenças nos primeiros meses de vida. É um ato de civilidade que contribui para a diminuição da incidência de doenças na população geral.
Vacinas Recomendadas e Sua Importância
As vacinas que a mulher deve observar e receber durante o período gestacional são:
- Vacina contra a Gripe: Presente no calendário oficial e aplicada gratuitamente nos postos de saúde. Pode ser tomada em qualquer período da gestação, idealmente antes ou durante o inverno. A gripe é uma doença grave em gestantes, aumentando em até quatro vezes o risco de desenvolver uma condição crítica e podendo elevar em 30% o risco de nascimento prematuro do bebê. É vital diferenciar a gripe (causada pelo vírus Influenza) de um resfriado comum.
- Tríplice Bacteriana Acelular (DTPa): Protege contra Coqueluche, Tétano e Difteria. A Coqueluche é uma das principais causas de morte em crianças pequenas, especialmente bebês até seis meses. O Tétano possui alta letalidade, especialmente por contaminação do cordão umbilical. A Difteria pode causar obstrução respiratória e alta mortalidade em recém-nascidos. A gestante deve tomar essa vacina entre a 27ª e a 36ª semanas de gestação. Este período é crucial para que a mãe desenvolva e transmita os anticorpos ao feto, protegendo-o desde o nascimento, inclusive em casos de parto prematuro.
- Hepatite B: A vacinação contra Hepatite B é de extrema importância. A transmissão perinatal (durante o parto) pode levar a infecção hepática crônica em quase 25% das crianças contaminadas, com risco de carcinoma hepato-celular ou cirrose. Se a mulher não tiver certeza sobre sua imunização, deve realizar a sorologia e seguir o esquema vacinal recomendado, que geralmente envolve três doses. Mesmo que as três doses não sejam completadas durante a gestação, a primeira e segunda doses já oferecem proteção significativa.
Vacinas Contraindicadas para Gestantes
Mulheres grávidas não podem tomar vacinas vivas, devido ao risco, mesmo que baixo, de a gestante, com imunidade alterada pela gravidez, desenvolver a doença. As principais vacinas contraindicadas são:
- Tríplice Viral: Combate Sarampo, Caxumba e Rubéola.
- Varicela (Catapora).
- Febre Amarela: Há exceções em casos de moradia em regiões de foco de transmissão, onde o médico deve avaliar o risco-benefício.
- BCG: Contra a Tuberculose.
Caso a mulher tome uma vacina contraindicada sem saber que está grávida, deve comunicar imediatamente o seu médico para um acompanhamento adequado.
O Primeiro Trimestre: Cuidados Essenciais e Período de Maior Atenção
O primeiro trimestre da gravidez, que vai da concepção até a 12ª semana, é um período de intensas adaptações no corpo da mulher e de rápido desenvolvimento fetal. É considerado o período mais delicado da gestação, e por isso, exige cuidados especiais.

Mudanças no Corpo e Emoções da Gestante
Nesta fase inicial, a mulher experimenta uma série de mudanças físicas e emocionais significativas, à medida que seu corpo se adapta à nova condição:
- Seios sensíveis e inchados: Devido às alterações hormonais, o desconforto tende a diminuir após algumas semanas.
- Náuseas com ou sem vômito (enjoo matinal): Geralmente iniciam um mês após a gravidez e podem ocorrer a qualquer hora. Para aliviar, recomenda-se comer pequenas quantidades de alimentos leves e de baixo teor de gordura a cada uma ou duas horas, evitar cheiros fortes e manter-se hidratada. Em casos graves, procurar o médico.
- Aumento da micção: O volume de sangue no corpo aumenta, levando os rins a processarem mais líquido, que é então enviado à bexiga.
- Fadiga: O aumento dos níveis de progesterona pode causar sonolência intensa. Descansar o máximo possível, manter uma dieta saudável e praticar exercícios leves podem ajudar.
- Aversões e desejos alimentares: A sensibilidade a certos odores e as mudanças no paladar são comuns e atribuídas às alterações hormonais.
- Azia: Hormônios relaxam a válvula entre o estômago e o esôfago, permitindo o refluxo de ácido. Para prevenir, faça refeições menores e mais frequentes e evite alimentos fritos, cítricos, chocolate e picantes.
- Prisão de ventre: Níveis elevados de progesterona podem retardar o trânsito intestinal. Incluir fibras na dieta, beber bastante líquido (água, sucos de ameixa) e praticar atividade física regular ajudam a aliviar. Suplementos de ferro podem agravar.
Emocionalmente, a gestante pode sentir-se feliz, ansiosa, eufórica e exausta, muitas vezes ao mesmo tempo. É natural preocupar-se com a saúde do bebê, a adaptação à maternidade e as demandas financeiras. Mudanças de humor são normais, mas se tornarem severas, é importante buscar orientação médica.
O Desenvolvimento do Bebê no Primeiro Trimestre
O desenvolvimento fetal é impressionante nesta fase:
- O cérebro, a medula espinhal e os órgãos começam a se formar.
- O coração do bebê começa a bater.
- Braços e pernas começam a brotar, e os dedos das mãos e dos pés iniciam sua formação ao final de oito semanas.
Qual a Semana Mais Perigosa da Gravidez?
O período mais delicado e de maior risco na gestação corresponde, de fato, ao primeiro trimestre, da primeira à 12ª semana. A razão principal é que, nesta fase, ocorre a formação dos órgãos vitais do feto. Consequentemente, é quando há maior risco de malformações congênitas ou de problemas ligados a alterações genéticas.
Estatisticamente, de 10% a 15% das mulheres sofrem aborto espontâneo até a 12ª semana de gestação, sendo a maioria desses casos decorrente de malformações graves do embrião, que são incompatíveis com a vida. Por isso, a atenção redobrada e o início precoce do pré-natal são cruciais neste período.
O Que Grávida Não Pode Fazer nos Primeiros Meses (e na Gestação em Geral)?
Embora não haja uma lista exaustiva de "proibições" específicas para o primeiro trimestre que não se apliquem ao restante da gestação, alguns pontos merecem atenção especial:
- Não "comer por dois": Não há necessidade de calorias extras no primeiro ou segundo trimestres. O foco deve ser na qualidade, não na quantidade.
- Não fumar: O tabagismo é um fator de risco significativo para diversos problemas de saúde no bebê, incluindo baixo peso ao nascer, parto prematuro e complicações respiratórias.
- Não beber álcool: O consumo de álcool, especialmente no primeiro trimestre, quando o cérebro do bebê está em intenso desenvolvimento, pode levar à Síndrome Alcoólica Fetal, causando deficiências físicas e mentais graves. Não existe quantidade segura de álcool na gravidez.
- Não usar drogas ilícitas: Podem aumentar drasticamente os riscos de problemas de saúde tanto para a mãe quanto para o feto, incluindo aborto, parto prematuro e síndromes de abstinência no recém-nascido.
- Não consumir cafeína em excesso: Altos níveis de cafeína durante a gravidez têm sido associados a bebês com baixo peso ao nascer e maior risco de aborto espontâneo. O consumo deve ser moderado e discutido com o médico.
- Não consumir produtos de origem animal crus ou mal cozidos: Carnes e ovos crus ou mal cozidos, assim como produtos lácteos não pasteurizados, apresentam risco de doenças de origem alimentar como listeriose e toxoplasmose. Estas infecções podem causar defeitos congênitos graves e até mesmo aborto espontâneo.
- Não fazer dieta para emagrecer: Cortar grupos alimentares essenciais pode privar o bebê dos nutrientes necessários para seu crescimento e desenvolvimento saudável. O foco deve ser em uma alimentação equilibrada e nutritiva, sob orientação profissional.
Como Saber Se o Bebê Está Bem no Primeiro Trimestre?
A melhor maneira de assegurar o bem-estar do bebê é iniciar o pré-natal precocemente e seguir todas as orientações do obstetra. Na primeira consulta, sua saúde geral será avaliada para identificar fatores de risco e determinar a idade gestacional. É fundamental ser honesta sobre seu histórico de saúde.
O médico também discutirá o rastreamento do primeiro trimestre para anomalias cromossômicas. Após a primeira consulta, as visitas serão agendadas regularmente, e é crucial discutir quaisquer preocupações ou medos, pois nenhuma pergunta é boba ou sem importância.
Exames Laboratoriais: Um Roteiro Detalhado por Trimestre
A saúde da mãe e do feto é monitorada de perto através de uma série de análises clínicas realizadas ao longo da gravidez. Esses exames são prescritos pelo médico assistente e visam verificar o estado de saúde geral da grávida, identificar precocemente possíveis complicações e garantir uma gestação segura. A gravidez é dividida em três trimestres, e cada um possui um conjunto específico de análises.
Exames do 1º Trimestre (até a 13ª semana)
Os exames iniciais são cruciais para estabelecer um panorama da saúde da gestante e detectar condições pré-existentes ou potenciais riscos:
- Tipagem ABO e Fator Rh: Determina o grupo sanguíneo e o fator Rh da mãe. Essencial para verificar a compatibilidade sanguínea com o feto (principalmente se a mãe for Rh negativo e o pai Rh positivo), prevenindo a doença hemolítica do recém-nascido.
- Pesquisa de aglutininas irregulares (Teste de Coombs indireto): Realizado em mães Rh negativo para detectar a presença de anticorpos que podem atacar as células sanguíneas do feto Rh positivo.
- Hemograma Completo: Analisa os componentes do sangue (glóbulos vermelhos, brancos e plaquetas). Ajuda a detectar anemias (como a ferropênica, comum na gravidez), infecções e outras condições hematológicas.
- Glicemia em jejum: Avalia os níveis de açúcar no sangue para rastrear diabetes pré-existente ou o início de diabetes gestacional, que pode afetar o desenvolvimento fetal.
- VDRL - Rastreio da Sífilis: Teste para detectar sífilis, uma infecção sexualmente transmissível que pode causar problemas graves ao feto se não tratada.
- Serologia Rubéola – IgG e IgM: Verifica a imunidade da gestante à rubéola. A infecção por rubéola durante a gravidez pode causar malformações graves no feto.
- Rastreio da Infecção do VIH (HIV): Teste para detectar o vírus HIV, permitindo intervenções precoces para prevenir a transmissão vertical para o bebê.
- Rastreio da Hepatite B (pesquisa de AgHBs): Avalia a presença do vírus da Hepatite B, também para prevenir a transmissão ao recém-nascido.
- Rastreio da bacteriúria assintomática (Urocultura): Detecta a presença de bactérias na urina mesmo sem sintomas, prevenindo infecções urinárias que podem levar a parto prematuro.
- Rastreio Bioquímico do 1º Trimestre (PAPP-A e ß-HCG livre): Exames de sangue que, combinados com a ultrassonografia de translucência nucal, têm alta sensibilidade para o rastreio das Trissomias 21 (Síndrome de Down), 18 (Síndrome de Edwards) e 13 (Síndrome de Patau).
Exames do 2º Trimestre (entre 14ª e 27ª semana)
Nesta fase, os exames complementam a avaliação inicial e focam em aspectos específicos do desenvolvimento fetal e da saúde materna:
- Serologia Toxoplasmose – IgG e IgM: Em mulheres não imunes no 1º trimestre, é repetido para verificar se houve infecção recente. A toxoplasmose pode causar danos neurológicos e visuais no feto.
- PTGO c/ 75g (Teste Oral de Tolerância à Glicose): Realizado entre a 24ª e 28ª semana para diagnosticar diabetes gestacional, mesmo que a glicemia em jejum tenha sido normal.
- Hemograma Completo: Repetido para monitorar a anemia e outros parâmetros sanguíneos.
- Urocultura com eventual teste de sensibilidade aos antibióticos: Repetido para monitorar infecções urinárias.
- Pesquisa de aglutininas irregulares (Teste de Coombs indireto) nas mulheres Rh negativo: Repetido para monitorar a produção de anticorpos, especialmente antes da administração da imunoglobulina anti-D (se indicada).
- Rastreio Bioquímico do 2º Trimestre (PAPP-A e AFP - Alfa-Fetoproteína): Pode ser realizado como alternativa ou complemento ao rastreio do 1º trimestre para anomalias cromossômicas e defeitos de tubo neural.
Exames do 3º Trimestre (a partir da 28ª semana)
Os exames finais visam garantir que a mãe e o bebê estejam prontos para o parto e identificar quaisquer condições que possam surgir na fase final da gestação:
- Hemograma Completo: Repetido para verificar o estado nutricional e a ausência de anemia antes do parto.
- VDRL: Repetido para rastreio da sífilis, garantindo que não haja infecção recente antes do parto.
- Serologia Toxoplasmose - IgG e IgM (em mulheres não imunes): Repetido se a gestante ainda não for imune, para monitorar o risco de infecção perto do parto.
- VIH 1 e 2: Repetido para garantir a ausência de infecção ou iniciar o tratamento adequado se houver soroconversão.
- Rastreio da Hepatite B (pesquisa de AgHBs): Apenas para grávidas não vacinadas e não imunes no 1º trimestre, para garantir a proteção do bebê ao nascer.
- Urocultura com eventual teste de sensibilidade aos antibióticos (TSA): Repetido para garantir que não haja infecções urinárias ativas no momento do parto.
- Colheita (1/3 externo da vagina e ano-retal) para pesquisa específica de Streptococcus β hemolítico do grupo B: Realizado entre a 35ª e 37ª semana. A detecção dessa bactéria é crucial, pois ela pode ser transmitida ao bebê durante o parto, causando infecções graves como sepse ou meningite. Se presente, a gestante receberá antibióticos durante o trabalho de parto para prevenir a transmissão.
Perguntas Frequentes Sobre o Pré-Natal
Existe alta do pré-natal?
Não, não existe uma "alta" formal do pré-natal. A alta médica da gestação é dada pela maternidade após o nascimento do bebê. No entanto, é fundamental que a mãe retorne à Unidade de Atenção Primária à Saúde após o parto para a consulta puerperal, para a triagem neonatal do bebê e para receber orientações sobre amamentação e os cuidados pós-parto.
Quais vacinas a gestante não pode tomar?
Gestantes não podem tomar vacinas de vírus e bactérias vivos atenuados devido ao risco, mesmo que baixo, de desenvolver a doença. Isso inclui a Tríplice Viral (Sarampo, Caxumba, Rubéola), Varicela (Catapora), Febre Amarela (com exceções em áreas de risco e avaliação médica) e BCG (contra a Tuberculose).
Qual a semana de maior risco na gravidez?
O período mais delicado e de maior risco na gravidez é o primeiro trimestre, da concepção até a 12ª semana. Isso se deve ao fato de que é nesta fase que ocorre a formação dos órgãos e sistemas do feto, tornando-o mais vulnerável a malformações e a fatores que podem levar a abortos espontâneos.
É normal sentir náuseas e cansaço no início da gravidez?
Sim, é totalmente normal. Náuseas (enjoo matinal, que pode ocorrer a qualquer hora do dia ou da noite) e cansaço excessivo são sintomas muito comuns no primeiro trimestre da gravidez, causados principalmente pelas intensas alterações hormonais, como o aumento da progesterona. Geralmente, esses sintomas tendem a diminuir ou desaparecer no segundo trimestre.
O que é a Caderneta da Gestante e qual sua importância?
A Caderneta da Gestante é um documento fundamental que acompanha a mulher durante toda a gravidez. Ela contém informações sobre os direitos da gestante, o cartão de consultas, espaço para registro de exames e vacinas, dicas para uma gravidez saudável, sinais de alerta, e orientações sobre o desenvolvimento do bebê e o parto. É como um documento de identidade da gravidez, que deve ser mantido sempre com a gestante para que todos os profissionais de saúde tenham acesso ao seu histórico, garantindo um atendimento contínuo e seguro.
Qual a importância do pré-natal odontológico?
O pré-natal odontológico é crucial porque a saúde bucal da gestante está intrinsecamente ligada à sua saúde geral e à do bebê. Alterações hormonais e de hábitos alimentares durante a gravidez podem aumentar o risco de cáries, gengivite e periodontite. Infecções bucais não tratadas podem, em alguns casos, estar associadas a complicações na gravidez, como parto prematuro. Assim, a consulta odontológica previne e trata problemas bucais, contribuindo para uma gestação mais saudável.
A gravidez é um milagre da vida, e o pré-natal é o alicerce para que essa experiência seja vivenciada com a máxima segurança e tranquilidade. Ao seguir as recomendações médicas, realizar os exames necessários e buscar informações confiáveis, as futuras mães e seus parceiros estarão construindo um futuro mais saudável para toda a família. Lembre-se: sua saúde e a do seu bebê são prioridades.
Se você quiser conhecer outros artigos parecidos com Pré-Natal: Guia Essencial para uma Gestação Saudável, pode visitar a categoria Saúde.

