06/10/2022
A farmacologia, do grego phármakon (droga) e lógos (estudo), é a ciência que se dedica a desvendar a intrincada relação entre as substâncias químicas e os sistemas biológicos. Nascida em meados do século XIX, essa disciplina revolucionou a medicina ao permitir uma compreensão aprofundada de como os medicamentos atuam no organismo, transformando a arte de curar em uma ciência precisa. Quando essas substâncias possuem propriedades medicinais, são designadas como fármacos, e seu estudo abrange desde sua composição e propriedades até suas interações, toxicologia e os efeitos desejáveis que podem ser empregados no tratamento de diversas enfermidades.
Um dos pilares da farmacologia é a máxima de Paul Ehrlich: "Corpora non agunt nisi fixata" (Um fármaco não agirá, a menos que esteja ligado). Essa frase encapsula a ideia fundamental de que, para um fármaco exercer seu efeito, ele geralmente precisa se ligar a um receptor específico no organismo. Contudo, como em toda ciência, existem exceções notáveis, como os diuréticos e purgativos osmóticos, os antiácidos e os agentes quelantes de metais pesados, que atuam por mecanismos não-receptores. A complexidade dessa interação é o cerne da farmacologia, que busca entender não apenas o que o fármaco faz ao corpo, mas também o que o corpo faz com o fármaco.
As Quatro Finalidades Essenciais da Farmacologia
A farmacologia não é uma disciplina estática; ela se ramifica em diversas áreas de estudo que culminam em quatro finalidades principais, cruciais para a medicina moderna e o bem-estar dos pacientes:
1. Compreensão Detalhada da Interação Fármaco-Receptor
Esta finalidade se concentra em investigar os mecanismos moleculares e celulares pelos quais as substâncias químicas, especialmente os fármacos, interagem com os sistemas biológicos. O objetivo é mapear como um fármaco se liga a um alvo específico (um receptor, uma enzima, um canal iônico, etc.) e qual cascata de eventos bioquímicos essa ligação desencadeia. Entender essa interação é fundamental para explicar os efeitos terapêuticos e os potenciais efeitos adversos de um medicamento. É aqui que se define a especificidade do fármaco e sua seletividade, buscando medicamentos que atuem precisamente onde são necessários, minimizando impactos em outras partes do corpo.
2. Desenvolvimento e Caracterização Abrangente de Fármacos
A farmacologia é a base para a descoberta e o desenvolvimento de novas terapias. Esta finalidade envolve a pesquisa intensiva de novas moléculas com potencial medicinal, avaliando suas propriedades químicas, farmacodinâmicas (o que o fármaco faz ao corpo) e farmacocinéticas (o que o corpo faz ao fármaco). Inclui também a análise da toxicologia, ou seja, os efeitos adversos e a segurança de um medicamento em diferentes doses e populações. O objetivo é garantir que os medicamentos que chegam ao mercado sejam não apenas eficazes, mas também seguros para o consumo humano, passando por rigorosos testes pré-clínicos e clínicos.
3. Otimização da Farmacocinética (ADME)
Esta é talvez a finalidade mais prática e diretamente aplicável ao uso clínico dos medicamentos. A farmacocinética estuda o caminho que o fármaco percorre no organismo, desde o momento em que é administrado até sua completa eliminação. Os quatro processos-chave são Absorção, Distribuição, Metabolismo e Excreção (ADME). Compreender o ADME de um fármaco é vital para determinar a dosagem correta, a frequência de administração, a via mais eficaz e para prever possíveis interações medicamentosas. Sem esse conhecimento, seria impossível garantir que a concentração do fármaco atinja o local de ação de forma adequada e se mantenha dentro da janela terapêutica.
4. Aplicação Terapêutica e Gestão de Segurança do Paciente
Finalmente, todo o conhecimento adquirido nas outras finalidades converge para a aplicação prática da farmacologia na clínica. Esta área visa utilizar o entendimento dos fármacos para tratar doenças de forma eficaz, individualizando terapias e minimizando riscos. Envolve a farmacovigilância (monitoramento de efeitos adversos após a comercialização), a farmacogenômica (como a genética individual influencia a resposta aos fármacos) e o desenvolvimento de protocolos de tratamento. O objetivo primordial é melhorar a qualidade de vida dos pacientes, garantindo que recebam o tratamento mais seguro e eficaz disponível.
A Jornada do Fármaco: Absorção, Distribuição, Metabolismo e Excreção (ADME)
Para que um fármaco exerça seu efeito terapêutico, ele precisa percorrer uma verdadeira odisseia dentro do corpo. Essa jornada é minuciosamente estudada pela farmacocinética, que se desdobra nas etapas de Absorção, Distribuição, Metabolismo e Excreção. Entender cada uma delas é crucial para a eficácia e segurança dos medicamentos.
1. Absorção: O Ponto de Entrada
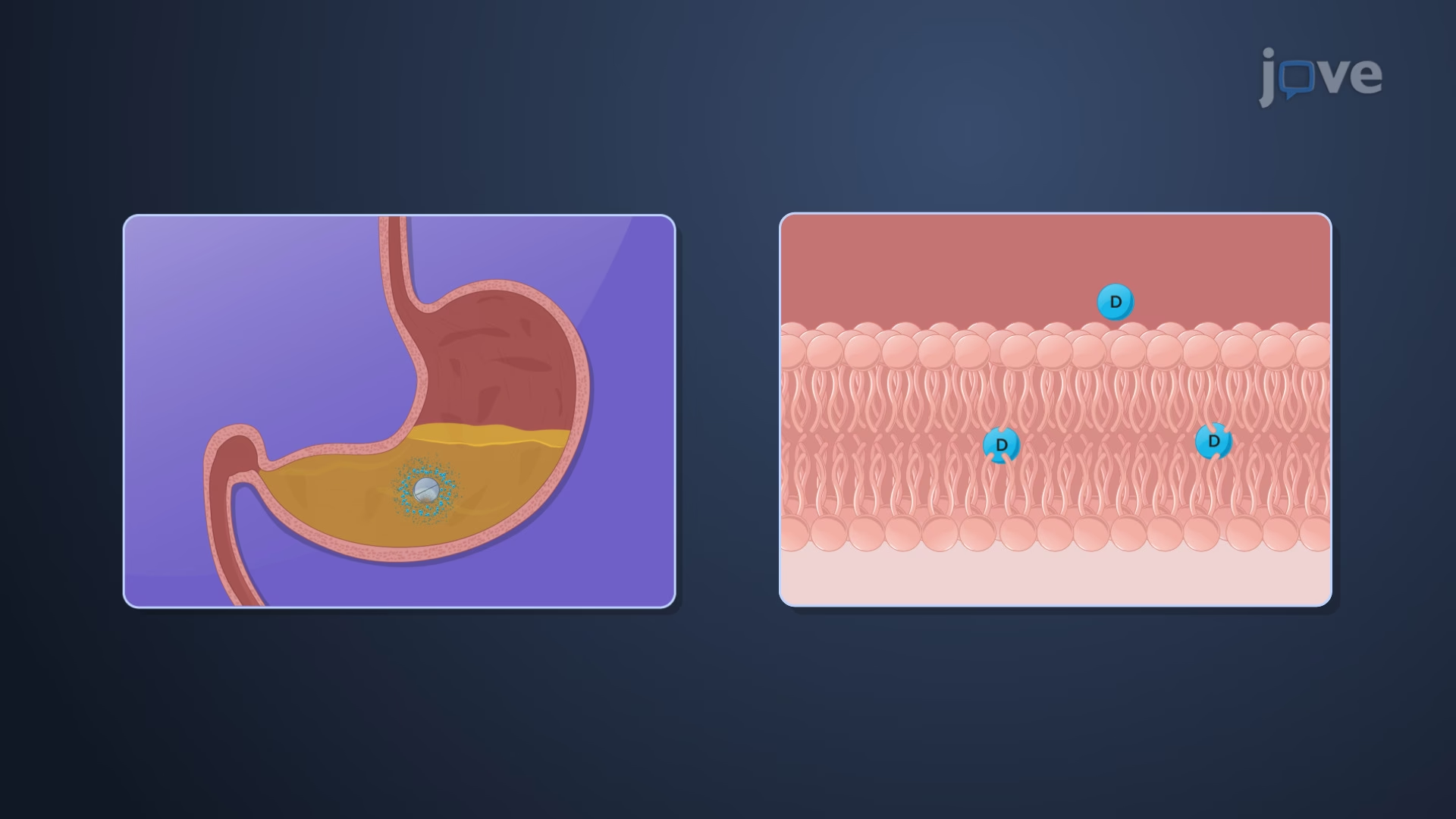
A absorção é o processo pelo qual um fármaco passa do local de administração para a corrente sanguínea. A via de administração desempenha um papel fundamental nesse processo. Enquanto a via intravenosa (IV) insere o fármaco diretamente na circulação, eliminando a fase de absorção, outras vias exigem que o fármaco atravesse uma ou mais barreiras biológicas.
As principais vias de administração e suas implicações na absorção incluem:
- Oral: A mais comum. O fármaco deve sobreviver ao ambiente ácido do estômago e ser absorvido principalmente no intestino delgado.
- Subcutânea (SC) e Intramuscular (IM): O fármaco é injetado sob a pele ou no músculo, sendo absorvido pelos capilares sanguíneos.
- Respiratória (Inalação): Fármacos gasosos ou em aerossol são absorvidos rapidamente pelos alvéolos pulmonares.
- Cutânea (Tópica): Absorção através da pele, geralmente para efeitos locais, mas pode haver absorção sistêmica.
- Retal: Absorção através da mucosa retal, útil para pacientes que não podem usar a via oral.
A maioria dos fármacos é absorvida no intestino, devido à sua grande área de superfície e pH favorável. Fármacos ácidos fracos, como o Ácido Acetilsalicílico, são melhor absorvidos no ambiente ácido do estômago, onde permanecem em sua forma não ionizada (lipossolúvel). Já os fármacos bases fracas são predominantemente absorvidos no intestino, cujo pH é mais básico. A forma farmacêutica também influencia a velocidade de absorção. Fármacos em solução são absorvidos mais rapidamente, pois já estão em estado solúvel, enquanto comprimidos e cápsulas precisam passar por desintegração e dissolução. Veja a ordem de tempo de absorção:
| Forma Farmacêutica | Tempo de Absorção (Relativo) | Características |
|---|---|---|
| Solução | Mais Rápido | Já dissolvida, pronta para absorção. |
| Suspensão | Rápido | Partículas suspensas, necessitam de alguma dissolução. |
| Cápsula | Moderado | Invólucro precisa se dissolver para liberar o pó. |
| Comprimido | Mais Lento | Precisa desintegrar e dissolver antes da absorção. |
2. Distribuição: O Caminho pelo Corpo
Após ser absorvido, o fármaco entra na corrente sanguínea e é distribuído para os diferentes compartimentos corporais (órgãos, tecidos, fluidos). A distribuição é influenciada por diversas características do fármaco, como tamanho e peso molecular, carga elétrica, pH, lipossolubilidade e, crucialmente, sua capacidade de ligação a proteínas plasmáticas, como a albumina. Apenas a fração livre (não ligada às proteínas) do fármaco é farmacologicamente ativa e capaz de interagir com os receptores ou ser metabolizada e excretada. Fatores como o fluxo sanguíneo para os órgãos e a presença de barreiras específicas, como a barreira hematoencefálica, também determinam a extensão da distribuição.
O conceito de volume de distribuição (Vd) é importante aqui. Ele representa o volume hipotético de fluidos corporais no qual um fármaco estaria distribuído para ter a mesma concentração que no plasma. Um Vd alto indica que o fármaco está amplamente distribuído nos tecidos, enquanto um Vd baixo sugere que ele permanece predominantemente no plasma. A compreensão da distribuição é vital para prever a concentração do fármaco nos locais de ação e para ajustar a dosagem em condições específicas, como em pacientes com insuficiência renal ou hepática.
3. Metabolismo ou Biotransformação: A Transformação Química
O metabolismo é o processo pelo qual os fármacos são quimicamente modificados no organismo, principalmente por ação enzimática. O principal órgão metabolicamente ativo é o fígado, embora outros órgãos como os rins, pulmões e intestinos também contribuam. O objetivo primário do metabolismo é tornar os fármacos mais polares (hidrossolúveis), facilitando sua excreção pelos rins. No entanto, o metabolismo pode ter diversos resultados:
- Inativação: A maioria dos fármacos é transformada em metabólitos inativos.
- Ativação: Algumas "pró-drogas" são inativas e precisam ser metabolizadas para se tornarem ativas (ex: sulfas).
- Modificação de Efeitos: A formação de metabólitos ativos com efeitos diferentes ou tóxicos.
O metabolismo ocorre em duas fases principais:
- Fase I (Reações de Funcionalização): Introduzem ou expõem grupos funcionais polares. Incluem oxidação (catalisada principalmente pelo sistema citocromo P450 ou CYP450), redução e hidrólise.
- Fase II (Reações de Conjugação): Moléculas endógenas (como ácido glucurônico, sulfato, glutationa) são ligadas ao fármaco ou a seus metabólitos da Fase I, tornando-os ainda mais polares e, na maioria das vezes, inativos.
Diversos fatores podem alterar a velocidade da biotransformação, impactando a eficácia e a toxicidade dos fármacos. Isso inclui inibição enzimática (um fármaco inibe o metabolismo de outro), indução enzimática (um fármaco aumenta a atividade das enzimas que metabolizam outro), tolerância farmacológica, idade (neonatos e idosos têm metabolismo diferente), patologias (especialmente doenças hepáticas), diferenças genéticas, sexo e o uso concomitante de outras drogas. A primeira passagem hepática é um fenômeno crucial para fármacos administrados por via oral, onde grande parte da dose pode ser metabolizada no fígado antes de atingir a circulação sistêmica, reduzindo sua biodisponibilidade.
4. Excreção: A Saída do Organismo
A excreção é o processo final pelo qual o fármaco e seus metabólitos são eliminados do organismo. Os principais órgãos excretores são os rins (através da urina) e o fígado (através da bile, que é eliminada pelas fezes). Outras vias menos importantes incluem a pele (suor), glândulas salivares e lacrimais, e os pulmões (para gases anestésicos voláteis).
A excreção renal é o principal meio para a maioria dos fármacos e seus metabólitos. Nos rins, ocorrem três processos:
- Filtração Glomerular: Apenas a fração livre (não ligada a proteínas) do fármaco é filtrada do sangue para os túbulos renais.
- Reabsorção Tubular: Fármacos lipossolúveis podem ser reabsorvidos dos túbulos de volta para a corrente sanguínea, especialmente se a urina estiver concentrada. O pH da urina pode influenciar a reabsorção, pois fármacos em sua forma não ionizada são mais facilmente reabsorvidos.
- Secreção Tubular: Transportadores ativos nas células tubulares secretam fármacos (ácidos e bases) do sangue para a urina, um processo que pode ser saturável e sujeito a interações medicamentosas.
Fármacos que são mais apolares tendem a passar pelo processo de metabolização para se tornarem mais polares e, assim, serem mais facilmente eliminados pela urina. Nesse caso, o que é eliminado são os metabólitos do fármaco, não o fármaco original. Por outro lado, fármacos que já são polares podem ser eliminados pela urina sem passar por uma biotransformação significativa, sendo excretados em sua forma original. A função renal é um fator crítico na determinação da dosagem de muitos medicamentos, e o comprometimento renal pode levar ao acúmulo e à toxicidade do fármaco.
A Importância da Farmacologia na Prática Clínica
A compreensão profunda da farmacologia, especialmente dos processos de ADME, é indispensável para todos os profissionais de saúde. Ela permite a seleção do medicamento mais adequado para cada paciente, a definição da dosagem e da frequência de administração ideais, a previsão e o manejo de interações medicamentosas, e a minimização de reações adversas. Em última análise, o conhecimento farmacológico é a chave para garantir a segurança e a eficácia da terapia medicamentosa, otimizando os resultados para o paciente.
Perguntas Frequentes (FAQ)
1. O que é biodisponibilidade?
A biodisponibilidade refere-se à fração de uma dose administrada de um fármaco que atinge a circulação sistêmica de forma inalterada e a velocidade com que isso ocorre. Para fármacos administrados por via intravenosa, a biodisponibilidade é de 100%. Para outras vias, especialmente a oral, a biodisponibilidade pode ser menor devido à absorção incompleta e ao metabolismo de primeira passagem hepática.
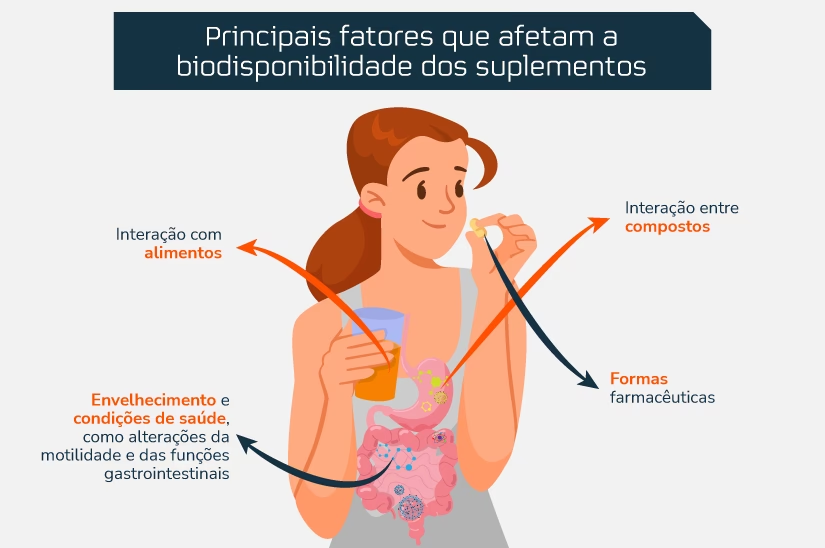
2. Por que alguns medicamentos não podem ser tomados com alimentos?
A presença de alimentos no estômago pode influenciar a absorção de medicamentos de diversas maneiras. Alimentos podem alterar o pH do estômago, formar complexos com o fármaco, atrasar o esvaziamento gástrico ou competir por mecanismos de transporte, resultando em absorção diminuída ou aumentada. Por isso, alguns medicamentos são recomendados para serem tomados com o estômago vazio para garantir sua máxima absorção e eficácia.
3. Qual a importância do metabolismo para a segurança do medicamento?
O metabolismo é crucial para a segurança do medicamento porque ele geralmente transforma os fármacos em metabólitos mais polares e menos tóxicos, facilitando sua excreção. No entanto, em alguns casos, o metabolismo pode gerar metabólitos ativos ou até tóxicos. Variações na capacidade metabólica individual (devido à genética, idade, doenças ou interações com outros fármacos) podem levar a concentrações plasmáticas inadequadas, resultando em ineficácia terapêutica ou toxicidade.
4. Como a idade afeta a ação dos medicamentos?
A idade influencia significativamente todos os processos de ADME. Em neonatos e crianças pequenas, os sistemas enzimáticos hepáticos e a função renal ainda estão em desenvolvimento, o que pode levar a um metabolismo e excreção mais lentos. Em idosos, a função renal e hepática frequentemente diminuem, a massa muscular pode ser reduzida e a proporção de gordura corporal pode aumentar, alterando a distribuição e eliminação dos fármacos. Essas mudanças exigem ajustes nas dosagens para evitar acúmulo e efeitos adversos.
5. O que significa "primeira passagem hepática"?
A primeira passagem hepática é um fenômeno que ocorre quando um fármaco, após ser absorvido pelo trato gastrointestinal, é transportado pela veia porta diretamente para o fígado antes de atingir a circulação sistêmica. No fígado, uma parte significativa do fármaco pode ser metabolizada e/ou excretada na bile, reduzindo a quantidade de fármaco inalterado que chega à corrente sanguínea. Esse efeito é particularmente relevante para fármacos administrados por via oral e pode exigir doses maiores para atingir a concentração terapêutica desejada.
Se você quiser conhecer outros artigos parecidos com Farmacologia: A Jornada dos Fármacos no Corpo, pode visitar a categoria Farmacologia.