31/07/2022
Ao ingerir um medicamento, seja para aliviar uma dor de cabeça persistente ou para controlar uma condição crônica, você desencadeia uma série de processos complexos e fascinantes dentro do seu corpo. Longe de ser um simples ato, a administração de um fármaco inicia uma verdadeira jornada, onde cada etapa é crucial para garantir que o efeito desejado seja alcançado. Mas como exatamente os medicamentos exercem sua ação? Quais são os fatores que determinam sua eficácia? E qual o caminho que percorrem desde o momento em que são ingeridos até o instante em que seus benefícios são sentidos? Para desvendar esses mistérios, é fundamental mergulhar nos conceitos de farmacocinética e farmacodinâmica, os pilares que explicam a interação entre o medicamento e o organismo humano.
- A Ação dos Medicamentos: Potência, Eficiência e Eficácia
- Receptores Farmacológicos: Onde Tudo Começa
- Farmacocinética e Farmacodinâmica: A Dupla Essencial
- Outras Ramificações da Farmacologia
- Perguntas Frequentes (FAQs) sobre a Ação dos Medicamentos
- 1. Qual a diferença principal entre potência e eficácia de um medicamento?
- 2. Por que alguns medicamentos agem mais rápido que outros?
- 3. O que acontece com o medicamento depois que ele age no meu corpo?
- 4. Os efeitos de um mesmo medicamento podem variar entre pessoas?
- 5. Qual a importância dos receptores farmacológicos para a ação dos medicamentos?
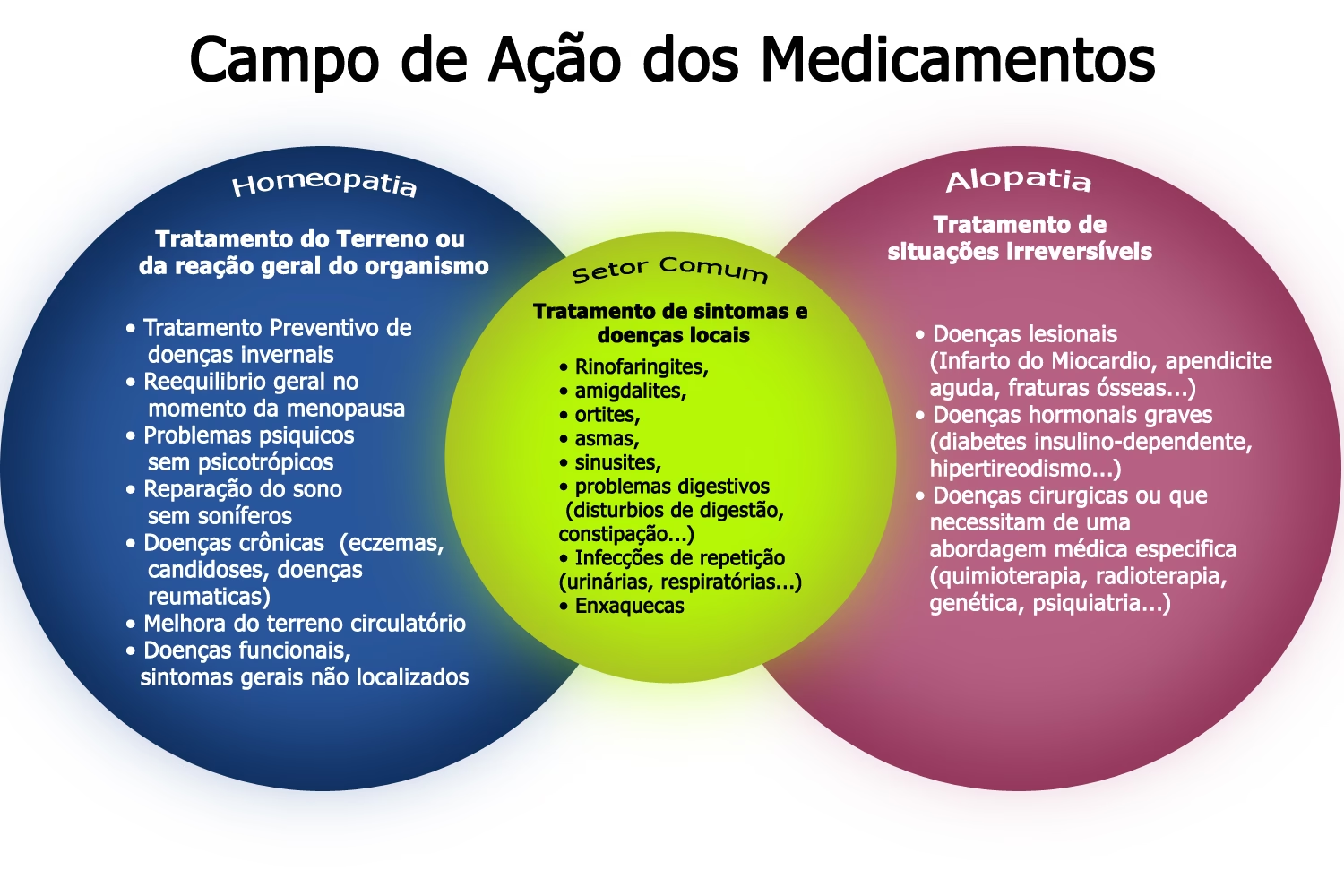
A Ação dos Medicamentos: Potência, Eficiência e Eficácia
A avaliação dos efeitos de um medicamento é uma ciência precisa, que leva em conta diferentes parâmetros para determinar seu valor terapêutico. Três conceitos-chave surgem nesse cenário: potência, eficiência e eficácia. Embora frequentemente usados de forma intercambiável no dia a dia, eles possuem significados distintos e são cruciais para a compreensão da ação farmacológica.
Potência: A Quantidade Necessária
A potência de um medicamento refere-se à quantidade (geralmente expressa em miligramas) necessária para produzir um determinado efeito. Por exemplo, se 5 mg do medicamento A aliviam a dor com a mesma eficácia que 10 mg do medicamento B, isso significa que o medicamento A é duas vezes mais potente que o medicamento B. É importante notar que uma maior potência não implica necessariamente que um medicamento seja superior. Significa apenas que uma dose menor é capaz de gerar o mesmo resultado.
Eficiência: A Capacidade Máxima de Produção de Efeito
A eficiência, por sua vez, descreve a capacidade intrínseca do medicamento de produzir um efeito biológico máximo. Ela mede o quão bem um medicamento pode induzir a resposta desejada, independentemente da dose. Por exemplo, o diurético furosemida é capaz de eliminar uma quantidade muito maior de sal e água através da urina do que a hidroclorotiazida. Isso significa que, em termos de sua capacidade diurética máxima, a furosemida é mais eficiente que a hidroclorotiazida, ou seja, ela consegue produzir um efeito mais intenso.
Eficácia: O Desempenho no Mundo Real
A eficácia difere da eficiência ao considerar o quão bem o medicamento funciona no mundo real, em condições de uso prático pelos pacientes. Muitas vezes, um medicamento que demonstra alta eficiência em estudos clínicos controlados pode apresentar uma eficácia menor na prática diária. Isso ocorre porque a eficácia leva em conta fatores como a adesão do paciente ao tratamento e a ocorrência de efeitos colaterais. Por exemplo, um medicamento pode ser altamente eficiente na redução da pressão arterial em um ambiente controlado, mas se ele causar efeitos colaterais tão incômodos que os pacientes o utilizam com menos frequência do que o recomendado ou interrompem o uso, sua eficácia no mundo real será baixa. Portanto, a eficácia tende a ser menor do que a eficiência, pois reflete a complexidade do uso clínico.
É crucial entender que uma maior potência, eficiência ou eficácia não torna um medicamento automaticamente preferível a outro. Os médicos consideram uma variedade de fatores ao avaliar as qualidades relativas dos medicamentos para cada pessoa. Isso inclui a ocorrência de reações adversas, a toxicidade potencial, a duração do efeito (que influencia a frequência das doses diárias necessárias) e, claro, o custo. A escolha do medicamento ideal é sempre uma decisão personalizada, baseada no perfil e nas necessidades de cada paciente.
| Termo | Definição | Exemplo Ilustrativo |
|---|---|---|
| Potência | Quantidade de medicamento necessária para produzir um efeito específico. | 5mg do medicamento A alivia a dor tão bem quanto 10mg do medicamento B; A é mais potente. |
| Eficiência | Capacidade máxima do medicamento de produzir um efeito. | Furosemida elimina mais sal/água que hidroclorotiazida; Furosemida é mais eficiente em sua ação diurética. |
| Eficácia | O quão bem o medicamento funciona no uso real, considerando fatores como adesão e efeitos colaterais. | Medicamento eficiente na redução da pressão arterial, mas baixa eficácia se causa muitos efeitos colaterais e o paciente não adere ao tratamento. |
Receptores Farmacológicos: Onde Tudo Começa
Para que um medicamento possa exercer sua ação, ele precisa interagir com componentes específicos no organismo. Esses componentes são, em grande parte, os chamados receptores farmacológicos. Pense neles como fechaduras, onde o medicamento (a chave) se encaixa perfeitamente para iniciar uma sequência de eventos. Os receptores são, em sua maioria, proteínas localizadas na membrana celular ou dentro da célula, e sua função primordial é transmitir informações para o interior da célula. Ao se ligarem a uma proteína G, que está acoplada à membrana e é ativada pelo complexo agonista-receptor (o medicamento ou substância endógena ligada ao receptor), eles disparam uma série de processos bioquímicos celulares. Essa interação específica é o ponto de partida para a resposta farmacológica, seja ela o alívio da dor, a diminuição da pressão arterial ou qualquer outro efeito terapêutico.
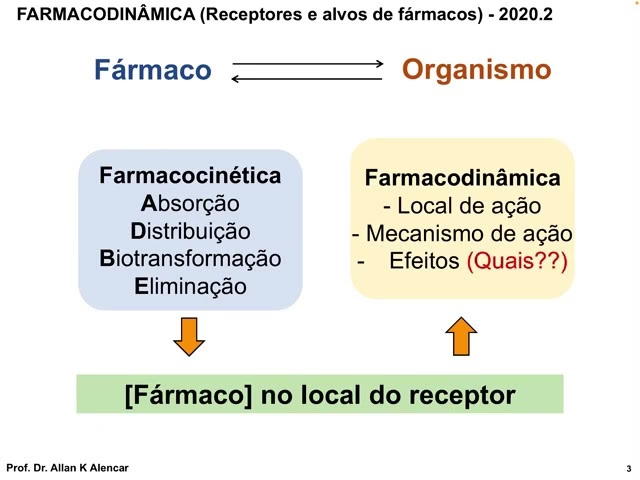
Farmacocinética e Farmacodinâmica: A Dupla Essencial
Mesmo que os termos "farmacocinética" e "farmacodinâmica" soem complexos, eles são fundamentais para entender o percurso que um medicamento faz no seu corpo. Esses dois conceitos, embora distintos, trabalham em conjunto para determinar como uma droga se comporta no organismo e quais efeitos ela produz. Eles descrevem a jornada completa de um fármaco, desde o momento em que é administrado até sua eliminação.
A resposta terapêutica, ou seja, o efeito causado pela droga no organismo, é geralmente dividida em três fases principais: a fase farmacêutica, a fase farmacocinética e a fase farmacodinâmica. É importante ressaltar que um mesmo medicamento pode apresentar efeitos terapêuticos diferentes em indivíduos distintos. Fatores como gênero, idade, peso, uso de álcool e/ou tabaco, além de condições patológicas como problemas hepáticos, cardíacos ou anemias, podem interferir significativamente no resultado final, tornando a farmacologia uma ciência altamente individualizada.
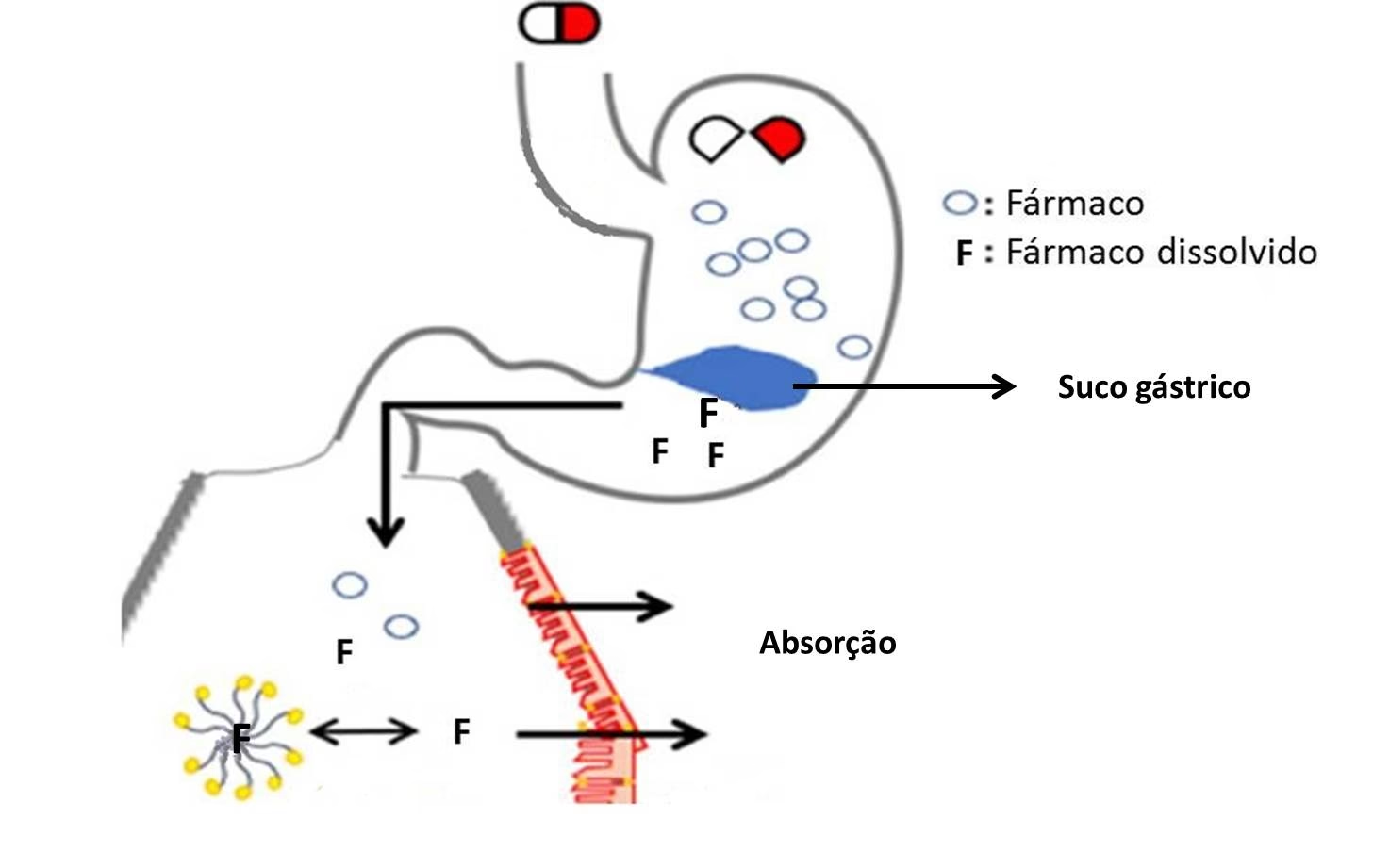
Fase Farmacêutica: Do Comprimido à Dissolução
Conhecida também como biofarmacêutica, esta primeira fase da resposta terapêutica aborda o processo desde a liberação da droga de sua forma de sintetização (como comprimido, cápsula, xarope) até sua absorção pelo organismo. É, em essência, dividida em duas etapas cruciais: liberação e dissolução.
A liberação é o processo pelo qual o princípio ativo do medicamento é liberado de sua formulação. Essa etapa pode ser bastante complexa e até demorada, dependendo da forma de sintetização e da via de administração. Por exemplo, para um comprimido, a liberação envolve a desintegração do sólido e a dispersão do fármaco no meio biológico. O nível de pH e os movimentos peristálticos nas vias de entrada (como boca e intestino) são fundamentais para a quebra de drogas sólidas e a subsequente liberação do conteúdo ativo. Esse processo é mais lento para formas sólidas, que precisam primeiro se dispersar e depois passar para o meio aquoso. Em contrapartida, medicamentos intravenosos, já em estado líquido, têm uma ação muito mais rápida, pois pulam a etapa de liberação de uma forma sólida.
A dissolução é a etapa que determina a rapidez e a intensidade com que o produto ativo entrará em nosso organismo. Nela, o medicamento se dissolve em um meio líquido (geralmente água ou fluidos corporais) para então ser absorvido. Quanto mais sólido e compacto for a forma de administração, mais demorada será a dissolução e, consequentemente, a entrada do produto ativo no organismo. A velocidade de dissolução impacta diretamente a disponibilidade do fármaco para a absorção.
Fase Farmacocinética: O Caminho do Medicamento no Corpo
A fase farmacocinética, um termo cunhado pelo pediatra alemão Friedrich Hartmut Dost em 1953, descreve o movimento que um medicamento faz em nosso organismo. A palavra "cinética" vem do grego "kinetikós", que significa "em movimento". Assim, a farmacocinética estuda o percurso do fármaco desde sua via de administração até sua posterior excreção. Esta etapa é composta por cinco fases interligadas: Absorção, Distribuição, Biotransformação, Biodisponibilidade e Excreção. Embora apresentadas individualmente para fins didáticos, é crucial entender que, a partir do momento em que o medicamento é absorvido, todas as demais fases acontecem simultaneamente.

Absorção: A Entrada na Corrente Sanguínea
A absorção é o processo de passagem do fármaco do local onde foi administrado até a circulação sanguínea. Existem basicamente dois tipos de vias de administração: a enteral e a parenteral. As vias enterais incluem a oral (pela boca), sublingual (sob a língua) e retal (pelo reto). As vias parenterais, que geralmente permitem uma absorção mais rápida e direta, incluem a intravenosa (direto na veia), subcutânea (sob a pele), intramuscular (no músculo) e intradérmica (na derme). As vias parenterais tendem a ser de absorção mais fácil e rápida do que as enterais, pois evitam a passagem pelo trato gastrointestinal e, em alguns casos, o metabolismo de primeira passagem no fígado.
Distribuição: O Alcance do Fármaco
Após ser absorvido e atingir a corrente sanguínea, o fármaco é distribuído por todo o corpo. No entanto, isso não significa que ele chegará apenas ao local desejado. O medicamento pode seguir diferentes caminhos:
- Local de Ação: Onde ele deveria chegar e onde cumprirá os efeitos terapêuticos prometidos.
- Tecidos de Acúmulo: Locais onde o medicamento pode se acumular sem produzir efeito terapêutico, servindo como um "reservatório".
- Locais Indesejados: Onde, em vez de cumprir o efeito terapêutico, pode causar efeitos colaterais ou reações adversas.
- Órgãos de Metabolismo: Como o fígado, onde será biotransformado, o que pode aumentar, diminuir ou inativar sua ação.
- Órgãos de Excreção: Como os rins, a partir dos quais será eliminado do corpo.
A distribuição é influenciada por fatores como o fluxo sanguíneo para os tecidos, a ligação do fármaco a proteínas plasmáticas e suas características físico-químicas (como lipossolubilidade).
Biotransformação/Metabolismo: A Modificação do Fármaco
A biotransformação, também conhecida como metabolismo, é o processo no qual o fármaco sofre alterações químicas para se tornar um composto mais solúvel em água, facilitando sua posterior excreção. A maior parte desse metabolismo ocorre no fígado, onde enzimas específicas realizam diversas reações. Três cenários principais podem acontecer durante a biotransformação:
- Inativação: O cenário mais comum, onde a substância ativa é convertida em metabólitos inativos que não produzem mais efeito.
- Facilitação da Excreção: Formação de metabólitos mais polares e hidrossolúveis, o que favorece sua eliminação do organismo.
- Ativação de Compostos Inativos: Alguns fármacos são administrados como pró-drogas, que são inativas e precisam ser biotransformadas em seus metabólitos ativos para exercerem seu efeito. No entanto, em alguns casos, essa ativação pode levar a reações adversas inesperadas.
Embora o fígado seja o principal local de metabolismo, outros órgãos como rins e pulmões também podem participar desse processo, embora em menor frequência.
Biodisponibilidade: Quanto Chega ao Alvo
A biodisponibilidade diz respeito à proporção da dose de um fármaco que atinge a circulação sistêmica e está disponível para exercer seu efeito no local de ação. É um dos parâmetros mais importantes na farmacocinética. Por exemplo, quando um medicamento é administrado intravenosamente, sua biodisponibilidade é de 100%, pois ele entra diretamente na corrente sanguínea, sem perdas. Não há nenhum tipo de "desperdício" ou degradação antes de atingir a circulação sistêmica.
No entanto, quando um fármaco é administrado oralmente, sua biodisponibilidade é geralmente menor. Isso ocorre porque a absorção pode ser mais demorada e o medicamento pode ser parcialmente metabolizado no intestino ou no fígado (o chamado "efeito de primeira passagem") antes de alcançar a circulação sistêmica. Por essa razão, a biodisponibilidade é crucial para o cálculo correto das doses, especialmente quando a via de aplicação não é intravenosa, a fim de garantir que uma quantidade terapêutica suficiente do fármaco chegue ao seu destino e potencialize a ação desejada.
Excreção: A Eliminação do Corpo
A excreção é a etapa final da jornada do medicamento, onde todos os metabólitos e o fármaco não absorvido são eliminados do organismo. A principal via de eliminação é através dos rins, resultando na excreção pela urina. Contudo, a eliminação pode ocorrer por diversas outras vias:
- Intestino: Através das fezes, especialmente para fármacos não absorvidos ou metabólitos eliminados pela bile.
- Pulmões: Para substâncias voláteis, como alguns anestésicos.
- Glândulas Sudoríparas: Através do suor.
- Canal Lacrimal: Por meio das lágrimas.
- Leite Materno: Uma via importante a ser considerada em mães que amamentam, pois o fármaco pode ser transferido para o bebê.
A eficiência da excreção é vital para evitar o acúmulo de medicamentos no corpo, o que poderia levar a toxicidade.
Fase Farmacodinâmica: Os Efeitos no Tecido-Alvo
A farmacodinâmica vai além do caminho da droga dentro do organismo; ela analisa os efeitos que determinado medicamento causa em seu tecido-alvo. Em outras palavras, estuda quais são as consequências terapêuticas e tóxicas que o fármaco gera no local onde se propõe a agir. Quando você toma um remédio para dor de cabeça, por exemplo, a farmacodinâmica descreve as alterações internas que ocorrem para que sua enxaqueca seja aliviada. Assim como a farmacocinética, a farmacodinâmica é didaticamente dividida em fases: local de ação, mecanismo de ação e efeito terapêutico.
Locais de Ação: O Encontro Essencial
Os locais de ação são, normalmente, os receptores farmacológicos que mencionamos anteriormente. São os pontos específicos no organismo onde as substâncias endógenas (produzidas pelo nosso próprio corpo) e exógenas (como os medicamentos) se ligam e interagem. É nesse encontro preciso que as substâncias exercem sua influência, proporcionando uma resposta farmacológica. A especificidade dessa ligação é fundamental para que o medicamento atue de forma direcionada, minimizando efeitos indesejados.
Mecanismo de Ação: O Processo Subjacente
O mecanismo de ação é a descrição detalhada do que acontece quando o fármaco entra em contato com o organismo no seu local de ação. Refere-se à sequência de eventos moleculares e bioquímicos que são desencadeados após a ligação do medicamento ao seu receptor ou alvo. É a explicação de como o produto ativo é liberado e interage com as células para gerar uma resposta terapêutica. Por exemplo, um medicamento pode inibir uma enzima, bloquear um canal iônico ou ativar um receptor, e cada uma dessas ações faz parte do seu mecanismo de ação.
Efeito Terapêutico: O Resultado Desejado
O efeito terapêutico é o resultado final e o que se busca ao ingerir determinado medicamento. São os benefícios diretos que o fármaco causa em nosso organismo. Exemplos comuns incluem o alívio de dores, o relaxamento muscular, a cura de infecções, a redução da febre, entre outros. É a manifestação clínica da ação do medicamento, o objetivo final de todo o processo farmacocinético e farmacodinâmico.
Outras Ramificações da Farmacologia
A farmacocinética e a farmacodinâmica são, de fato, divisões cruciais da farmacologia, a vasta área que estuda as propriedades químicas e as classificações dos medicamentos. No entanto, a farmacologia é um campo muito mais amplo, com diversas subdivisões que abordam diferentes aspectos do estudo e uso dos fármacos.
Farmacologia Pré-clínica
Esta área da farmacologia concentra-se no estudo da eficácia dos medicamentos e nas reações adversas que eles podem causar. Os testes são, via de regra, realizados em animais mamíferos. É uma etapa inicial e fundamental no desenvolvimento de novos fármacos, buscando identificar compostos promissores e avaliar sua segurança antes de qualquer aplicação em humanos.
Farmacologia Clínica
A farmacologia clínica tem uma relação direta com o uso racional de medicamentos na prevenção e tratamento de doenças, sempre com o objetivo de promover a qualidade de vida e o bem-estar dos pacientes. Além disso, ela estuda a composição dos medicamentos, suas propriedades e se eles apresentam o efeito terapêutico esperado. Eventuais reações adversas são observadas e, para isso, testes são feitos em voluntários humanos, tanto saudáveis quanto doentes, sob rigoroso controle e ética.
Farmacognosia
Uma das áreas mais antigas da farmacologia, a farmacognosia estuda os princípios ativos encontrados em substâncias vegetais, animais e minerais em seu estado natural. O termo "cognosia" vem do grego e significa "conhecimento", portanto, pode ser definida como a busca pelo conhecimento das drogas em sua origem. A pesquisa farmacognóstica envolve etapas que vão desde o cultivo e hábitat da substância até a coleta, preparo, secagem, dessecação, moagem e extração do princípio ativo.
Farmacoterapia
Refere-se ao uso de medicamentos para tratar doenças, com especial atenção a distúrbios psicológicos. Assim como a farmacologia clínica, a farmacoterapia preocupa-se e incentiva o uso racional de fármacos, bem como a venda dos mesmos somente com prescrição médica. Os farmacoterapeutas são profissionais que, por terem estudado a fundo as propriedades das drogas, recomendam o tratamento mais adequado para determinado paciente, baseando-se nas informações clínicas do indivíduo.
Fitoterapia
Enquanto a farmacoterapia utiliza medicamentos em geral, a fitoterapia estuda as propriedades medicinais das plantas em busca de respostas terapêuticas. Todo remédio que tem como matéria-prima qualquer parte de um vegetal é considerado um fitoterápico, independentemente da forma como é administrado (tintura, pomada, cápsula, chá, etc.). Exemplos notáveis incluem a folha de guaco (para doenças respiratórias), o gel de confrei (cicatrizante e anti-inflamatório) e a flor de camomila (calmante natural e adstringente).
Farmacotécnica
Popularmente conhecida como a manipulação de medicamentos, a farmacotécnica é a área onde os farmacêuticos determinam a melhor forma de administração de um fármaco para garantir ao paciente a maior e mais rápida absorção do princípio ativo desejado. É por meio da farmacotécnica que medicamentos podem ser formulados de maneira personalizada, em dosagens e formas específicas que não estão disponíveis comercialmente, como uma "roupa sob medida" para as necessidades de cada paciente.
Farmacoepidemiologia
Esta disciplina combina a farmacologia com a epidemiologia para estudar os usos e os efeitos de determinado medicamento em um grande número de pessoas. Normalmente, a farmacoepidemiologia representa a última etapa de avaliação antes do desenvolvimento e comercialização de uma droga. É por meio dela que se compreende o perfil de segurança e eficácia de um fármaco em populações reais, explicando, por exemplo, por que um medicamento pode ser aprovado em um país e não em outro, devido a diferentes padrões de avaliação populacional.
Farmacovigilância
Como o próprio nome sugere, a farmacovigilância é a parte da farmacologia dedicada a analisar qualquer tipo de problema que um medicamento possa causar após sua comercialização. Ela se mantém vigilante no sentido de identificar, avaliar, compreender e prevenir as reações adversas e outros problemas relacionados aos fármacos, garantindo a segurança contínua dos pacientes.
Perguntas Frequentes (FAQs) sobre a Ação dos Medicamentos
1. Qual a diferença principal entre potência e eficácia de um medicamento?
A potência refere-se à quantidade de medicamento necessária para produzir um efeito (quanto menos miligramas, mais potente). Já a eficácia diz respeito ao quão bem o medicamento funciona no mundo real, considerando fatores como a adesão do paciente ao tratamento e a ocorrência de efeitos colaterais. Um medicamento pode ser muito potente, mas ter baixa eficácia se os pacientes não conseguem usá-lo corretamente devido a efeitos adversos.
2. Por que alguns medicamentos agem mais rápido que outros?
A velocidade de ação de um medicamento está diretamente relacionada à sua via de administração e à sua biodisponibilidade. Medicamentos administrados por via intravenosa, por exemplo, agem muito mais rápido porque são injetados diretamente na corrente sanguínea, alcançando uma biodisponibilidade de 100% e evitando as etapas de liberação, dissolução e absorção do trato gastrointestinal, que são mais demoradas para medicamentos orais.
3. O que acontece com o medicamento depois que ele age no meu corpo?
Após exercer seu efeito terapêutico, o medicamento é biotransformado (metabolizado), principalmente no fígado, em compostos mais solúveis em água. Esses metabólitos e a porção não utilizada do fármaco são então eliminados do corpo através de um processo chamado excreção. As principais vias de excreção incluem a urina (pelos rins), as fezes (pelo intestino), e em menor grau, o suor, as lágrimas e até o leite materno.
4. Os efeitos de um mesmo medicamento podem variar entre pessoas?
Sim, os efeitos de um medicamento podem variar significativamente entre indivíduos. Fatores como idade, gênero, peso corporal, presença de outras doenças (especialmente hepáticas ou renais), uso concomitante de outros medicamentos, álcool ou tabaco, e até mesmo a genética do paciente, influenciam a forma como o corpo absorve, distribui, metaboliza e elimina o fármaco. Isso pode levar a diferentes respostas terapêuticas ou à ocorrência de efeitos colaterais.
5. Qual a importância dos receptores farmacológicos para a ação dos medicamentos?
Os receptores farmacológicos são cruciais porque são os "locais de ação" específicos onde os medicamentos se ligam para iniciar sua resposta. Eles agem como "fechaduras" que só podem ser abertas por "chaves" específicas (os fármacos ou substâncias endógenas). A ligação do medicamento ao seu receptor desencadeia uma série de processos bioquímicos dentro da célula, que culminam no efeito terapêutico desejado. Sem esses receptores, a maioria dos medicamentos não conseguiria exercer sua função de forma direcionada e eficaz.
Se você quiser conhecer outros artigos parecidos com A Jornada do Medicamento no seu Corpo, pode visitar a categoria Farmacologia.