27/03/2024
A jornada de um medicamento dentro do nosso corpo não termina com sua ação terapêutica. Para que a saúde seja mantida e para evitar acúmulo e toxicidade, cada fármaco precisa ser eliminado. Embora existam diversas vias de eliminação, a excreção renal, realizada pelos nossos incansáveis rins, é indiscutivelmente a rota mais importante para a maioria dos medicamentos e seus metabólitos. Este processo complexo e multifacetado garante que, após cumprir sua função, o fármaco seja removido de forma eficiente, mantendo o equilíbrio e a segurança do organismo.
Compreender como os rins processam e eliminam os fármacos é fundamental não apenas para profissionais de saúde, mas também para qualquer pessoa interessada em como o corpo lida com as substâncias que ingerimos. Desde a filtração inicial do sangue até a secreção ativa de certas moléculas, os rins orquestram uma série de eventos que determinam a concentração plasmática de um medicamento e, consequentemente, sua eficácia e potencial para efeitos adversos. Neste artigo, vamos mergulhar nos detalhes da excreção renal, explorando seus principais mecanismos e os fatores que podem influenciar essa via vital de eliminação.
- Filtração Glomerular: O Início da Jornada
- Reabsorção Tubular: O Retorno Seletivo
- O Impacto do pH Urinário na Excreção
- Secreção Tubular Ativa: Um Mecanismo Crucial
- Fatores que Afetam a Excreção Renal de Fármacos
- Perguntas Frequentes sobre Excreção Renal de Fármacos
- Por que a função renal diminui com a idade?
- Como o pH da urina afeta a eliminação de medicamentos?
- O que acontece com os fármacos ligados a proteínas no processo renal?
- É possível aumentar a eliminação de um fármaco em caso de superdosagem?
- Quais são os principais mecanismos de eliminação renal de fármacos?
- Por que alguns pacientes criticamente enfermos podem ter depuração renal aumentada?
Filtração Glomerular: O Início da Jornada
O primeiro passo na eliminação renal de um fármaco ocorre nos glomérulos, minúsculas estruturas capilares localizadas nos néfrons, as unidades funcionais dos rins. Aqui, aproximadamente um quinto do plasma sanguíneo que chega ao glomérulo é filtrado através de poros especializados no endotélio glomerular. Imagine um filtro extremamente fino que permite a passagem de água e pequenas moléculas, enquanto retém componentes maiores, como células sanguíneas e a maioria das proteínas plasmáticas.
Um aspecto crucial da filtração glomerular é o destino dos fármacos ligados a proteínas plasmáticas. Apenas os fármacos que não estão ligados a essas proteínas (a forma livre do fármaco) são pequenos o suficiente para passar pelos poros glomerulares e entrar no filtrado. Aqueles que estão ligados às proteínas, como a albumina, permanecem na circulação sanguínea. Isso significa que a ligação de um fármaco às proteínas plasmáticas pode influenciar significativamente a sua taxa de filtração e, consequentemente, sua depuração renal. Um fármaco com alta taxa de ligação proteica terá menos fração livre para ser filtrada e, portanto, uma eliminação glomerular mais lenta.
Reabsorção Tubular: O Retorno Seletivo
Após a filtração no glomérulo, o filtrado, contendo água, eletrólitos, resíduos e também os fármacos filtrados, segue pelos túbulos renais. Ao longo desses túbulos, ocorre um processo vital de reabsorção, onde quase toda a água e a maioria dos eletrólitos são reabsorvidos de volta para a circulação sanguínea, seja de forma passiva (por difusão) ou ativa (através de transportadores específicos). Este mecanismo é essencial para manter o equilíbrio hídrico e eletrolítico do corpo.
No entanto, a história é diferente para a maioria dos metabólitos de fármacos. Esses compostos são frequentemente mais polares do que o fármaco original, uma característica que os torna menos propensos a serem reabsorvidos passivamente de volta à circulação. Moléculas polares têm dificuldade em atravessar as membranas lipídicas das células tubulares. Assim, se não houver um mecanismo de transporte específico para sua reabsorção (como ocorre com substâncias essenciais como glicose, ácido ascórbico e vitaminas B), esses metabólitos polares permanecem no filtrado tubular e são excretados na urina. Este é um mecanismo inteligente do corpo para se livrar de substâncias indesejadas, tornando-as mais solúveis em água para facilitar sua eliminação.
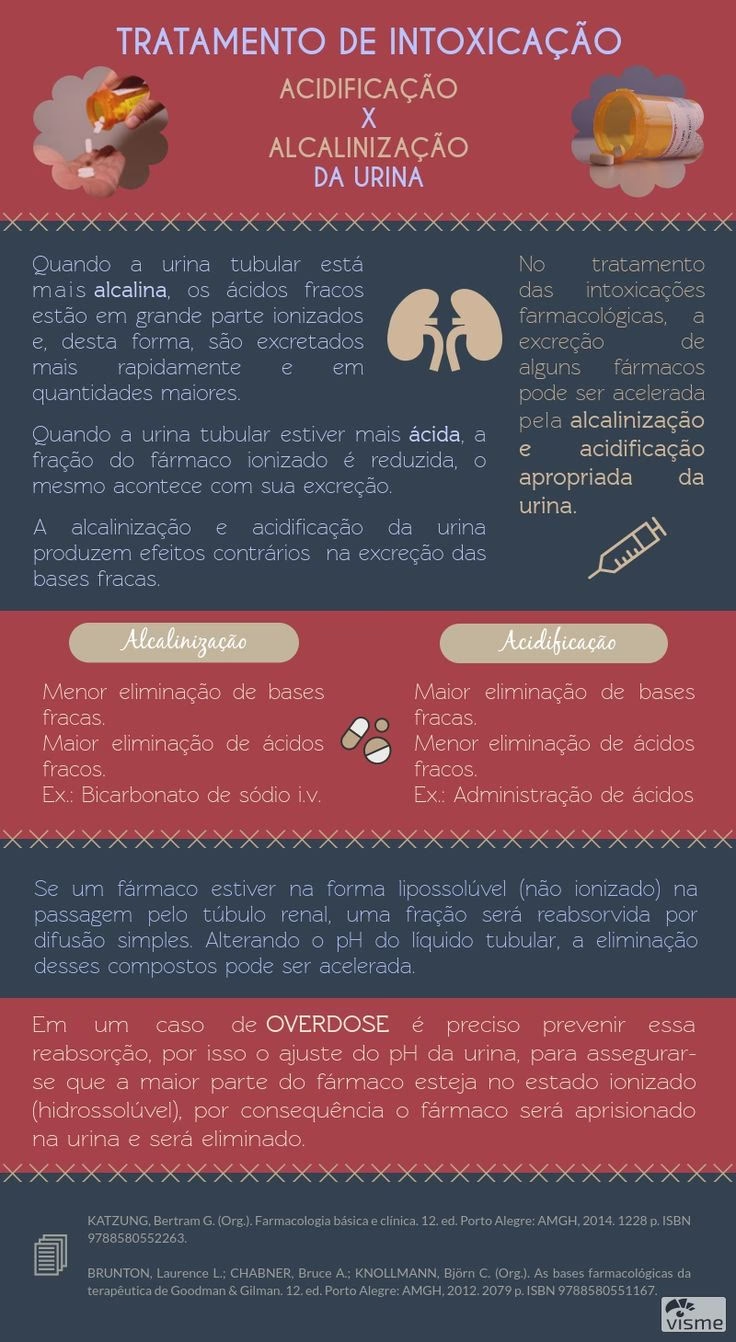
O Impacto do pH Urinário na Excreção
A composição da urina não é estática; seu pH pode variar significativamente, geralmente entre 4,5 e 8,0. Essa variação do pH urinário desempenha um papel crucial na reabsorção e excreção de fármacos, especialmente aqueles que são ácidos ou bases fracas. A razão para isso reside no estado de ionização dessas moléculas.
Fármacos que são ácidos ou bases fracas existem em duas formas no corpo: uma forma ionizada e uma forma não ionizada. A forma não ionizada é lipossolúvel e, portanto, consegue atravessar as membranas celulares por difusão passiva, sendo mais facilmente reabsorvida dos túbulos renais de volta à corrente sanguínea. Já a forma ionizada é mais hidrossolúvel e tem dificuldade em atravessar as membranas, tendendo a permanecer no filtrado e ser excretada.
A regra geral é que a acidificação da urina aumenta a reabsorção (e, consequentemente, diminui a excreção) de ácidos fracos, enquanto diminui a reabsorção de bases fracas (aumentando sua excreção). O efeito oposto ocorre com a alcalinização da urina: ela diminui a reabsorção de ácidos fracos (aumentando sua excreção) e aumenta a reabsorção de bases fracas (diminuindo sua excreção). Um exemplo clássico de aplicação terapêutica desse princípio é a alcalinização da urina para aumentar a excreção de ácido acetilsalicílico (aspirina) em casos de superdosagem. Ao tornar a urina mais alcalina, a aspirina (um ácido fraco) se ioniza mais, ficando 'presa' no túbulo e sendo eliminada mais rapidamente. A eficácia dessa estratégia depende da contribuição da via renal para a eliminação total do fármaco, da polaridade da forma não ionizada e do grau de ionização da molécula.
Secreção Tubular Ativa: Um Mecanismo Crucial
Além da filtração e reabsorção, um terceiro mecanismo fundamental na eliminação renal de muitos fármacos é a secreção tubular ativa, que ocorre principalmente no túbulo proximal. Diferente da filtração passiva e da reabsorção que pode ser passiva, a secreção tubular ativa é um processo que demanda energia. Isso significa que os fármacos são ativamente transportados do sangue para dentro do lúmen tubular, muitas vezes contra um gradiente de concentração.
Esse processo é mediado por transportadores específicos e pode ser bloqueado por inibidores metabólicos, o que ressalta sua natureza energética. Quando a concentração do fármaco no sangue está muito elevada, o transporte secretor pode atingir seu limite máximo, conhecido como transporte máximo (Tm). Cada substância possui um Tm característico, o que significa que há um ponto de saturação para a capacidade de transporte.
Existem sistemas de transporte separados para ânions (moléculas carregadas negativamente) e cátions (moléculas carregadas positivamente). O sistema secretor de ânions é particularmente importante na eliminação de metabólitos conjugados com substâncias endógenas como glicina, sulfato ou ácido glicurônico. Fármacos que são ácidos orgânicos também utilizam esse sistema. Uma característica interessante é a competição entre diferentes ânions pelo mesmo sistema de transporte. Essa competição pode ser explorada terapeuticamente. Por exemplo, a probenecida, um fármaco, compete com a penicilina pelo sistema secretor de ânions. Ao fazer isso, a probenecida bloqueia a secreção tubular normalmente rápida da penicilina, resultando em concentrações plasmáticas mais elevadas de penicilina por um período mais longo, o que pode ser benéfico em certas infecções.
Da mesma forma, o sistema de transporte de cátions lida com bases orgânicas e outras moléculas carregadas positivamente, como pramipexol e dofetilida. Esse processo também pode ser inibido por outros fármacos que competem pelos mesmos transportadores, como cimetidina, trimetoprima, proclorperazina, megestrol ou cetoconazol. Compreender essas interações é vital para evitar acúmulo de fármacos e potenciais toxicidades, pois a inibição da secreção pode levar a níveis plasmáticos perigosamente elevados de alguns medicamentos.
Sistemas de Transporte Tubular Ativo: Exemplos e Interações
| Tipo de Sistema | Substâncias Transportadas Comumente | Exemplos de Interações/Inibidores |
|---|---|---|
| Transportadores de Ânions Orgânicos (OATs) | Metabólitos conjugados (glicina, sulfato, glicurônico), Penicilinas, Probenecida, Diuréticos de alça, Anti-inflamatórios não esteroides (AINEs) | Probenecida (inibe a secreção de penicilina, metotrexato, etc.) |
| Transportadores de Cátions Orgânicos (OCTs) | Bases orgânicas (pramipexol, dofetilida), Cimetidina, Morfina, Atropina, Quinine | Cimetidina, Trimetoprima, Proclorperazina, Megestrol, Cetoconazol (podem inibir a secreção de outros cátions, como dofetilida) |
Fatores que Afetam a Excreção Renal de Fármacos
A eficiência da excreção renal de fármacos não é constante e pode ser influenciada por uma série de fatores, incluindo idade e condições de saúde. Essas variações são de grande importância clínica, pois podem exigir ajustes na dosagem dos medicamentos para garantir sua segurança e eficácia.
O Impacto do Envelhecimento
Com o envelhecimento, há uma diminuição progressiva na função renal, o que impacta diretamente a excreção de fármacos. Aos 80 anos de idade, a depuração renal (a capacidade dos rins de 'limpar' o sangue de uma substância) tipicamente reduz-se à metade do que era aos 30 anos. Essa redução se deve a uma série de mudanças fisiológicas, incluindo a diminuição do número de néfrons funcionais, a redução do fluxo sanguíneo renal e a diminuição da taxa de filtração glomerular. Consequentemente, idosos são mais suscetíveis ao acúmulo de fármacos e à ocorrência de efeitos adversos se as doses não forem ajustadas adequadamente.
Condições de Saúde
Diversas condições de saúde podem alterar a excreção renal de fármacos. Em pacientes criticamente enfermos, por exemplo, a lesão renal aguda pode diminuir temporariamente a capacidade dos rins de eliminar medicamentos, levando a um risco aumentado de toxicidade. Nesses casos, a monitorização rigorosa dos níveis plasmáticos dos fármacos e o ajuste da dose são imperativos.
Em contrapartida, uma condição menos intuitiva, mas igualmente importante, é a depuração renal aumentada. Isso pode ocorrer em alguns pacientes criticamente enfermos, especialmente aqueles que são mais jovens, têm função renal intacta e apresentam uma condição hiperdinâmica (como sepse ou trauma grave com ressuscitação volêmica agressiva). Nesses indivíduos, o aumento do fluxo sanguíneo renal e da filtração glomerular pode intensificar a excreção renal de fármacos, resultando em concentrações plasmáticas subterapêuticas de certos medicamentos, particularmente antimicrobianos. Isso significa que a dose usual pode não ser suficiente para combater a infecção, exigindo doses mais elevadas ou mais frequentes para atingir a eficácia desejada.
Perguntas Frequentes sobre Excreção Renal de Fármacos
Por que a função renal diminui com a idade?
A função renal diminui naturalmente com a idade devido a uma série de fatores, incluindo a perda gradual de néfrons funcionais, a redução do fluxo sanguíneo para os rins e uma menor taxa de filtração glomerular. Essas mudanças tornam os idosos mais propensos ao acúmulo de fármacos e, consequentemente, a efeitos adversos, se as doses não forem ajustadas.
Como o pH da urina afeta a eliminação de medicamentos?
O pH da urina pode alterar o estado de ionização de fármacos que são ácidos ou bases fracas. A forma não ionizada é mais facilmente reabsorvida, enquanto a forma ionizada é mais facilmente excretada. Ao manipular o pH da urina (acidificação ou alcalinização), é possível aumentar ou diminuir a excreção de certos fármacos, um princípio utilizado em casos de superdosagem.
O que acontece com os fármacos ligados a proteínas no processo renal?
Apenas os fármacos que não estão ligados a proteínas plasmáticas (a forma livre do fármaco) podem ser filtrados pelos glomérulos. Os fármacos ligados a proteínas permanecem na circulação sanguínea, o que significa que a ligação proteica pode limitar a quantidade de fármaco disponível para filtração e eliminação renal.
É possível aumentar a eliminação de um fármaco em caso de superdosagem?
Sim, em alguns casos de superdosagem com fármacos que são ácidos ou bases fracas, é possível manipular o pH da urina para aumentar sua excreção. Por exemplo, a alcalinização da urina pode ser usada para aumentar a eliminação de ácidos fracos como o ácido acetilsalicílico (aspirina), tornando-os mais ionizados e menos passíveis de reabsorção.
Quais são os principais mecanismos de eliminação renal de fármacos?
Os principais mecanismos envolvidos na eliminação renal de fármacos são: filtração glomerular (onde o fármaco é filtrado do sangue para o túbulo renal), reabsorção tubular (onde parte do fármaco pode retornar à corrente sanguínea) e secreção tubular ativa (onde o fármaco é ativamente transportado do sangue para o túbulo renal).
Por que alguns pacientes criticamente enfermos podem ter depuração renal aumentada?
Em alguns pacientes jovens e clinicamente estáveis, mas criticamente enfermos, pode ocorrer uma depuração renal aumentada. Isso pode ser devido a um aumento do fluxo sanguíneo renal e da filtração glomerular, resultando em uma eliminação mais rápida de certos fármacos, como antimicrobianos. Nesses casos, doses usuais podem ser subterapêuticas, exigindo ajustes.
A excreção renal de fármacos é um pilar fundamental da farmacocinética, o estudo de como o corpo lida com os medicamentos. Compreender os complexos processos de filtração glomerular, reabsorção tubular e secreção ativa, bem como os fatores que os influenciam, é essencial para otimizar a terapia medicamentosa. Desde o ajuste de doses em idosos até a gestão de interações medicamentosas nos sistemas de transporte tubular, o conhecimento desses mecanismos permite que os profissionais de saúde garantam que os fármacos sejam administrados de forma segura e eficaz. A vitalidade dos rins na manutenção da saúde e na eliminação de substâncias indesejadas é uma prova da incrível capacidade de regulação do nosso organismo, garantindo que cada tratamento seja tão eficaz e seguro quanto possível.
Se você quiser conhecer outros artigos parecidos com Excreção Renal de Fármacos: O Processo Essencial, pode visitar a categoria Farmacologia.

