21/05/2025
A preocupação com a saúde global atinge um novo patamar à medida que o uso indiscriminado de antibióticos pavimenta o caminho para um cenário alarmante: o surgimento e a proliferação de superbactérias. Estes microrganismos, resistentes aos medicamentos atuais, representam uma ameaça real e crescente à nossa capacidade de tratar infecções comuns. Um alerta recente, divulgado pela prestigiada revista Science e direcionado aos líderes mundiais, sublinha a urgência de uma mudança de paradigma no consumo desses fármacos essenciais. A recomendação é clara e contundente: para conter o desenvolvimento dessas bactérias invencíveis, a população geral não deveria exceder a marca de 8 doses diárias de antibióticos por ano. Mas o que isso realmente significa para você e para o futuro da medicina?
Esta pesquisa, que já foi encaminhada às Nações Unidas com o objetivo de se tornar uma recomendação oficial global, destaca a necessidade de uma redução drástica no consumo mundial. "Nenhum país deve consumir mais do que a dose média global: 8,5 doses diárias per capita ao ano. Calculamos que isso poderia diminuir o consumo de antibióticos em 17,5% no mundo todo", aponta o estudo. É crucial entender que este número é uma média. Para indivíduos saudáveis, a recomendação é ainda mais rigorosa: evitar completamente os antibióticos, reservando-os para aqueles que realmente precisam e garantindo que, mesmo para estes, o limite de 8 doses não seja ultrapassado. Este artigo explora as razões por trás dessa diretriz, os perigos da resistência bacteriana e o papel de cada um de nós na preservação da eficácia desses medicamentos vitais.
A Urgência de Limitar o Consumo de Antibióticos
A diretriz de não exceder 8 doses diárias de antibióticos por ano não é arbitrária; ela surge como uma resposta direta ao aumento alarmante no consumo desses medicamentos e, mais preocupante ainda, à sua prescrição sem necessidade. O problema central reside na concepção equivocada de que antibióticos são uma solução para qualquer tipo de infecção. No entanto, esses medicamentos são projetados especificamente para combater bactérias e são completamente ineficazes contra infecções virais, como a gripe, ou a maioria das inflamações de garganta, que frequentemente têm origem viral.
Cada vez que um antibiótico é tomado sem um motivo justificado, um processo perigoso é desencadeado dentro do corpo. O medicamento não distingue entre as bactérias "malignas" que causam a infecção e a vasta e benéfica "fauna" de bactérias protetoras que habitam nosso organismo. O resultado é a morte indiscriminada de ambas. Contudo, o que é ainda mais crítico é que, nesse processo, apenas as bactérias mais fortes e resistentes sobrevivem. Essas sobreviventes, agora sem a competição das bactérias mais fracas, podem se multiplicar e evoluir, dando origem às temidas superbactérias. Este ciclo vicioso de uso inadequado e seleção natural acelerada está nos levando a um cenário onde infecções outrora tratáveis se tornam ameaças mortais.
Por Que o Uso Inadequado Gera Superbactérias?
O mecanismo por trás da resistência bacteriana é um exemplo claro de evolução em ação. Quando um antibiótico é administrado, ele exerce uma pressão seletiva sobre a população bacteriana. A maioria das bactérias sensíveis morre, mas algumas, que possuem mutações genéticas naturais que lhes conferem alguma resistência ao medicamento, conseguem sobreviver. Se o tratamento é interrompido antes do tempo, ou se o antibiótico é usado de forma desnecessária, essas bactérias resistentes têm a oportunidade de se multiplicar livremente, sem a concorrência das bactérias sensíveis que foram eliminadas. Com o tempo, essa população de bactérias resistentes se torna predominante, e o antibiótico que antes era eficaz perde sua capacidade de combater a infecção.
As consequências desse fenômeno são sentidas primeiramente em ambientes hospitalares, onde pacientes já debilitados são mais vulneráveis. Mortes por superbactérias são, infelizmente, comuns dentro desses cenários. O grande temor, no entanto, é que essas doenças se espalhem para a população em geral, tornando infecções simples e corriqueiras em condições intratáveis. Casos preocupantes já foram registrados, como o surto de superbactérias em fazendas britânicas no final de 2015, evidenciando que o problema não se restringe apenas a hospitais, mas pode afetar ecossistemas inteiros, incluindo a cadeia alimentar.
O Que Causa a Resistência Bacteriana? Um Panorama Global
A resistência aos antibióticos não é um problema isolado de uma região ou país; é uma crise de saúde pública que afeta todas as nações. Pacientes que contraem infecções causadas por bactérias resistentes a medicamentos enfrentam um risco significativamente maior de resultados clínicos adversos e morte. Além disso, o tratamento dessas infecções exige um consumo muito maior de recursos de saúde, prolongando internações e aumentando os custos para os sistemas de saúde em todo o mundo.
Diversos exemplos de bactérias comuns já desenvolveram níveis alarmantes de resistência, transformando tratamentos que antes eram rotineiros em desafios complexos e, por vezes, insolúveis:
- Klebsiella pneumoniae: Esta é uma bactéria intestinal comum que, no entanto, pode causar infecções potencialmente mortais, como pneumonia, sepse e infecções em recém-nascidos e pacientes em unidades de terapia intensiva (UTI). A resistência desta bactéria ao tratamento de último recurso, os antibióticos carbapenêmicos, espalhou-se por todas as regiões do mundo. Em alguns países, os carbapenêmicos já não são eficazes em mais da metade dos pacientes com infecções por K. pneumoniae, deixando poucas ou nenhuma opção de tratamento.
- Escherichia coli: Uma das classes de drogas mais amplamente utilizadas no tratamento de infecções do trato urinário são as fluoroquinolonas. A resistência da E. coli a estas drogas é extremamente comum. Em muitas partes do mundo, existem países onde este tratamento é ineficaz em mais da metade dos pacientes, forçando o uso de alternativas mais potentes e com mais efeitos colaterais.
- Neisseria gonorrhoeae (Gonorreia): A gonorreia, uma infecção sexualmente transmissível (IST), tem se mostrado particularmente desafiadora. Ao menos 10 países (Austrália, Áustria, Canadá, Eslovênia, França, Japão, Noruega, África do Sul, Suécia e Reino Unido) confirmaram casos em que o tratamento da gonorreia falhou com o último recurso contra esta doença: as cefalosporinas de terceira geração. Para lidar com esse surgimento de resistência, a OMS (Organização Mundial da Saúde) atualizou recentemente as diretrizes sobre o tratamento da gonorreia, não recomendando mais as quinolonas (outra classe de antibióticos) devido à resistência generalizada. As diretrizes sobre o tratamento da clamídia e da sífilis também foram revisadas.
- Staphylococcus aureus: Conhecida por causar infecções graves tanto em ambientes de saúde quanto na comunidade, a resistência aos medicamentos de primeira linha para o tratamento de infecções por Staphylococcus aureus (especialmente a forma resistente à meticilina, MRSA) é generalizada. Estima-se que pacientes com infecções por S. aureus resistentes à meticilina têm 64% mais probabilidade de morrer do que pacientes com infecções não resistentes.
- Colistina: Este antibiótico é considerado o último recurso para o tratamento de infecções potencialmente mortais causadas por Enterobacteriaceae que já são resistentes a antibióticos carbapenêmicos. A resistência à colistina foi recentemente detectada em vários países e regiões, o que é um sinal alarmante, pois torna as infecções por essas bactérias, que já são multirresistentes, virtualmente intratáveis.
Tabela Comparativa: Bactérias Resistentes e Seus Impactos
Para ilustrar a gravidade e a abrangência da crise de resistência, a seguinte tabela resume algumas das principais bactérias resistentes e o impacto de sua resistência nos tratamentos:
| Bactéria | Infecção Comum | Antibiótico Afetado | Impacto da Resistência |
|---|---|---|---|
| Klebsiella pneumoniae | Pneumonia, Sepse, Infecções de UTI | Carbapenêmicos (último recurso) | Tratamento ineficaz em mais da metade dos pacientes em alguns países. |
| Escherichia coli | Infecções do Trato Urinário (ITU) | Fluoroquinolonas (amplamente usadas) | Ineficaz em mais da metade dos pacientes em muitas partes do mundo. |
| Neisseria gonorrhoeae | Gonorreia (IST) | Cefalosporinas de 3ª Geração, Quinolonas | Falha de tratamento confirmada em vários países; diretrizes da OMS atualizadas. |
| Staphylococcus aureus (MRSA) | Infecções graves (pele, sangue, pneumonia) | Meticilina (e outros antibióticos comuns) | 64% maior probabilidade de morte em comparação com infecções não resistentes. |
| Enterobacteriaceae (resistentes a carbapenêmicos) | Infecções graves e potencialmente fatais | Colistina (último recurso) | Resistência detectada, tornando infecções intratáveis. |
Medidas Cruciais para Combater a Resistência
A luta contra a resistência aos antibióticos exige uma abordagem multifacetada e o comprometimento de todos: profissionais de saúde, pacientes, formuladores de políticas e a indústria farmacêutica. Algumas medidas são fundamentais:
- Prescrição Consciente: Médicos e outros profissionais de saúde devem prescrever antibióticos apenas quando estritamente necessário, baseando-se em diagnósticos precisos e evitando o uso profilático ou empírico excessivo. Testes de sensibilidade bacteriana podem guiar a escolha do antibiótico mais eficaz.
- Adesão Total ao Tratamento: Pacientes devem seguir rigorosamente as instruções de seus médicos, tomando a dose correta no horário certo e, crucialmente, completando todo o curso do tratamento, mesmo que se sintam melhor. Interromper o tratamento precocemente é uma das principais causas do desenvolvimento de resistência.
- Não à Automedicação: Jamais use antibióticos sem prescrição médica ou para condições que não foram diagnosticadas por um profissional. O que parece ser uma infecção bacteriana pode ser viral, e o uso de antibióticos nesse caso é inútil e prejudicial.
- Higiene e Prevenção: Medidas básicas de higiene, como lavagem frequente das mãos, vacinação e práticas seguras de alimentação, ajudam a prevenir infecções e, consequentemente, diminuem a necessidade de antibióticos.
- Pesquisa e Desenvolvimento: É vital investir em pesquisa para o desenvolvimento de novos antibióticos e alternativas terapêuticas. A taxa de descoberta de novos antibióticos diminuiu drasticamente nas últimas décadas, enquanto a resistência avança rapidamente.
- Vigilância Global: Monitorar e compartilhar dados sobre a emergência e disseminação da resistência bacteriana em nível global é essencial para identificar padrões, prever surtos e coordenar respostas eficazes.
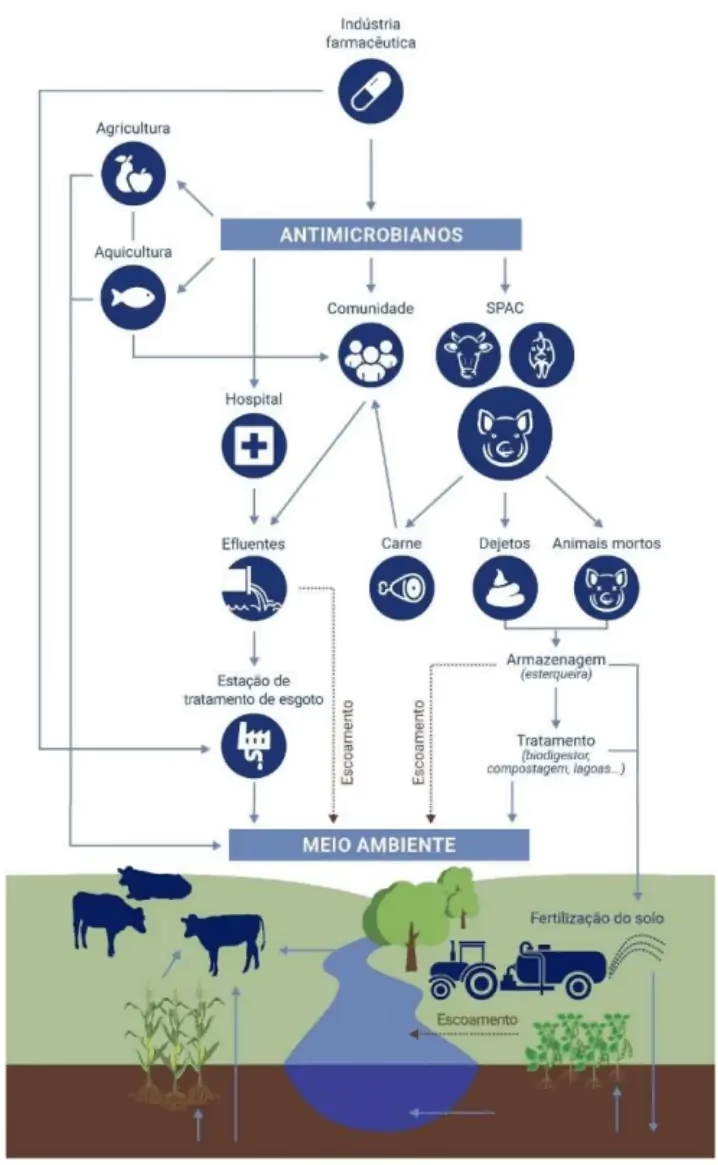
- Uso Responsável na Agricultura: O uso de antibióticos em animais de criação para promover o crescimento ou prevenir doenças também contribui para a resistência. Regulamentações mais estritas e práticas agrícolas responsáveis são necessárias.
Perguntas Frequentes (FAQs) sobre Antibióticos e Resistência
Para esclarecer dúvidas comuns e reforçar a importância do uso correto dos antibióticos, compilamos algumas perguntas frequentes:
P: Posso tomar antibiótico para gripe ou resfriado?
R: Não. Gripes e resfriados são causados por vírus, e os antibióticos são eficazes apenas contra bactérias. Tomar antibióticos nesses casos não só não ajuda na recuperação, como contribui para o desenvolvimento de resistência bacteriana.

P: O que acontece se eu não completar o tratamento com antibióticos, mesmo me sentindo melhor?
R: Interromper o tratamento antes do tempo é perigoso. Embora você possa se sentir melhor, algumas bactérias, geralmente as mais fortes, podem ter sobrevivido. Se o tratamento não for concluído, essas bactérias têm a chance de se multiplicar e desenvolver resistência, tornando-se mais difíceis de combater no futuro.
P: Antibióticos matam bactérias "boas" do meu corpo?
R: Sim. Os antibióticos são projetados para matar bactérias, mas não distinguem entre as que causam a infecção e as bactérias benéficas que vivem naturalmente em nosso corpo (como na flora intestinal). Isso pode levar a efeitos colaterais como diarreia e desequilíbrios, e também contribui para a seleção de bactérias resistentes.
P: Existem antibióticos novos sendo desenvolvidos para combater as superbactérias?
R: Sim, a pesquisa continua, mas o ritmo de desenvolvimento de novos antibióticos tem sido muito lento em comparação com a velocidade com que as bactérias desenvolvem resistência. Isso ressalta a importância de preservar a eficácia dos antibióticos que já temos.
P: Como posso me proteger das superbactérias?
R: A melhor forma é usar antibióticos de forma responsável, somente quando prescritos por um médico e seguindo rigorosamente as instruções. Além disso, pratique uma boa higiene das mãos, mantenha suas vacinas em dia e evite o contato com pessoas doentes para prevenir infecções e, consequentemente, a necessidade de antibióticos.
Conclusão: Um Futuro Sem Antibióticos Eficazes é uma Ameaça Real
A mensagem da revista Science e da comunidade científica global é um chamado à ação. A capacidade de tratar infecções bacterianas com antibióticos é um dos maiores avanços da medicina moderna, salvando milhões de vidas anualmente. No entanto, estamos em um ponto crítico onde essa capacidade está sendo erodida pela resistência. A limitação do consumo de antibióticos a uma média de 8 doses diárias por ano, especialmente para a população geral, não é apenas uma recomendação; é uma estratégia vital para preservar a eficácia desses medicamentos para as gerações futuras.
A batalha contra as superbactérias é uma responsabilidade compartilhada. Desde a prescrição consciente por parte dos profissionais de saúde até o uso responsável por parte dos pacientes, cada ação conta. Ao entender os riscos e adotar práticas mais conscientes, podemos garantir que os antibióticos continuem sendo uma ferramenta poderosa na luta contra doenças, protegendo a saúde de todos e evitando um cenário onde infecções simples se tornem novamente sentenças de morte.
Se você quiser conhecer outros artigos parecidos com Antibióticos: O Limite Anual e a Superbactéria, pode visitar a categoria Medicamentos.

