01/07/2022
Os anticoagulantes são uma classe vital de fármacos amplamente empregados no tratamento e prevenção de disfunções da homeostasia, o complexo equilíbrio que o corpo mantém para garantir a fluidez do sangue e, ao mesmo tempo, a capacidade de formar coágulos em caso de lesão. Juntamente com inibidores plaquetários, trombolíticos e anti-hemorrágicos, eles desempenham um papel crucial na gestão de condições que envolvem risco aumentado de formação de coágulos sanguíneos, como a fibrilação atrial, o tromboembolismo venoso e pulmonar, a presença de próteses valvares, ou complicações pós-infarto. Este artigo detalha a farmacologia dos anticoagulantes, abordando seus mecanismos de ação, farmacocinética, efeitos adversos, interações medicamentosas e, de forma central, suas contraindicações, fornecendo um guia abrangente para pacientes e profissionais de saúde.
- Compreendendo a Coagulação Sanguínea: A Base da Ação Anticoagulante
- O Que São Anticoagulantes e Como Atuam?
- Classificação e Farmacocinética dos Anticoagulantes
- Interações Medicamentosas e Alimentares: Um Guia Essencial
- Principais Contraindicações dos Anticoagulantes: O Que Você Precisa Saber
- Monitoramento e Cuidados na Terapia Anticoagulante
- Perguntas Frequentes (FAQs) sobre Anticoagulantes
Compreendendo a Coagulação Sanguínea: A Base da Ação Anticoagulante
Antes de nos aprofundarmos nos anticoagulantes, é fundamental relembrar a fisiologia da coagulação, um processo complexo e finamente regulado. O sistema de coagulação consiste em uma cascata de reações enzimáticas, onde a ativação de um fator de coagulação desencadeia a ativação do próximo. Essa sequência culmina na geração da enzima ativa trombina, que é essencial para converter o fibrinogênio (uma proteína solúvel no plasma) em fibrina (uma proteína insolúvel), o componente estrutural principal de um coágulo sanguíneo. Os fatores de coagulação são predominantemente sintetizados no fígado na forma de proenzimas.
Existem duas vias principais que convergem para a via comum de coagulação: a via extrínseca e a via intrínseca. A via extrínseca é iniciada pelo complexo fator tecidual/fator VII e é caracterizada por uma formação de coágulo rápida, medida em segundos (teste de Quick). Em contraste, a via intrínseca é iniciada pelo fator XII e envolve fatores presentes no sangue circulante, levando vários segundos para a formação do coágulo. Ambas as vias convergem na ativação do fator X (Xa), que então favorece a formação de fibrina. Para manter a fluidez sanguínea, quatro fases inter-relacionadas devem ocorrer harmoniosamente: as fases vascular, plaquetária, da coagulação e fibrinolítica.
O Que São Anticoagulantes e Como Atuam?
Os anticoagulantes têm o papel crucial de impedir a ocorrência de trombose patológica – a formação de coágulos indesejados nos vasos sanguíneos – e limitar a lesão por reperfusão, ao mesmo tempo em que permitem uma resposta normal à lesão vascular e limitam o sangramento. A ação desses fármacos pode ser dividida em duas categorias principais:
- Ação Direta: São aqueles que inibem diretamente um ou mais componentes da cascata de coagulação. Eles se ligam diretamente aos fatores de coagulação, como a trombina ou o fator Xa, bloqueando sua atividade.
- Ação Indireta: Agem através da interação com outras proteínas ou vias metabólicas, alterando indiretamente o funcionamento da cascata de coagulação. Um exemplo clássico é a inibição da síntese de fatores de coagulação dependentes da vitamina K.
Classificação e Farmacocinética dos Anticoagulantes
Os anticoagulantes podem ser administrados por via oral, com um efeito geralmente mais lento, ou por via parenteral (subcutânea ou endovenosa), que proporciona um efeito mais rápido. A escolha da via e do tipo de anticoagulante depende da condição clínica do paciente, da urgência da anticoagulação e de outros fatores individuais.
Anticoagulantes de Uso Parenteral
Esses fármacos são administrados por injeção e são frequentemente usados em situações agudas ou quando a via oral não é viável.
Heparina
A heparina é um dos anticoagulantes parenterais mais antigos e amplamente utilizados, disponível em duas formas principais: heparina não fracionada (HNF) e heparina de baixo peso molecular (HBPM). A HNF atua ligando-se à antitrombina III (ATIII), uma proteína anticoagulante natural, produzindo uma mudança conformacional que aumenta significativamente a capacidade inibitória da ATIII sobre os fatores de coagulação, especialmente a trombina e o fator Xa. Para a inativação da trombina, é necessário que se forme um complexo terciário (ATIII + heparina + trombina). As HBPM, por sua vez, inibem o fator Xa de forma mais potente do que a trombina.
- Farmacocinética: A heparina não é bem absorvida pelo trato gastrointestinal, sendo administrada por via parenteral. A via intravenosa é preferível para um efeito imediato, enquanto a via intramuscular deve ser evitada devido ao risco de hematomas. É metabolizada principalmente no fígado pela heparinase e eliminada pelos rins.
- Efeitos Colaterais: Os principais efeitos colaterais incluem sangramento (o mais comum), trombocitopenia (diminuição das plaquetas, especialmente a trombocitopenia induzida por heparina - TIH) e osteoporose (com HNF em doses elevadas por longos períodos).
- Interações Medicamentosas: Pode interagir com cefalosporinas, penicilinas e outros antibióticos, aumentando o risco de sangramento. Anti-histamínicos, tetraciclina, quinina, nicotina e digoxina podem potencializar seu efeito, enquanto a nitroglicerina em altas doses pode reduzi-lo. O efeito da HNF pode ser neutralizado com sulfato de protamina.
- Contraindicações da Heparina: O uso da heparina é contraindicado em pacientes com hemofilia, púrpura, hipertensão grave, endocardite infecciosa, pacientes recentemente submetidos a cirurgia cerebral, e aqueles com doença hepática ou renal avançada.
Argatrobana
A argatrobana é um inibidor direto da trombina. É biotransformada no fígado e possui uma meia-vida relativamente curta (39 a 51 minutos). Assim como outros anticoagulantes, o principal efeito adverso é a hemorragia.
Bivalirudina
A bivalirudina é um anticoagulante parenteral semissintético que atua como um inibidor bivalente direto da trombina. Ela inibe reversivelmente o centro catalítico da trombina livre e da trombina ligada ao coágulo. É uma alternativa importante à heparina em pacientes que serão submetidos a Intervenção Coronária Percutânea (ICP), especialmente aqueles com risco de desenvolver Trombocitopenia Induzida por Heparina (TIH) ou pacientes com angina instável que necessitam de angioplastia. Uma parte menor da droga é excretada por via renal.
Os inibidores diretos da trombina, como a bivalirudina, oferecem vantagens potenciais sobre as heparinas por poderem inibir a trombina ligada à fibrina e por produzirem uma resposta anticoagulante mais previsível. Eles não se ligam a proteínas plasmáticas extensivamente e não são neutralizados pelo fator 4 plaquetário.
Anticoagulantes de Uso Oral
Os anticoagulantes orais são convenientes para uso a longo prazo e são a base da terapia para muitas condições crônicas.
Antagonistas da Vitamina K (AVK)
São drogas ácidas, solúveis em gordura, derivadas da 4-hidroxicumarina (como a varfarina sódica e o dicumarol) ou da indan-1,3-diona (como o acenocumarol). Atuam inibindo o ciclo de interconversão da vitamina K, de sua forma oxidada para a reduzida. A vitamina K reduzida é um cofator essencial para a síntese hepática das proteínas dependentes da vitamina K, que incluem os fatores de coagulação (protrombina, VII, IX, X) e também proteínas anticoagulantes (proteínas C e S, e ATIII).
- Farmacocinética: São rapidamente absorvidos pelo trato gastrointestinal, atingindo concentrações máximas no sangue em cerca de 90 minutos. No entanto, o efeito farmacológico completo não é obtido até 72-96 horas após o início do tratamento, tempo necessário para a degradação dos fatores carboxilados previamente sintetizados.
- Varfarina: Inibe especificamente a vitamina K epóxido redutase, resultando na produção de fatores de coagulação menos ativos. Possui 100% de biodisponibilidade e é altamente ligada à albumina plasmática, o que limita sua difusão.
- Efeitos Colaterais (AVK): Hemorragia é o principal risco. Outros efeitos comuns incluem dermatite, necrose de pele (mama, parede abdominal, pênis, extremidades), irritação gastrointestinal, urticária e elevação das transaminases. O uso de dicumarol é mais difícil devido à absorção incompleta e efeitos gastrointestinais como flatulência, náuseas, dores abdominais e diarreia.
- Monitoramento (AVK): A varfarina tem um índice terapêutico estreito, exigindo monitoramento frequente do Tempo de Protrombina (TP) e da Relação Normalizada Internacional (INR) para garantir que a dose esteja na faixa ideal e segura.
Novos Anticoagulantes Orais (NOACs ou DOACs)
Representam uma nova geração de anticoagulantes com mecanismos de ação mais específicos e, frequentemente, com menor necessidade de monitoramento laboratorial rigoroso.
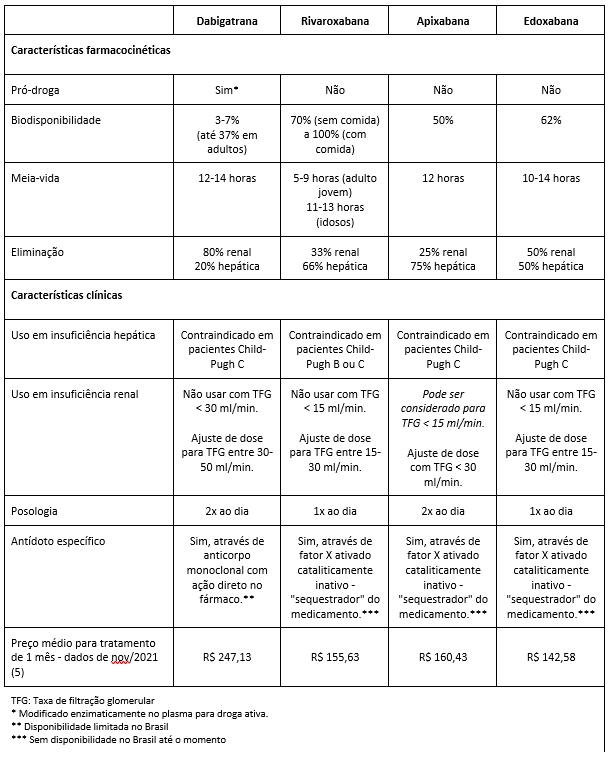
- Rivaroxabana: É um inibidor direto oral do fator Xa, ligando-se ao seu centro ativo e prevenindo a conversão de protrombina em trombina. Possui posologia única diária. É rapidamente absorvida por via oral (biodisponibilidade de 80-100%), mais de 90% ligada a proteínas plasmáticas, e metabolizada no fígado (CYP3A4 e CYP2J2). Apresenta baixo risco de interações medicamentosas e não interage com alimentos ou variações do pH gástrico.
- Dabigatrano: É um inibidor peptidomimético da trombina, administrado por via oral na forma de pró-droga. Inibe a trombina livre, a trombina ligada à fibrina e a agregação plaquetária induzida pela trombina. Não interage com a alimentação, é melhor absorvido em meio ácido e predominantemente eliminado pelos rins. O início de ação ocorre em 2 horas, com meia-vida de 12-17 horas. Pode causar dispepsia e sua absorção é reduzida pelo uso concomitante de inibidores de bomba de próton.
Interações Medicamentosas e Alimentares: Um Guia Essencial
A eficácia e segurança dos anticoagulantes podem ser significativamente afetadas por interações com outros medicamentos, alimentos e até mesmo bebidas. É crucial que os pacientes estejam cientes dessas interações para evitar complicações.
Interações Medicamentosas
Muitos medicamentos podem potencializar ou inibir o efeito dos anticoagulantes orais. Exemplos incluem:
- Aumentam o efeito (maior risco de sangramento): Eritromicina, ciprofloxacino, citalopram, fluconazol, omeprazol, sertralina, agentes anti-inflamatórios e analgésicos como o ácido acetilsalicílico.
- Diminuem o efeito (maior risco de trombose): Barbitúricos, carbamazepina, mesalazina.
Sempre informe seu médico e farmacêutico sobre todos os medicamentos, suplementos e fitoterápicos que você utiliza.
Interações Alimentares
Para pacientes em uso de varfarina (antagonistas da vitamina K), a consistência na ingestão de vitamina K é fundamental. A vitamina K é necessária para o processo de coagulação, e a varfarina neutraliza sua atividade. Grandes oscilações na ingestão de vitamina K podem desequilibrar a anticoagulação, levando a sangramento (com baixa ingestão) ou trombose (com alta ingestão). A chave é a consistência, não a evasão. Comer uma quantidade constante de alimentos ricos em vitamina K diariamente ajuda a manter um equilíbrio estável.

Alimentos Ricos em Vitamina K
A vitamina K é abundante em vegetais verdes. Se esses alimentos já fazem parte da sua dieta, continue comendo as mesmas porções. Consumir uma porção constante desses alimentos todos os dias é o ideal.
| Categoria | Alimentos Ricos em Vitamina K |
|---|---|
| Vegetais Folhosos Verdes | Brócolis, Couve-de-Bruxelas, Repolho, Chicória, Agrião, Couve, Alface, Dente-de-leão, Salsa (fresca), Espinafre, Cebolinha, Acelga |
| Outros Vegetais | Beterraba, Nabos, Brotos de soja |
| Bebidas e Suplementos | Camomila ou chá verde, Algas marinhas |
| Outros Alimentos | Carne de fígado, Lentilhas, Linhaça |
Alguns alimentos com baixo teor de vitamina K, como abacate, linhaça, manga e certas proteínas (tofu, leite, queijo), também podem ter um efeito sobre os anticoagulantes se consumidos em grandes quantidades. Mantenha sua ingestão consistente ou converse com seu médico sobre ajustes na dosagem.
Álcool e Anticoagulantes
O álcool interage com um grande número de medicamentos, incluindo os anticoagulantes. O consumo excessivo de álcool pode interferir no tempo de coagulação, aumentando o risco de sangramento. Recomenda-se que pacientes em uso de anticoagulantes limitem o consumo de bebidas alcoólicas a duas ou menos por dia.
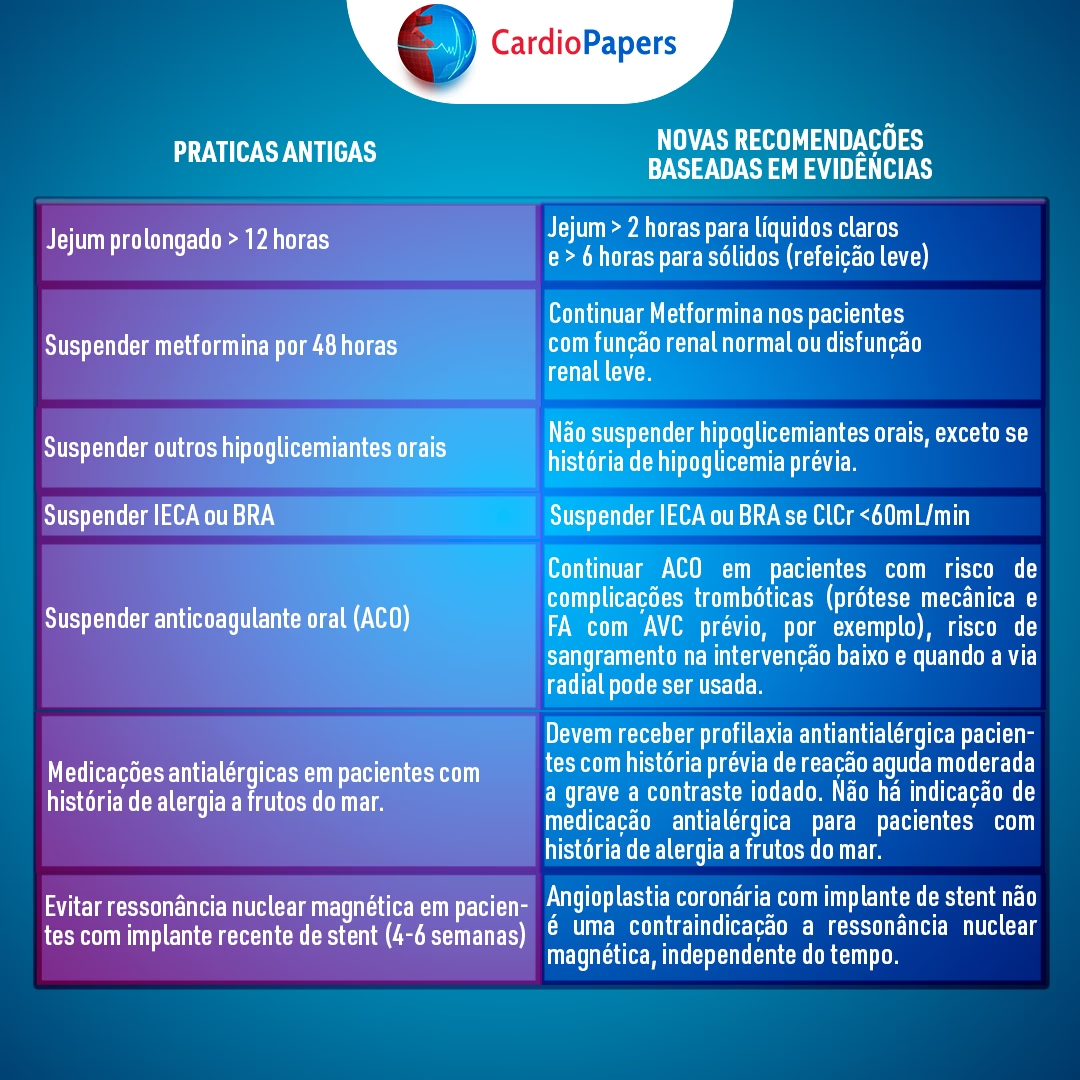
Principais Contraindicações dos Anticoagulantes: O Que Você Precisa Saber
Embora os anticoagulantes sejam essenciais para prevenir eventos tromboembólicos, eles não são adequados para todos. As contraindicações são condições que aumentam significativamente o risco de hemorragia ou outras complicações graves, superando os potenciais benefícios da terapia. A principal complicação da anticoagulação é o sangramento, e esse risco é o fator determinante para muitas contraindicações.
De forma geral, as contraindicações dos anticoagulantes incluem:
- Hemorragia Ativa Grave: Esta é a contraindicação mais crítica para todos os anticoagulantes. Pacientes com sangramento ativo e clinicamente significativo não devem iniciar ou continuar a terapia anticoagulante até que o sangramento esteja controlado.
- Distúrbios Hemorrágicos Graves: Condições como hemofilia ou púrpura, onde há uma predisposição inerente ao sangramento, tornam o uso de anticoagulantes extremamente perigoso.
- Hipertensão Grave Não Controlada: Pressão arterial muito elevada e não controlada aumenta o risco de hemorragias, especialmente intracranianas, sob efeito anticoagulante.
- Endocardite Infecciosa: Em alguns casos, o risco de hemorragia cerebral ou outras complicações infecciosas pode superar o benefício da anticoagulação.
- Cirurgia Recente (especialmente cerebral, ocular ou medular): Procedimentos cirúrgicos recentes, particularmente aqueles que envolvem tecidos delicados como o cérebro, olhos ou medula espinhal, aumentam o risco de sangramento pós-operatório. A anticoagulação é geralmente suspensa antes e após essas cirurgias.
- Doença Hepática ou Renal Avançada: Doenças hepáticas graves podem comprometer a síntese de fatores de coagulação, aumentando o risco de sangramento. Doenças renais avançadas podem afetar a eliminação de certos anticoagulantes (como a heparina e o dabigatrano), levando ao acúmulo da droga e maior risco hemorrágico.
- Úlcera Péptica Ativa ou Outras Condições Gastrointestinais com Risco de Sangramento: Pacientes com úlceras gástricas ou duodenais ativas, varizes esofágicas ou outras lesões gastrointestinais com alto risco de sangramento são geralmente contraindicados para anticoagulação, a menos que a condição subjacente seja tratada.
- Histórico de Hemorragia Intracraniana: Pacientes que já tiveram sangramento no cérebro podem ter um risco muito elevado de recorrência com o uso de anticoagulantes.
- Alergia Conhecida: Hipersensibilidade a qualquer componente do anticoagulante.
É importante ressaltar que o risco de sangramento não deve ser avaliado isoladamente. A decisão de iniciar ou continuar a terapia anticoagulante deve sempre considerar o potencial benefício da terapia na prevenção de eventos tromboembólicos, que podem ser fatais ou altamente incapacitantes. A individualização da dose e o monitoramento cuidadoso são cruciais para otimizar a segurança e a eficácia.
Monitoramento e Cuidados na Terapia Anticoagulante
A dose ideal para uma anticoagulação eficaz e segura deve ser individualizada. Para os antagonistas da vitamina K, como a varfarina, essa dose é verificada através do exame de Tempo de Protrombina (TP), que fornece o valor do INR (Relação Normalizada Internacional). Manter o INR dentro da faixa ideal é fundamental devido ao índice terapêutico estreito da varfarina.
Para todos os anticoagulantes, é necessário um rigoroso controle laboratorial e uma conscientização do paciente sobre as possíveis intercorrências. É de suma importância que o paciente informe todos os seus médicos (incluindo o médico de família, dentista e farmacêutico) sobre o uso de anticoagulantes, devido aos possíveis riscos em procedimentos ou prescrição de medicamentos que interajam. É útil carregar um cartão de alerta médico ou usar uma pulseira que informe sobre o uso do anticoagulante em caso de emergência.

A hemorragia é a principal reação adversa. Se a hemorragia for pequena, pode ser tratada com a suspensão do anticoagulante e a administração de vitamina K intravenosa (para AVK), que leva algumas horas para normalizar o TP. Em casos de hemorragia grave, pode ser necessária a administração de plasma ou concentrados de plasma que contenham fatores de coagulação dependentes da vitamina K.
Perguntas Frequentes (FAQs) sobre Anticoagulantes
Aqui estão algumas das perguntas mais comuns que os pacientes têm sobre o uso de anticoagulantes:
Quem toma anticoagulantes pode beber vinho?
Sim, mas com moderação. O álcool interage com muitos medicamentos, incluindo anticoagulantes. O consumo excessivo pode interferir no tempo de coagulação e aumentar o risco de sangramento. A recomendação geral é limitar o consumo a duas ou menos bebidas alcoólicas por dia para pacientes em uso de anticoagulantes.
Quais alimentos devo evitar ao tomar anticoagulantes?
Para quem toma varfarina (Antagonistas da Vitamina K), a chave não é evitar alimentos ricos em vitamina K, mas sim manter a consistência na ingestão. Grandes flutuações podem desequilibrar a ação do medicamento. Alimentos como vegetais folhosos verdes (espinafre, couve, brócolis) são ricos em vitamina K. Converse com seu médico ou nutricionista para entender como integrar esses alimentos de forma consistente na sua dieta. Para os Novos Anticoagulantes Orais (NOACs), as interações alimentares são menos comuns, mas sempre confirme com seu médico sobre sua medicação específica.
O que fazer se esquecer uma dose do meu anticoagulante?
É fundamental não se esquecer de tomar os comprimidos nem tomar doses extras. Se você esquecer uma dose, a conduta pode variar dependendo do tipo de anticoagulante e do tempo decorrido. Geralmente, se a dose for esquecida, deve-se tomar assim que lembrar, a menos que esteja muito próximo da próxima dose. Nunca tome duas doses para compensar uma esquecida. Contate seu médico ou farmacêutico imediatamente para obter orientação específica.
Como sei se estou sangrando demais?
É crucial que você informe imediatamente seu médico se notar sinais de hemorragia anormal. Isso inclui, mas não se limita a, nódoas negras sem explicação, sangramento prolongado de cortes pequenos, sangramento nas gengivas ou nariz, urina rosada ou avermelhada (sangue na urina), fezes pretas ou com sangue (sangue nas fezes), vômito com sangue, sangramento vaginal anormal ou qualquer sangramento incomum ou intenso. Dores de cabeça intensas e súbitas também podem ser um sinal de sangramento interno e requerem atenção médica imediata.
Em suma, a terapia anticoagulante é uma ferramenta poderosa e muitas vezes vital na medicina moderna. No entanto, seu uso requer um entendimento aprofundado de seus mecanismos, potenciais riscos e a adesão rigorosa às orientações médicas. A comunicação aberta com a equipe de saúde e a conscientização do paciente são os pilares para garantir uma anticoagulação segura e eficaz.
Se você quiser conhecer outros artigos parecidos com Anticoagulantes: Usos, Riscos e Cuidados Essenciais, pode visitar a categoria Farmacologia.

