22/10/2022
A saúde é um dos pilares fundamentais da qualidade de vida, e a forma como os cuidados são prestados tem um impacto direto no bem-estar individual e coletivo. Tradicionalmente, os sistemas de saúde operavam de forma fragmentada, com diferentes especialidades e níveis de atendimento funcionando muitas vezes de maneira isolada. No entanto, a complexidade crescente das necessidades de saúde da população, impulsionada pelo envelhecimento e pela prevalência de doenças crónicas, exige uma nova abordagem. É neste cenário que emerge o conceito de integração de cuidados, uma filosofia que visa transformar a gestão da doença, não só para prolongar a vida, mas para garantir anos de vida com mais qualidade e propósito.
Integrar cuidados de saúde significa, fundamentalmente, disponibilizar o tipo e volume adequado de recursos às necessidades específicas dos utentes, no local certo e em tempo útil. Esta definição aparentemente simples encerra uma revolução na forma como encaramos a jornada do paciente através do sistema de saúde. Não se trata apenas de tratar uma doença no momento em que ela se manifesta, mas de acompanhar o indivíduo de forma contínua, preventiva e personalizada, assegurando que todas as suas necessidades de saúde, sejam elas físicas, mentais ou sociais, sejam atendidas de maneira coordenada e eficiente. O objetivo é criar um percurso de saúde coeso, onde as transições entre diferentes prestadores e níveis de cuidado são fluidas e sem falhas, maximizando os resultados para o paciente e otimizando os recursos do sistema.
- O Que Significa Realmente Integrar Cuidados?
- Benefícios Inquestionáveis da Integração de Cuidados
- Modelos e Abordagens da Integração de Cuidados
- Desafios na Implementação da Integração de Cuidados
- O Papel Crucial da Tecnologia na Integração de Cuidados
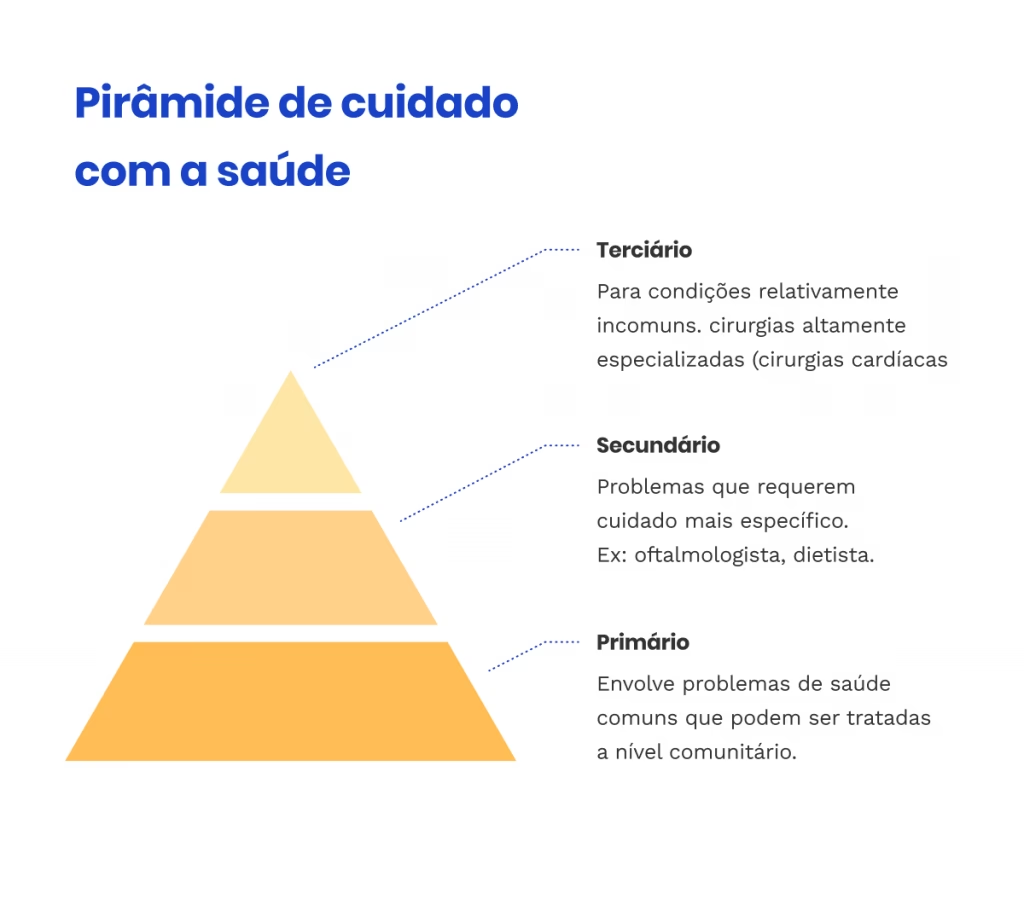
- A Gestão da Doença Crónica: O Grande Beneficiário da Integração
- O Paciente no Centro da Teia de Cuidados
- Tabela Comparativa: Sistema Tradicional vs. Cuidados Integrados
- Perguntas Frequentes (FAQs) sobre Integração de Cuidados
- 1. O que é a integração de cuidados em termos simples?
- 2. Quem beneficia mais da integração de cuidados?
- 3. A integração de cuidados torna o tratamento mais caro?
- 4. Como a tecnologia ajuda na integração de cuidados?
- 5. Como posso saber se o meu sistema de saúde está a implementar cuidados integrados?
- 6. A integração de cuidados significa que terei menos médicos?
- O Futuro da Saúde: Uma Visão Integrada
O Que Significa Realmente Integrar Cuidados?
A integração de cuidados vai muito além da simples coordenação. Ela implica uma fusão de esforços, informações e recursos entre diversos prestadores de saúde, desde médicos de família, especialistas, hospitais, farmácias, até serviços de apoio social e comunitário. O foco é deslocado do tratamento de episódios isolados de doença para uma visão holística da saúde do indivíduo. Isso significa que, em vez de o paciente ter de navegar por um labirinto de consultas e exames, cada um em um local diferente e com pouca comunicação entre si, um sistema integrado garante que todas as informações relevantes sejam partilhadas entre os profissionais envolvidos no seu cuidado. Por exemplo, um paciente com diabetes e hipertensão não precisaria contar a sua história repetidamente a cada novo médico; o histórico completo estaria acessível, permitindo um plano de tratamento coordenado que considera todas as suas condições simultaneamente.
Esta abordagem permite uma compreensão mais profunda das necessidades do paciente, incluindo os fatores sociais e económicos que podem influenciar a sua saúde. A integração de cuidados também promove a prevenção e a gestão proativa da saúde, em vez de uma abordagem meramente reativa. Ao identificar riscos precocemente e oferecer intervenções personalizadas, é possível evitar a progressão de doenças e melhorar significativamente a qualidade de vida. Em suma, é sobre construir pontes entre os diferentes “silos” do sistema de saúde, garantindo que o paciente esteja sempre no centro e receba o apoio de que precisa, quando e onde precisa.
Os benefícios da integração de cuidados são vastos e impactam positivamente todos os intervenientes: pacientes, profissionais de saúde e o sistema como um todo.
Para o Paciente: Melhoria da Experiência e Resultados
- Continuidade de Cuidados: O paciente sente-se acompanhado ao longo de toda a sua jornada de saúde, com transições suaves entre diferentes níveis de atendimento (atenção primária, hospitalar, cuidados domiciliários).
- Melhores Resultados Clínicos: A coordenação entre profissionais leva a diagnósticos mais precisos, planos de tratamento mais eficazes e menos erros médicos. Há uma redução na duplicação de exames e procedimentos.
- Maior Satisfação: A experiência do paciente torna-se menos stressante e mais eficiente, com menos tempo de espera e melhor acesso à informação.
- Empoderamento: O paciente é mais envolvido nas decisões sobre a sua saúde, sentindo-se um parceiro ativo no processo de cuidado.
- Redução de Reinternações: Uma gestão mais eficaz da alta hospitalar e o acompanhamento contínuo ajudam a prevenir complicações e a necessidade de novas internações.
Para os Profissionais de Saúde: Eficiência e Colaboração
- Comunicação Otimizada: A partilha de informações e a colaboração entre equipas multidisciplinares são facilitadas, levando a uma melhor tomada de decisão.
- Redução da Carga de Trabalho Burocrática: Sistemas integrados podem automatizar tarefas administrativas, permitindo que os profissionais dediquem mais tempo ao cuidado direto do paciente.
- Melhor Gestão de Casos Complexos: A abordagem multidisciplinar permite gerir casos desafiadores de forma mais eficaz, partilhando conhecimentos e responsabilidades.
- Maior Satisfação Profissional: Trabalhar num ambiente colaborativo e ver os resultados positivos da coordenação pode aumentar a moral e reduzir o esgotamento.
Para o Sistema de Saúde: Sustentabilidade e Eficiência
- Otimização de Recursos: Evita-se a duplicação de exames e tratamentos, e os recursos são alocados de forma mais eficiente, resultando em poupanças significativas.
- Redução de Custos: A prevenção de doenças, a gestão eficaz de condições crónicas e a diminuição de internações desnecessárias contribuem para a sustentabilidade financeira do sistema.
- Melhoria da Saúde da População: Uma abordagem integrada melhora os indicadores de saúde pública, reduzindo a carga de doenças e promovendo estilos de vida saudáveis.
- Resiliência: Um sistema integrado é mais adaptável a crises e emergências de saúde, pois a coordenação e a partilha de informações já estão estabelecidas.
Modelos e Abordagens da Integração de Cuidados
A integração de cuidados não é um conceito monolítico; existem diversas formas e níveis de implementação, adaptados às realidades e necessidades de cada contexto. A chave é que, independentemente do modelo, o objetivo central permanece o mesmo: conectar os pontos do sistema de saúde para o benefício do paciente.
Integração Clínica
Este é talvez o tipo de integração mais visível, focando na coordenação direta dos serviços prestados a um paciente ou grupo de pacientes. Envolve a criação de equipas multidisciplinares (médicos, enfermeiros, fisioterapeutas, psicólogos, assistentes sociais, farmacêuticos) que trabalham em conjunto para desenvolver e implementar planos de tratamento. Exemplos incluem equipas de cuidados paliativos, unidades de AVC, ou programas de gestão de doenças crónicas como diabetes, onde todos os profissionais envolvidos partilham informações e definem objetivos comuns para o paciente.
Integração Funcional
Refere-se à consolidação e coordenação de funções de suporte e administrativas entre diferentes organizações de saúde. Isso pode incluir a partilha de sistemas de tecnologia da informação (TI), gestão de compras, sistemas de faturação, recursos humanos ou serviços de laboratório. O objetivo é alcançar economias de escala, reduzir custos operacionais e melhorar a eficiência geral do sistema, libertando recursos para o cuidado direto ao paciente. A interoperabilidade dos sistemas de registo eletrónico de saúde é um pilar fundamental da integração funcional.
Integração Organizacional
Este nível de integração envolve mudanças estruturais e legais na forma como as organizações de saúde estão configuradas. Pode manifestar-se através de fusões, aquisições, formações de redes de hospitais e clínicas, ou o desenvolvimento de sistemas de saúde integrados (Integrated Delivery Systems - IDS). Nestes modelos, diferentes prestadores de serviços são unidos sob uma única estrutura de governação, o que facilita a coordenação e a partilha de recursos a um nível estratégico e operacional. A propriedade comum ou a afiliação contratual forte são características distintivas.
Integração Sistémica
É o nível mais abrangente, envolvendo políticas e regulamentação que promovem a integração em todo o sistema de saúde, muitas vezes a nível nacional ou regional. Inclui a criação de incentivos para a colaboração, o desenvolvimento de diretrizes clínicas uniformes, a reformulação de modelos de financiamento para recompensar a coordenação e os resultados, e a promoção de uma cultura de colaboração entre todos os intervenientes. Um exemplo seriam as políticas de saúde que promovem a ligação entre os cuidados de saúde primários e os hospitais.
Integração Virtual
Impulsionada pela tecnologia, a integração virtual permite a coordenação de cuidados sem a necessidade de proximidade física entre os prestadores ou entre o prestador e o paciente. A telemedicina, as plataformas de saúde digital, as consultas por vídeo, o monitoramento remoto de pacientes e os portais de pacientes online são exemplos chave. Este modelo é particularmente relevante em áreas rurais ou para pacientes com mobilidade reduzida, garantindo acesso a cuidados especializados e acompanhamento contínuo.
Desafios na Implementação da Integração de Cuidados
Apesar dos seus inegáveis benefícios, a transição para um sistema de cuidados integrados não está isenta de obstáculos. A sua implementação bem-sucedida requer uma abordagem multifacetada para superar desafios culturais, tecnológicos, financeiros e regulatórios.
Barreiras Culturais e Resistencia à Mudança
Talvez o maior desafio seja a necessidade de uma mudança de mentalidade. Profissionais de saúde habituados a trabalhar em silos podem resistir à partilha de informações ou à adoção de novos fluxos de trabalho colaborativos. A falta de confiança entre diferentes especialidades ou instituições e a preocupação com a perda de autonomia são barreiras significativas que exigem liderança forte e estratégias de gestão de mudança eficazes.
Interoperabilidade e Tecnologia
A ausência de sistemas de informação de saúde interoperáveis é um obstáculo técnico crucial. Muitos hospitais e clínicas utilizam sistemas legados que não comunicam entre si, dificultando a partilha de dados do paciente em tempo real. Investimentos substanciais em novas infraestruturas de TI e a criação de padrões de dados comuns são essenciais para uma integração eficaz.
Modelos de Financiamento
Os modelos de financiamento existentes muitas vezes incentivam a prestação de serviços individuais (pagamento por ato) em vez da coordenação de cuidados. Isto pode desincentivar a colaboração e a prevenção. A transição para modelos de financiamento baseados em valor, que recompensam os resultados de saúde e a coordenação de cuidados, é um passo fundamental, mas complexo de implementar.
Questões Legais e Regulatórias
A partilha de dados de saúde sensíveis levanta preocupações com a privacidade e segurança da informação. As leis de proteção de dados (como o RGPD na Europa) devem ser cuidadosamente consideradas ao desenhar sistemas integrados, garantindo que a partilha de informações seja legal e segura, sem comprometer a confidencialidade do paciente. Além disso, as diferentes licenças e regulamentações para cada tipo de prestador podem dificultar a criação de fluxos de trabalho unificados.
Formação e Capacitação da Força de Trabalho
A integração de cuidados exige novas competências e formas de trabalhar. Os profissionais de saúde precisam de formação em comunicação interprofissional, gestão de casos, utilização de novas tecnologias e compreensão da saúde numa perspetiva mais holística. A falta de profissionais com estas competências pode atrasar a implementação.
O Papel Crucial da Tecnologia na Integração de Cuidados
A tecnologia é, sem dúvida, um dos maiores facilitadores da integração de cuidados. Ela fornece as ferramentas necessárias para superar barreiras de comunicação e distância, permitindo que os profissionais colaborem de forma mais eficaz e que os pacientes estejam mais envolvidos na sua própria saúde.
- Registos Eletrónicos de Saúde (RES) e Interoperabilidade: A espinha dorsal da integração. Um RES abrangente e acessível a todos os profissionais envolvidos no cuidado de um paciente garante que o histórico médico, alergias, medicações, resultados de exames e planos de tratamento estejam sempre atualizados e disponíveis. A interoperabilidade – a capacidade de diferentes sistemas de TI comunicarem e trocarem dados de forma transparente – é crucial para que os RES atinjam o seu potencial máximo.
- Telemedicina e Monitorização Remota: A telemedicina (consultas por vídeo, telefone) e a monitorização remota (dispositivos que recolhem dados vitais em casa do paciente) permitem que os cuidados sejam prestados à distância, reduzindo a necessidade de deslocações e facilitando o acompanhamento contínuo de doenças crónicas. Isso é particularmente benéfico para pacientes em áreas remotas ou com mobilidade limitada.
- Plataformas de Coordenação de Cuidados: Software especializado que ajuda as equipas a gerir planos de cuidado, atribuir tarefas, acompanhar o progresso do paciente e comunicar em tempo real. Estas plataformas funcionam como um centro de comando para a equipa multidisciplinar.
- Inteligência Artificial (IA) e Análise de Dados: A IA pode analisar grandes volumes de dados de saúde para identificar padrões, prever riscos, otimizar a alocação de recursos e personalizar recomendações de tratamento. A análise de dados permite que os sistemas de saúde identifiquem populações de risco e intervenham proativamente.
- Portais do Paciente: Plataformas online que permitem aos pacientes aceder aos seus registos médicos, agendar consultas, solicitar receitas, comunicar com a sua equipa de cuidados e aceder a recursos educativos. Estes portais promovem o empoderamento do paciente e a sua participação ativa na gestão da sua saúde.
A Gestão da Doença Crónica: O Grande Beneficiário da Integração
A prevalência de doenças crónicas, como diabetes, doenças cardíacas, doença pulmonar obstrutiva crónica (DPOC) e condições de saúde mental, representa um desafio crescente para os sistemas de saúde. Estas condições exigem gestão contínua e complexa, envolvendo múltiplos especialistas e serviços. É neste contexto que a integração de cuidados demonstra o seu valor mais significativo.
Para um paciente com uma doença crónica, a coordenação entre o médico de família, o especialista (e.g., cardiologista, endocrinologista), o nutricionista, o enfermeiro de cuidados primários, o farmacêutico e, por vezes, um psicólogo ou assistente social, é vital. Um sistema integrado garante que todos estes profissionais trabalham com um plano de cuidados unificado, partilhando informações sobre medicação, resultados de exames, mudanças de estilo de vida e desafios psicossociais. Isso evita a duplicação de esforços, minimiza interações medicamentosas adversas e assegura que o paciente receba o suporte necessário para gerir a sua condição no dia a dia.
A integração de cuidados também promove programas de educação para a saúde e de auto-gestão, capacitando os pacientes a desempenhar um papel ativo na gestão da sua própria doença. A monitorização remota, por exemplo, permite que os profissionais acompanhem os níveis de glicose ou a pressão arterial de um paciente em tempo real, intervindo rapidamente se necessário e ajustando o plano de tratamento sem a necessidade de uma visita presencial. Esta abordagem proativa não só melhora os resultados de saúde, como também reduz as hospitalizações e as visitas a urgências, aliviando a pressão sobre os serviços agudos.
O Paciente no Centro da Teia de Cuidados
Embora a integração de cuidados envolva complexas mudanças estruturais e tecnológicas, o seu propósito final é sempre o mesmo: colocar o paciente no centro. Num sistema integrado, o paciente não é apenas um recetor passivo de serviços, mas um parceiro ativo na gestão da sua saúde. A sua voz é ouvida, as suas preferências são respeitadas e as suas necessidades são o ponto de partida para a conceção e prestação dos cuidados.
Isso manifesta-se através de:
- Planos de Cuidados Personalizados: Desenvolvidos em conjunto com o paciente, considerando os seus valores, objetivos e estilo de vida.
- Navegadores de Pacientes/Coordenadores de Cuidados: Profissionais dedicados a ajudar os pacientes a navegar no sistema de saúde, garantindo que recebam os cuidados certos no momento certo e facilitando a comunicação entre os diferentes prestadores.
- Acesso Facilitado à Informação: Através de portais do paciente e comunicação clara por parte dos profissionais.
- Tomada de Decisão Partilhada: Onde o paciente e a sua família estão totalmente informados e participam ativamente nas escolhas sobre o tratamento.
A centralidade do paciente é o princípio orientador que transforma a mera coordenação em verdadeira integração, construindo um sistema de saúde que é não só eficiente, mas profundamente humano.
Tabela Comparativa: Sistema Tradicional vs. Cuidados Integrados
Para melhor ilustrar a transformação que a integração de cuidados propõe, vejamos uma comparação direta:
| Característica | Sistema Tradicional (Fragmentado) | Sistema de Cuidados Integrados |
|---|---|---|
| Foco Principal | Doença aguda, tratamento de episódios isolados | Pessoa como um todo, gestão contínua da saúde, prevenção |
| Comunicação Entre Provedores | Limitada, muitas vezes informal ou inexistente | Coordenada, facilitada por sistemas de informação partilhados |
| Experiência do Paciente | Confusa, repetitiva, burocrática, pouca continuidade | Fluida, coordenada, centrada no paciente, empoderadora |
| Eficiência de Recursos | Duplicação de exames e serviços, desperdício | Otimização, redução de custos desnecessários, alocação estratégica |
| Gestão de Doenças Crónicas | Episódica, com lacunas no acompanhamento | Contínua, proativa, multidisciplinar, com foco em resultados |
| Tecnologia da Informação | Sistemas isolados, falta de interoperabilidade | Sistemas integrados, interoperáveis, uso de telemedicina e IA |
Perguntas Frequentes (FAQs) sobre Integração de Cuidados
1. O que é a integração de cuidados em termos simples?
É uma abordagem que garante que todos os profissionais e serviços de saúde trabalham em conjunto, partilhando informações e coordenando o tratamento, para que o paciente receba o cuidado certo, no local certo e na hora certa, de forma contínua e sem interrupções.
2. Quem beneficia mais da integração de cuidados?
Todos beneficiam, mas a integração é particularmente benéfica para pessoas com doenças crónicas, idosos com múltiplas condições, e pacientes que necessitam de transições frequentes entre diferentes níveis de cuidado (e.g., do hospital para casa).
3. A integração de cuidados torna o tratamento mais caro?
Embora a implementação inicial possa exigir investimentos em tecnologia e formação, a longo prazo, a integração de cuidados tende a reduzir custos. Isso acontece pela eliminação de duplicações de exames e procedimentos, pela prevenção de reinternações e pela gestão mais eficaz das doenças crónicas, que são as maiores fontes de despesa em saúde.
4. Como a tecnologia ajuda na integração de cuidados?
A tecnologia é fundamental. Ela permite a partilha eletrónica de registos de saúde, facilita a telemedicina, o monitoramento remoto de pacientes e a comunicação em tempo real entre os profissionais. Ajuda a organizar e analisar dados para personalizar o cuidado e otimizar a alocação de recursos.
5. Como posso saber se o meu sistema de saúde está a implementar cuidados integrados?
Sinais de um sistema integrado incluem: os seus diferentes médicos e especialistas parecem ter acesso ao seu histórico completo; existe um coordenador de cuidados ou navegador que o ajuda; as transições entre o hospital e os cuidados primários são suaves; e você se sente envolvido nas decisões sobre a sua saúde.
6. A integração de cuidados significa que terei menos médicos?
Não necessariamente. Significa que os médicos e outros profissionais que o atendem trabalharão de forma mais coordenada e eficiente. Poderá ter o mesmo número de profissionais, mas a sua experiência será mais fluida e coesa, com todos a trabalhar com os mesmos objetivos para a sua saúde.
O Futuro da Saúde: Uma Visão Integrada
A integração de cuidados não é apenas uma tendência; é a evolução necessária para sistemas de saúde que almejam ser mais eficazes, eficientes e centrados no ser humano. À medida que enfrentamos desafios como o envelhecimento populacional, o aumento das doenças crónicas e a necessidade de sustentabilidade financeira, a capacidade de unir todos os componentes do sistema de saúde sob uma visão comum torna-se imperativa.
O futuro da saúde passa por um modelo onde a prevenção é tão valorizada quanto o tratamento, onde a colaboração entre profissionais é a norma e onde o paciente é um parceiro ativo e informado na sua própria jornada de saúde. A farmácia, neste contexto, desempenha um papel cada vez mais relevante, não só na dispensa de medicamentos, mas também no aconselhamento, na monitorização da adesão terapêutica e na ligação com outros níveis de cuidados. A integração de cuidados é a promessa de um sistema de saúde mais robusto, mais justo e, acima de tudo, mais capaz de proporcionar a cada indivíduo não apenas mais anos de vida, mas melhores anos de vida.
Se você quiser conhecer outros artigos parecidos com Integração de Cuidados: O Futuro da Saúde, pode visitar a categoria Saúde.