03/01/2026
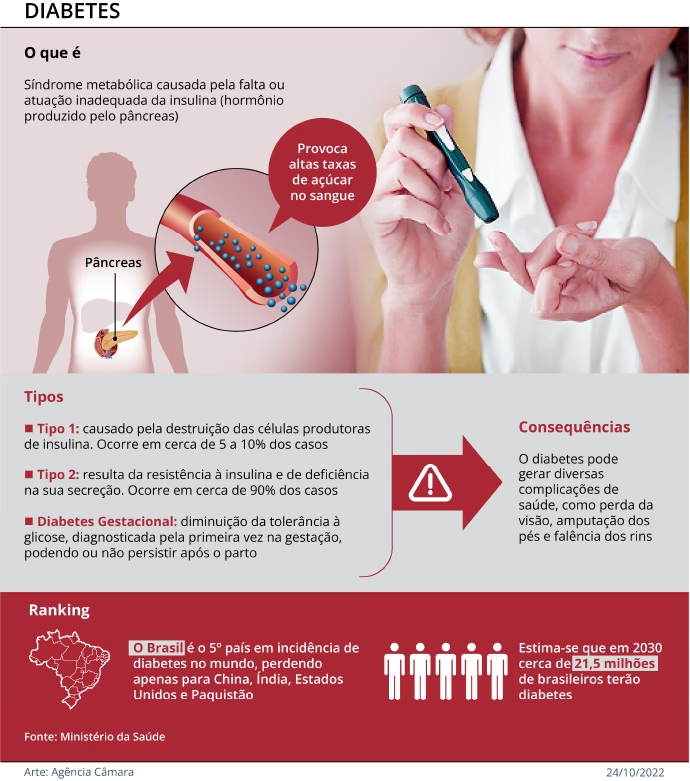
A diabetes é uma doença endócrina crônica, caracterizada por uma elevação persistente dos níveis de glicose (açúcar) no sangue, uma condição conhecida como hiperglicemia. Esta condição, que afeta milhões de pessoas em todo o mundo, é um grave problema de saúde pública, especialmente a diabetes mellitus tipo 2, que tem vindo a aumentar devido a estilos de vida pouco saudáveis. Compreender a diabetes é fundamental para a sua prevenção, diagnóstico precoce e tratamento eficaz, garantindo uma melhor qualidade de vida e prevenindo complicações graves.

A glicose é a principal fonte de energia para as células do nosso corpo, sendo vital para o seu funcionamento adequado. No entanto, quando os seus níveis no sangue estão desregulados, podem desencadear uma série de problemas de saúde, que vão desde sintomas ligeiros a complicações que podem ser fatais. Neste artigo, vamos explorar em profundidade as causas, os diversos tipos, os sinais de alerta, os métodos de diagnóstico e as abordagens terapêuticas disponíveis para a diabetes, oferecendo-lhe um guia completo para navegar por esta doença complexa.
- O Que É a Diabetes? Uma Visão Geral
- Os Diferentes Tipos de Diabetes: Compreendendo as Nuances
- As Causas da Diabetes: Por Que Acontece?
- Sinais e Sintomas: Reconhecendo os Alertas
- Diagnóstico da Diabetes: A Importância da Detecção Precoce
- Complicações da Diabetes: O Impacto no Corpo
- A Diabetes Tem Cura? Desmistificando a Doença
- Estratégias de Tratamento da Diabetes: Um Caminho para o Bem-Estar
- Prevenção da Diabetes: Construindo um Futuro Saudável
- Perguntas Frequentes (FAQs) sobre Diabetes
O Que É a Diabetes? Uma Visão Geral
Para que a glicose seja processada de forma normal e utilizada pelas células como energia, é necessária a ação de uma hormona produzida pelo pâncreas, chamada insulina. A insulina atua como uma 'chave' que permite à glicose entrar nas células. Quando há deficiências na produção ou nos efeitos da insulina, a glicose não consegue entrar nas células e acumula-se na corrente sanguínea, elevando os níveis de açúcar e provocando a diabetes.
Os níveis de glicose no sangue, ou glicemia, são medidos em miligramas por decilitro (mg/dl). É crucial monitorizar estes valores, pois eles indicam o estado metabólico do indivíduo. A seguir, apresentamos uma tabela com os valores de referência para a glicemia:
| Classificação da Glicemia | Valores em Jejum (mg/dl) | Valores Pós-Prandiais/Aleatórios (mg/dl) |
|---|---|---|
| Hipoglicemia | Abaixo de 70 | Variável, geralmente abaixo de 70 |
| Glicemia Normal | Entre 70 e 100 | Até 140 (2 horas após refeição) |
| Pré-Diabetes | Entre 100 e 125 | Entre 140 e 199 (2 horas após refeição) |
| Diabetes | Igual ou acima de 126 | Igual ou acima de 200 (2 horas após refeição ou a qualquer momento com sintomas) |
Valores persistentemente elevados de glicose no sangue são o cerne da diabetes e, se não forem controlados, podem levar a uma série de complicações a longo prazo que afetam diversos órgãos e sistemas do corpo.
Os Diferentes Tipos de Diabetes: Compreendendo as Nuances
A diabetes não é uma condição única; ela manifesta-se em diversas formas, cada uma com suas características, causas e abordagens de tratamento específicas. Conhecer os diferentes tipos é essencial para um diagnóstico e manejo adequados.
Diabetes Tipo 1
A diabetes tipo 1 é uma doença autoimune, o que significa que o sistema imunitário do corpo, que normalmente protege contra infeções, ataca e destrói as próprias células produtoras de insulina no pâncreas. Como resultado, o pâncreas deixa de produzir insulina ou produz em quantidade muito insuficiente. Este tipo de diabetes é frequentemente diagnosticado em crianças e jovens adultos e, devido à ausência quase total de produção de insulina, exige a administração diária de insulina, sendo por vezes referida como diabetes insulino-dependente.
Diabetes Tipo 2
A diabetes tipo 2 é a forma mais comum da doença, representando a grande maioria dos casos. Ao contrário do tipo 1, o pâncreas continua a produzir insulina, mas o corpo torna-se resistente aos seus efeitos. Ou seja, as células não respondem de forma eficaz à insulina, impedindo que a glicose entre nelas e se acumule no sangue. Com o tempo, o pâncreas pode até diminuir a sua capacidade de produzir insulina. Este tipo de diabetes está fortemente associado a fatores genéticos e a estilos de vida pouco saudáveis, como obesidade e sedentarismo, sendo cada vez mais comum em adultos, mas também em crianças e adolescentes.
Diabetes Gestacional
A diabetes gestacional ocorre quando os níveis de glicose no sangue estão elevados durante a gravidez, em mulheres que não tinham diabetes previamente. Este aumento da glicose é geralmente provocado por hormonas produzidas pela placenta, que interferem com a ação da insulina. Embora a diabetes gestacional tenda a desaparecer espontaneamente após o parto, as mulheres que a desenvolvem têm um risco aumentado de desenvolver diabetes tipo 2 no futuro, bem como riscos para o bebé, como o aumento do peso ao nascer.
Pré-Diabetes
A pré-diabetes é uma condição em que os níveis de glicose no sangue estão mais altos do que o normal, mas ainda não são elevados o suficiente para serem diagnosticados como diabetes tipo 2. É um estágio de alerta crucial, pois indica um risco elevado de progressão para diabetes tipo 2 e para doenças cardíacas. No entanto, é também uma oportunidade para intervir e prevenir o desenvolvimento da doença através de mudanças no estilo de vida.
Diabetes na Infância (em Crianças)
As crianças, tal como os adultos, podem desenvolver diabetes. A diabetes tipo 1 é a forma mais comum em crianças e adolescentes, com o sistema imunitário atacando as células do pâncreas. A diabetes tipo 2 em crianças, embora menos frequente que a tipo 1, tem vindo a aumentar significativamente, impulsionada pelo crescimento da obesidade infantil. Os pais devem estar atentos a sintomas como aumento da micção (incluindo molhar a cama) e sede excessiva.
Outros Tipos de Diabetes
Além dos tipos principais, existem outras formas menos comuns de diabetes, que podem ser causadas por defeitos genéticos nas células beta do pâncreas, alterações na ação da insulina, doenças que afetam o pâncreas (como pancreatite), ou outras endocrinopatias.

As Causas da Diabetes: Por Que Acontece?
As causas da diabetes variam significativamente entre os seus diferentes tipos, refletindo mecanismos subjacentes distintos. Compreender estes fatores é crucial tanto para a prevenção quanto para o tratamento direcionado.
Causas na Diabetes Tipo 1
Por ser uma doença autoimune, as causas exatas da diabetes tipo 1 ainda não são totalmente compreendidas. Acredita-se que resulte de uma combinação de fatores genéticos (predisposição hereditária) e ambientais, que desencadeiam a resposta autoimune. Embora não haja uma prevenção conhecida para a diabetes tipo 1, a investigação continua para identificar os gatilhos ambientais.
Possíveis fatores de risco:
- Genética: A hereditariedade desempenha um papel, com um risco aumentado se houver histórico familiar da doença.
- Idade: Ocorre com maior frequência em crianças e adolescentes, embora possa surgir em qualquer idade.
Causas na Diabetes Tipo 2
A diabetes tipo 2 e a pré-diabetes são multifatoriais, resultando de uma interação complexa entre a genética e o estilo de vida. A obesidade e o excesso de peso são fatores de risco extremamente relevantes, contribuindo para a resistência à insulina, que é a marca distintiva deste tipo de diabetes.
São fatores de risco importantes para a diabetes tipo 2:
- Genética: História familiar de diabetes tipo 2 aumenta significativamente o risco.
- Obesidade e Excesso de Peso: O acúmulo de gordura corporal, especialmente na região abdominal, está fortemente ligado à resistência à insulina.
- Idade: O risco aumenta com a idade, sendo mais comum em pessoas acima dos 45 anos.
- Etnia: Certas etnias (como afro-americana, hispânica, asiática, entre outras) apresentam maior predisposição.
- Sedentarismo: A falta de atividade física contribui para o ganho de peso e a resistência à insulina.
- Dieta Inadequada: Consumo excessivo de alimentos processados, ricos em açúcares e gorduras saturadas.
Causas na Diabetes Gestacional
A diabetes gestacional é primariamente causada pelas alterações hormonais que ocorrem durante a gravidez. As hormonas produzidas pela placenta, essenciais para o desenvolvimento do bebé, podem interferir com a ação da insulina no corpo da mãe, levando à resistência à insulina e, consequentemente, ao aumento da glicose no sangue.
Possíveis fatores de risco para diabetes gestacional:
- Genética: História familiar de diabetes.
- Obesidade (excesso de peso): Antes ou durante a gravidez.
- Idade Materna Avançada: Mulheres grávidas com mais idade têm um risco aumentado.
- Certas Doenças: A síndrome do ovário poliquístico (SOP) é um fator que pode elevar o risco de desenvolvimento da diabetes gestacional.
- História de Diabetes Gestacional Prévia: Mulheres que tiveram diabetes gestacional em gestações anteriores têm maior probabilidade de repetir a condição.
Sinais e Sintomas: Reconhecendo os Alertas
A diabetes pode ser insidiosa, progredindo inicialmente de forma assintomática ou com sintomas muito ténues, como um ligeiro cansaço, que são facilmente desvalorizados. Isso pode levar a um diagnóstico tardio, permitindo que a doença cause danos em diversos órgãos antes de ser detetada.
Com o evoluir da doença e o aumento dos níveis de glicose no sangue, surgem diversos sinais e sintomas que são comuns a quase todos os tipos de diabetes:
- Fome Extrema (Polifagia): Apesar de comer, as células não recebem glicose suficiente, o que leva a uma sensação constante de fome.
- Sede Intensa (Polidipsia): O corpo tenta eliminar o excesso de glicose através da urina, o que causa desidratação e sede.
- Aumento da Micção (Poliúria): A necessidade frequente de urinar, especialmente à noite, é um esforço do corpo para expulsar o excesso de açúcar. Nas crianças, pode manifestar-se como o retorno do hábito de urinar na cama.
- Fadiga (Cansaço Inexplicável): A falta de glicose nas células impede a produção de energia, resultando em cansaço persistente.
- Perda de Peso Inexplicável: Apesar de comer mais, o corpo começa a queimar gordura e músculo para obter energia, levando à perda de peso.
- Problemas de Visão: Visão turva ou embaçada é comum devido às alterações nos fluidos oculares causadas pela glicose elevada.
- Dificuldade na Cicatrização de Feridas: A glicose alta compromete a circulação e a função imunitária, atrasando a cicatrização de cortes e feridas.
- Infeções Frequentes: O açúcar elevado no sangue cria um ambiente propício para o crescimento de bactérias e fungos, levando a infeções recorrentes (pele, genitais, urinárias).
Sinais e Sintomas Frequentes nos Homens:
- Diminuição da libido (vontade de ter relações sexuais).
- Disfunção erétil (impotência sexual).
- Diminuição da força muscular.
Sinais e Sintomas Frequentes nas Mulheres:
- Infeções urinárias recorrentes.
- Infeções fúngicas (especialmente candidíase vaginal) persistentes.
- Pele seca e com prurido.
Quando ocorre uma crise de hiperglicemia, ou seja, quando a glicemia atinge níveis extremamente altos de forma aguda, podem surgir sintomas mais graves como tonturas, náuseas, vómitos, sensação de desmaio, fraqueza generalizada, confusão mental e até perda de consciência, podendo em alguns casos originar complicações graves e ser fatal (risco de morte) se não for tratada de imediato.
Diagnóstico da Diabetes: A Importância da Detecção Precoce
O diagnóstico da diabetes é feito através de análises laboratoriais que medem os níveis de glicose no sangue. A detecção precoce é crucial para iniciar o tratamento e prevenir ou retardar o aparecimento de complicações.
Os principais exames utilizados para diagnosticar a diabetes são:
Glicemia em Jejum
Este teste mede o nível de glicose no sangue após um jejum de 8 a 12 horas (geralmente durante a noite). Um valor igual ou superior a 126 mg/dl em duas ocasiões distintas é indicativo de diabetes.
Prova de Tolerância à Glicose Oral (TTGO)
Neste teste, a glicose no sangue é medida em jejum e novamente duas horas após a ingestão de um líquido contendo 75 gramas de glicose. Um valor igual ou superior a 200 mg/dl duas horas após a ingestão da glicose confirma o diagnóstico de diabetes.
Hemoglobina Glicada / Glicosilada ou HbA1c
Este exame fornece uma média dos níveis de glicose no sangue nos últimos 2 a 3 meses. É uma ferramenta valiosa para o diagnóstico e monitorização a longo prazo. Um valor de HbA1c igual ou superior a 6,5% é considerado diagnóstico de diabetes.
É importante salientar que, embora a medição da glicemia capilar (picada no dedo) seja útil para a monitorização diária, não é utilizada para o diagnóstico formal da diabetes. O diagnóstico deve ser sempre confirmado por exames laboratoriais.

Complicações da Diabetes: O Impacto no Corpo
A acumulação prolongada e descontrolada de glicose no sangue pode levar a uma série de complicações graves, que se desenvolvem gradualmente e afetam praticamente todos os sistemas do corpo. Estas complicações podem ser incapacitantes e até fatais se a diabetes não for adequadamente gerida.
Complicações Crónicas Gerais da Diabetes:
- Doenças Cardiovasculares: A diabetes aumenta significativamente o risco de aterosclerose (acúmulo de placas de gordura nas artérias), levando a condições como enfarte do miocárdio (ataque cardíaco), acidente vascular cerebral (AVC), e doença arterial periférica.
- Doenças Microvasculares: São danos nos pequenos vasos sanguíneos:
- Neuropatia Diabética: Lesão nos nervos, que pode causar dor, dormência, formigueiro, fraqueza, especialmente nas extremidades (mãos e pés). Pode afetar também nervos de órgãos internos (neuropatia autonômica), resultando em problemas digestivos, urinários, sexuais e cardiovasculares.
- Retinopatia Diabética: Dano nos vasos sanguíneos da retina, podendo levar à perda de visão e, em casos graves, à cegueira.
- Nefropatia Diabética: Lesão nos rins, afetando a sua capacidade de filtrar o sangue. Pode progredir para insuficiência renal, necessitando de diálise ou transplante.
- Pé Diabético: Complicações nos pés resultantes de neuropatia (perda de sensibilidade) e doença arterial periférica (má circulação). Pequenas feridas podem não ser percebidas e evoluir para úlceras, infeções graves e, em casos extremos, amputação.
- Perda de Visão: Devido à retinopatia diabética, catarata e glaucoma, que são mais comuns em diabéticos.
- Doenças Hepáticas: Incluindo a doença hepática gordurosa não alcoólica (DHGNA), que pode progredir para cirrose.
- Infeções: Maior suscetibilidade a infeções bacterianas e fúngicas na pele, trato urinário e gengivas, devido à supressão do sistema imunitário e aos níveis elevados de glicose.
- Problemas Dentários: Doença periodontal e outras infeções orais.
Complicações Específicas da Diabetes Gestacional:
Embora a diabetes gestacional seja geralmente temporária, ela acarreta riscos tanto para a mãe quanto para o bebé:
- Para o Bebé:
- Macrossomia: Aumento excessivo do peso do bebé (bebê grande), o que pode dificultar o parto e aumentar o risco de lesões no nascimento.
- Parto Prematuro: Risco aumentado de nascimento antes das 37 semanas de gestação.
- Hipoglicemia Neonatal: O bebé pode nascer com níveis muito baixos de açúcar no sangue.
- Problemas Respiratórios: Síndrome do desconforto respiratório.
- Risco de Morte Fetal: Em casos mais graves e descontrolados.
- Risco Futuro de Diabetes Tipo 2: O bebé pode ter maior predisposição a desenvolver diabetes tipo 2 na vida adulta.
- Para a Mãe:
- Aumento do risco de desenvolvimento de diabetes tipo 2 no futuro (cerca de 50% das mulheres com diabetes gestacional desenvolvem diabetes tipo 2 em 5 a 10 anos).
- Risco de pré-eclâmpsia.
- Necessidade de cesariana devido ao tamanho do bebé.
Apesar de comum, a diabetes, quando não adequadamente controlada, pode ter um impacto devastador na saúde e na qualidade de vida, aumentando significativamente o risco de morte em comparação com a população geral. Por isso, a gestão rigorosa é fundamental.
A Diabetes Tem Cura? Desmistificando a Doença
Uma das perguntas mais frequentes sobre a diabetes é se existe uma cura. A resposta varia dependendo do tipo da doença.
Até ao momento, a diabetes tipo 1 é considerada uma doença incurável. No entanto, é totalmente controlável. O tratamento visa substituir a insulina que o corpo não consegue produzir, permitindo que as pessoas com diabetes tipo 1 levem uma vida plena e saudável através da administração diária de insulina, monitorização contínua da glicose e um estilo de vida equilibrado.
A diabetes tipo 2, por ter múltiplos mecanismos e estar fortemente ligada a fatores de estilo de vida, apresenta um prognóstico mais variável. Em muitos casos, especialmente se diagnosticada precocemente e com intervenções agressivas no estilo de vida (perda de peso significativa, dieta saudável e exercício físico), é possível alcançar a remissão, onde os níveis de glicose voltam ao normal sem a necessidade de medicação. Contudo, a remissão não é uma cura definitiva, pois a predisposição genética e a tendência à resistência à insulina permanecem, e a doença pode retornar se os hábitos saudáveis não forem mantidos.
Na maioria dos casos de diabetes tipo 2, é possível controlar de forma eficaz os níveis de glicose no sangue, melhorando drasticamente a sintomatologia e prevenindo ou retardando as complicações. Isso é atingido através de uma combinação de mudanças no estilo de vida e opções terapêuticas disponíveis, que atuam no controlo da produção ou ação da insulina, permitindo o normal funcionamento do organismo.
É extremamente importante efetuar o diagnóstico e instituir o tratamento adequado e atempado, de modo a melhorar o prognóstico da doença e evitar as complicações associadas. O acompanhamento médico contínuo é fundamental.
Estratégias de Tratamento da Diabetes: Um Caminho para o Bem-Estar
O tratamento da diabetes é multifacetado e deve ser individualizado, considerando o tipo de diabetes, a idade do paciente, a presença de outras condições de saúde e o estilo de vida. O objetivo principal é manter os níveis de glicose no sangue dentro de uma faixa saudável para prevenir complicações agudas e crónicas.
A Endocrinologia é a especialidade médica dedicada ao tratamento da diabetes e outras doenças endócrinas. O médico endocrinologista, com base na história clínica do doente e nas suas características individuais, decide acerca do tipo de tratamento mais adequado a cada caso.
Tratamento da Diabetes Tipo 1
O tratamento da diabetes tipo 1 é centrado na reposição da insulina, uma vez que o pâncreas não a produz. A administração diária de insulina é, portanto, essencial para a sobrevivência e o controlo da doença. As doses de insulina são ajustadas cuidadosamente à quantidade de hidratos de carbono (açúcares) ingeridos nas refeições, ao nível de atividade física e aos resultados da monitorização da glicose.
- Administração de Insulina: Pode ser feita através de injeções diárias (com seringas, canetas de insulina) ou através de bombas infusoras de insulina (dispositivos que administram insulina de forma contínua e programada, com doses adicionais para as refeições).
- Monitorização da Glicose: A medição diária e frequente dos níveis de glicose no sangue é crucial. Isso é feito com um glicómetro (aparelho portátil que mede a glicose numa gota de sangue) ou com um monitor contínuo da glicose (sensores que medem a glicose nos fluidos intersticiais 24 horas por dia).
- Dieta e Exercício Físico: Embora a insulina seja a base do tratamento, uma alimentação equilibrada e a prática regular de exercício físico são fundamentais para otimizar o controlo da glicose e manter a saúde geral.
Tratamento da Diabetes Tipo 2
O tratamento da diabetes tipo 2 geralmente começa com mudanças no estilo de vida, que são a base para o controlo da doença. A medicação é introduzida quando as alterações de estilo de vida não são suficientes ou em casos mais avançados.
Mudanças no Estilo de Vida:
- Dieta Adequada: Focada em alimentos integrais, vegetais, frutas, proteínas magras e gorduras saudáveis, com controlo da ingestão de hidratos de carbono.
- Exercício Físico Regular: Ajuda a reduzir a resistência à insulina, a controlar o peso e a melhorar a sensibilidade à insulina.
- Controlo do Peso: A perda de peso, mesmo que moderada, pode ter um impacto significativo na melhoria da resistência à insulina.
Medicação Oral e Injetável para Diabetes Tipo 2:
Existem diversas opções medicamentosas que atuam de diferentes formas para ajudar a controlar a glicose no sangue:
- Metformina: Frequentemente o primeiro medicamento prescrito. Reduz a quantidade de glicose produzida pelo fígado e melhora a sensibilidade à insulina nos tecidos periféricos.
- Inibidores SGLT2 (SGLT2i): Atuam nos rins, promovendo a eliminação de glicose na urina. Também demonstraram reduzir o risco de complicações renais e cardiovasculares.
- Agonistas do Recetor do GLP1 (GLP1-RA): Administrados por injeção, aumentam a libertação de insulina dependente da glicose, diminuem o apetite, promovem a perda de peso e reduzem o risco de complicações cardiovasculares.
- Inibidores de DPP-4 (ou Gliptinas): Aumentam a produção e libertação de insulina pelo pâncreas e reduzem a produção de glicose pelo fígado.
- Sulfonilureias e Meglitinidas: Estimulam diretamente o pâncreas a produzir e libertar mais insulina.
- Glitazonas ou Tiazolidinedionas: Melhoram a sensibilidade das células à insulina, ajudando-a a funcionar de forma mais eficaz no transporte de glicose para o interior das células.
- Insulina: Em alguns casos de diabetes tipo 2, especialmente quando o pâncreas já não consegue produzir insulina suficiente ou em situações de descompensação grave, a injeção de insulina pode ser necessária, tal como na diabetes tipo 1.
- Outros: Existem ainda outras classes de medicamentos que podem ser usadas em combinação, dependendo da necessidade individual.
Tratamento da Diabetes Gestacional
O tratamento da diabetes gestacional foca-se inicialmente em mudanças no estilo de vida. Geralmente, é necessário seguir uma dieta saudável e controlada em hidratos de carbono, evitando alimentos com alto teor de açúcar. A prática de exercício físico moderado e seguro durante a gravidez, sempre sob aconselhamento médico, também é recomendada. Em casos onde a dieta e o exercício não são suficientes para controlar os níveis de glicose, pode ser necessária a administração de insulina.
Atenção: É extremamente desaconselhável a utilização de 'remédios caseiros ou naturais' com a promessa de controlo imediato da diabetes. Tais abordagens podem não só ser ineficazes, mas também perigosas, levando a um descontrole ainda maior dos níveis de glicemia e a complicações graves. O tratamento deve ser sempre supervisionado por um profissional de saúde qualificado.
Prevenção da Diabetes: Construindo um Futuro Saudável
Embora a diabetes tipo 1 não possa ser prevenida, a diabetes tipo 2 e a pré-diabetes são, em grande parte, preveníveis através da adoção de um estilo de vida saudável. Pequenas mudanças nos hábitos diários podem fazer uma grande diferença na redução do risco de desenvolver a doença e nas suas complicações.
Conselhos que Ajudam a Prevenir a Diabetes:
- Adote uma Dieta Saudável:
- Aumente a Ingestão de Legumes e Frutas: São ricos em fibras, vitaminas e minerais, e têm baixo teor calórico.
- Opte por Cereais Integrais: Pão integral, arroz integral, aveia e massas integrais contêm mais fibra e ajudam a controlar os níveis de açúcar no sangue.
- Consuma Proteínas Magras: Peito de frango, peixe, leguminosas (feijão, lentilha, grão de bico).
- Escolha Lácteos com Baixo Teor de Gordura e Sem Adição de Açúcar: Leite, iogurte e queijo magros.
- Beba Água em Abundância: No mínimo 1,5 a 2 litros de água por dia. Evite bebidas açucaradas.
- Tome Sempre o Pequeno-Almoço: Evitar o pequeno-almoço está associado a uma maior tendência para o ganho de peso, um dos principais fatores de risco para a diabetes.
- Coma Devagar: Ajuda na melhor absorção de nutrientes, evita desconfortos gastrointestinais e promove a saciedade, evitando o consumo excessivo.
- Fracione a Sua Alimentação: Faça 5 a 6 pequenas refeições ao longo do dia, não estando mais de 3-4 horas sem comer. Evite jejuns noturnos superiores a cerca de 8 horas.
- Pratique Exercício Físico Regularmente:
- Pelo menos 150 minutos de atividade física moderada por semana (por exemplo, 30 minutos na maioria dos dias da semana).
- Caminhadas, natação, ciclismo, dança são ótimas opções. Consulte o seu médico ou um profissional de educação física para um plano adequado.
- Opte pelas escadas em vez do elevador, estacione o carro um pouco mais longe, faça pequenas caminhadas no seu dia a dia.
- Mantenha um Peso Saudável:
- A perda de apenas 5-7% do peso corporal pode reduzir significativamente o risco de diabetes tipo 2 em pessoas com pré-diabetes.
- O controlo do peso é um dos pilares da prevenção.
- Não Fume: O tabagismo aumenta o risco de desenvolver diabetes e também de complicações cardiovasculares associadas à doença.
- Limite o Consumo de Álcool: O álcool pode afetar os níveis de glicose no sangue e contribuir para o ganho de peso.
- Evite Alimentos Processados e Açucarados: Refrigerantes, bolos, chocolates, bolachas, doces em geral e refeições com alto teor de gordura (especialmente fritos) devem ser consumidos com muita moderação ou evitados.
Mesmo para quem já tem diabetes tipo 1, a adoção destas escolhas de estilo de vida é fundamental para uma melhoria da qualidade de vida, controlo da doença e prevenção de complicações.
Perguntas Frequentes (FAQs) sobre Diabetes
A diabetes é contagiosa?
Não, a diabetes não é uma doença contagiosa. Não se pode 'apanhar' diabetes de outra pessoa. É uma condição metabólica que resulta de fatores genéticos, autoimunes ou de estilo de vida.
Posso comer doces se tiver diabetes?
Com moderação e planeamento, sim. Pessoas com diabetes devem controlar a ingestão de açúcares simples, mas isso não significa eliminar completamente os doces. O segredo está em incluí-los como parte de uma dieta equilibrada, em pequenas quantidades, e de preferência com acompanhamento de um nutricionista para aprender a contabilizar os hidratos de carbono e ajustar a medicação, se necessário. Priorize sempre alimentos integrais e naturais.
Qual a importância da alimentação no controlo da diabetes?
A alimentação é um pilar fundamental na prevenção e controlo da diabetes. Uma dieta saudável e equilibrada ajuda a manter os níveis de glicose no sangue estáveis, a gerir o peso e a prevenir complicações. É uma das ferramentas mais poderosas para o controlo da doença.
A diabetes gestacional sempre desaparece após o parto?
Na maioria dos casos, sim, a diabetes gestacional resolve-se espontaneamente após o parto. No entanto, é importante que a mulher continue a ser monitorizada, pois ter tido diabetes gestacional aumenta significativamente o risco de desenvolver diabetes tipo 2 mais tarde na vida.
Quando devo procurar um médico para despistar a diabetes?
Deve procurar um médico se apresentar os sintomas comuns da diabetes (sede e fome excessivas, aumento da micção, fadiga, perda de peso inexplicável), se tiver histórico familiar de diabetes, excesso de peso ou obesidade, ou se tiver mais de 45 anos. O diagnóstico precoce é crucial para evitar complicações.
Em resumo, a diabetes é uma doença complexa, mas com informação adequada e acompanhamento médico, é possível viver uma vida saudável e ativa. A chave reside no conhecimento, na prevenção e num compromisso contínuo com um estilo de vida que promova o bem-estar. Não hesite em procurar ajuda profissional e a fazer da sua saúde uma prioridade.
Se você quiser conhecer outros artigos parecidos com Diabetes: Desvende Causas, Tipos e Tratamento, pode visitar a categoria Saúde.

