25/09/2025
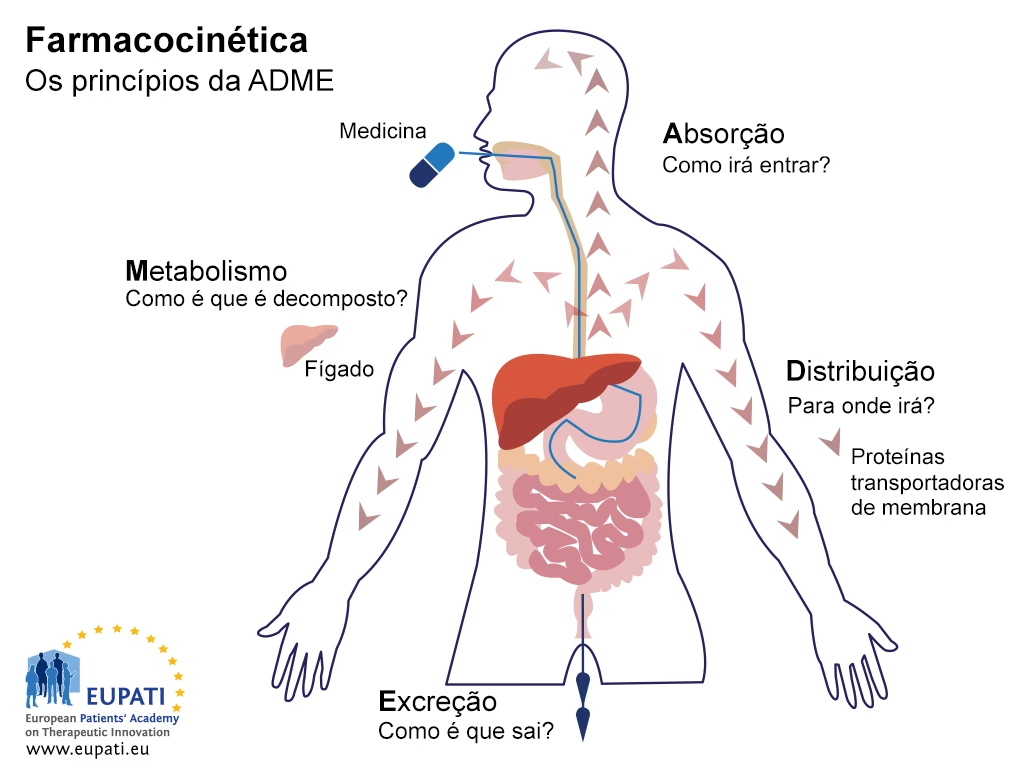
A jornada de um medicamento no corpo humano é complexa, abrangendo desde sua administração e absorção até sua distribuição pelos tecidos e, finalmente, sua eliminação. Este último estágio, a eliminação, é tão crucial quanto os anteriores, pois define a duração e a intensidade do efeito farmacológico, além de prevenir o acúmulo tóxico da substância. Compreender como o corpo se livra dos fármacos é fundamental não apenas para profissionais de saúde, mas para qualquer pessoa que utilize medicamentos, garantindo a eficácia do tratamento e minimizando riscos de efeitos adversos. Embora existam diversas vias pelas quais os medicamentos podem ser removidos do organismo, os rins emergem como os protagonistas incontestáveis na excreção da maioria das substâncias farmacológicas e seus metabólitos.

As vias de eliminação são mecanismos biológicos pelos quais o corpo expulsa os fármacos e seus metabólitos. Essa capacidade de depuração do organismo é vital para evitar o acúmulo de substâncias que poderiam tornar-se tóxicas. Enquanto a biotransformação (metabolismo) transforma os fármacos em compostos mais hidrossolúveis, facilitando sua excreção, a eliminação propriamente dita é o processo de remoção do corpo. Além da via renal, que será o foco principal, outras rotas incluem a biliar/fecal, pulmonar, e em menor grau, o suor, a saliva e o leite materno.
- As Múltiplas Vias de Eliminação de Fármacos
- O Rim: A Estrela da Eliminação Farmacológica
- Fatores Cruciais que Moldam a Excreção Renal
- O Impacto da Idade e Doenças na Função Renal
- Ajustando a Dose: Uma Necessidade Vital
- Avaliação da Função Renal: Ferramentas Essenciais
- Tabela Comparativa: Fatores Chave na Excreção Renal de Fármacos
- Conclusão
- Perguntas Frequentes sobre a Eliminação de Fármacos
As Múltiplas Vias de Eliminação de Fármacos
Embora os rins sejam a via primária para a maioria dos fármacos, é importante reconhecer que o corpo emprega uma rede de mecanismos para se livrar das substâncias. Cada via possui características específicas que a tornam mais ou menos adequada para a excreção de determinados tipos de compostos.
Eliminação Hepática e Biliar
O fígado, além de ser o principal órgão de biotransformação (metabolismo) de fármacos, também desempenha um papel significativo na sua eliminação. Muitos medicamentos, após serem metabolizados no fígado, ou mesmo em sua forma inalterada, são secretados na bile. A bile é então liberada no intestino, e os fármacos ou seus metabólitos são eliminados nas fezes. Este processo é particularmente importante para fármacos de alta massa molecular e/ou que são lipossolúveis. Em alguns casos, pode ocorrer um ciclo entero-hepático, onde o fármaco é reabsorvido do intestino de volta para o fígado, prolongando sua permanência no corpo.
Eliminação Pulmonar
A via pulmonar é a rota principal para a eliminação de gases anestésicos e substâncias voláteis. Fármacos administrados por inalação, como broncodilatadores, também podem ser eliminados em parte por esta via. A taxa de eliminação depende de fatores como a solubilidade do fármaco no sangue e a taxa de ventilação pulmonar.
Outras Vias Menores
Existem também vias de eliminação consideradas menores, mas que podem ser relevantes em situações específicas:
- Suor: Alguns fármacos e seus metabólitos podem ser excretados através do suor, embora em quantidades geralmente insignificantes para a depuração total.
- Saliva: A excreção salivar pode ser uma rota para a eliminação de certas substâncias, e a concentração de fármacos na saliva pode, em alguns casos, ser usada para monitorar os níveis plasmáticos.
- Leite Materno: Esta via é de grande importância clínica, pois muitos fármacos podem ser excretados no leite materno, apresentando riscos potenciais para o lactente.
Contudo, para a vasta maioria dos medicamentos de uso sistêmico, os rins são, sem dúvida, o principal órgão de excreção, e sua função é um determinante crítico da farmacocinética e da segurança dos fármacos.
O Rim: A Estrela da Eliminação Farmacológica
Os rins são órgãos vitais que desempenham múltiplas funções no corpo, incluindo a regulação do balanço hídrico e eletrolítico, a produção de hormônios e, crucialmente, a excreção de produtos residuais e substâncias estranhas, como os fármacos. A capacidade dos rins de filtrar, reabsorver e secretar é o cerne de sua eficiência na depuração de substâncias. A eliminação renal de um fármaco envolve três processos principais:
- Filtração Glomerular: Ocorre no glomérulo, onde o sangue é filtrado, e substâncias de baixo peso molecular, incluindo a maioria dos fármacos não ligados a proteínas plasmáticas, passam para o filtrado glomerular.
- Reabsorção Tubular: À medida que o filtrado passa pelos túbulos renais, algumas substâncias úteis ao corpo (como água, eletrólitos e nutrientes) são reabsorvidas de volta para a corrente sanguínea. Fármacos lipossolúveis podem ser reabsorvidos passivamente.
- Secreção Tubular Ativa: As células tubulares renais possuem sistemas de transporte ativos que podem secretar ativamente certas substâncias (incluindo muitos fármacos e seus metabólitos) do sangue para o lúmen tubular, aumentando significativamente sua excreção.
Fatores Cruciais que Moldam a Excreção Renal
A eficiência com que os rins eliminam um medicamento não é constante e pode ser influenciada por uma série de fatores. Entender esses fatores é essencial para prever o comportamento de um fármaco no corpo e ajustar as doses quando necessário.
Características do Fármaco
Para que um medicamento ou um metabólito seja excretado extensivamente na urina, certas características químicas são primordiais:
- Hidrossolubilidade: Fármacos que são mais hidrossolúveis (solúveis em água) tendem a ser excretados mais facilmente pelos rins. Isso ocorre porque o rim lida principalmente com fluidos aquosos, e substâncias que permanecem dissolvidas na urina são menos propensas a serem reabsorvidas de volta para a corrente sanguínea nos túbulos renais. Fármacos lipossolúveis, por outro lado, tendem a ser reabsorvidos passivamente através das membranas tubulares, a menos que sejam ionizados ou ativamente secretados.
- Ligação Proteica: Apenas a fração de um fármaco que não está ligada às proteínas na corrente sanguínea (fração livre) é capaz de ser filtrada nos glomérulos. Fármacos com alta ligação proteica (por exemplo, mais de 90% ligados à albumina) terão uma fração livre menor e, consequentemente, serão menos filtrados, o que pode diminuir sua taxa de depuração renal. No entanto, a ligação proteica não afeta a secreção tubular ativa.
Ambiente Urinário
A acidez da urina (pH) é um fator dinâmico que pode impactar significativamente a excreção de fármacos, especialmente aqueles que são ácidos ou bases fracas. A modificação do pH urinário pode alterar o estado de ionização de um fármaco:
- Fármacos ácidos fracos são mais bem excretados em urina alcalina, pois se tornam mais ionizados (carregados) e, portanto, menos lipossolúveis, dificultando sua reabsorção tubular.
- Fármacos básicos fracos são mais bem excretados em urina ácida, pois também se tornam mais ionizados e menos lipossolúveis.
Este princípio, conhecido como “aprisionamento iônico”, é explorado clinicamente no tratamento de intoxicações. Por exemplo, na intoxicação por salicilatos (um ácido fraco, como a aspirina), a urina pode ser alcalinizada com a administração de bicarbonato de sódio, acelerando a excreção do fármaco. Inversamente, para intoxicações por bases fracas, como anfetaminas, a urina pode ser acidificada com cloreto de amônio.
Fisiologia Renal
A capacidade dos rins de excretar medicamentos também depende diretamente de sua função fisiológica:
- Fluxo de Urina: Um fluxo de urina adequado é essencial para "arrastar" os fármacos e seus metabólitos para fora do corpo. Em condições de desidratação ou baixo volume urinário, a excreção pode ser comprometida.
- Fluxo Sanguíneo pelos Rins: Um fluxo sanguíneo renal robusto é fundamental para a filtração glomerular eficiente e para o fornecimento de fármacos aos locais de secreção tubular ativa. Qualquer condição que reduza o fluxo sanguíneo renal (como choque ou insuficiência cardíaca grave) pode diminuir a eliminação de fármacos.
- A Condição dos Rins: A saúde e integridade dos rins são o fator mais crítico. Rins saudáveis funcionam de maneira otimizada, enquanto a função renal comprometida, seja por doença ou idade, reduz drasticamente a capacidade de depuração.
O Impacto da Idade e Doenças na Função Renal
A função renal é um pilar da saúde e da segurança farmacológica, mas ela não é estática. Vários fatores, incluindo doenças crônicas e o processo natural de envelhecimento, podem comprometer gravemente a capacidade dos rins de eliminar medicamentos.
Doenças que Afetam a Função Renal
Muitas doenças podem afetar a função renal, sendo as mais proeminentes:
- Hipertensão Arterial: A pressão alta descontrolada pode danificar os pequenos vasos sanguíneos nos rins (nefrosclerose), comprometendo a filtração ao longo do tempo.
- Diabetes Mellitus: O diabetes é uma das principais causas de doença renal crônica (nefropatia diabética). Os níveis elevados de glicose no sangue danificam os glomérulos e os túbulos, levando à diminuição progressiva da função renal.
- Infecções Renais Recorrentes (Pielonefrite): Infecções repetidas podem causar cicatrizes e danos permanentes ao tecido renal.
- Exposição a Substâncias Tóxicas: Certos produtos químicos, metais pesados ou até mesmo alguns medicamentos (nefrotoxinas) podem causar lesão renal aguda ou crônica.
Quando a função renal diminui devido a essas condições, a eliminação de fármacos é prejudicada, e os medicamentos podem se acumular no corpo em níveis tóxicos.
O Envelhecimento e a Função Renal
O processo de envelhecimento é acompanhado por uma diminuição gradual e progressiva da função renal, mesmo em indivíduos saudáveis. Estima-se que, a partir dos 40 anos, a taxa de filtração glomerular (TFG) diminua em aproximadamente 1 mL/min/1,73 m² por ano. Este declínio é significativo: por exemplo, os rins de uma pessoa de 85 anos podem excretar medicamentos com apenas cerca de metade da eficiência dos rins de uma pessoa de 35 anos. Essa redução na capacidade de depuração é multifatorial, envolvendo diminuição do número de néfrons funcionais, redução do fluxo sanguíneo renal e alterações na capacidade de secreção e reabsorção tubular. Para os idosos, isso significa que a dose “normal” de um medicamento eliminado principalmente pelos rins pode ser perigosamente alta, exigindo ajustes cuidadosos para evitar efeitos colaterais.
Ajustando a Dose: Uma Necessidade Vital
Dada a variabilidade na função renal entre os indivíduos e as mudanças que ocorrem com a idade e as doenças, o ajuste da dosagem de medicamentos é uma prática clínica essencial. Em pessoas cuja função renal tenha diminuído, a dose “normal” de um medicamento eliminado principalmente pelos rins pode ser muito alta e vir a causar efeitos colaterais graves. Por exemplo, um medicamento com uma meia-vida de eliminação de 6 horas em uma pessoa com função renal normal pode ter sua meia-vida prolongada para 12, 18 ou até mais horas em um paciente com insuficiência renal, levando ao acúmulo da substância no organismo.
Portanto, os profissionais de saúde devem ajustar a dose dos medicamentos com base no nível de redução da função renal da pessoa. Isso pode envolver a redução da dose individual, o aumento do intervalo entre as doses, ou uma combinação de ambos. Pessoas com função renal comprometida geralmente necessitam de doses de medicamentos menores do que aquelas com função renal normal para alcançar o mesmo efeito terapêutico com segurança.
Avaliação da Função Renal: Ferramentas Essenciais
Para que os profissionais de saúde possam ajustar as doses de forma adequada, é fundamental ter uma estimativa precisa da função renal do paciente. Existem várias maneiras de estimar a redução da função renal, que variam em complexidade e precisão.
- Estimativa Baseada na Idade: Em alguns casos, especialmente para idosos, uma estimativa inicial pode ser feita com base unicamente na idade do paciente, considerando o declínio fisiológico esperado. No entanto, esta é uma abordagem menos precisa, pois a função renal pode variar amplamente entre indivíduos da mesma idade.
- Nível de Creatinina no Sangue: Uma estimativa mais exata da função renal é obtida utilizando os resultados de exames que medem o nível de creatinina no sangue. A creatinina é um produto residual do metabolismo muscular que é produzido a uma taxa relativamente constante e é quase que exclusivamente eliminada pelos rins através da filtração glomerular. Assim, um nível elevado de creatinina sérica geralmente indica uma diminuição na capacidade de filtração dos rins. É importante notar que o nível de creatinina sérica pode ser influenciado pela massa muscular do indivíduo (ex: fisiculturistas podem ter creatinina alta mesmo com rins normais, e idosos ou desnutridos podem ter creatinina baixa mesmo com função renal comprometida).
- Depuração de Creatinina: Para uma avaliação ainda mais precisa, os profissionais de saúde podem calcular a eficácia da remoção da creatinina do corpo, um processo chamado depuração de creatinina. Este cálculo pode ser feito a partir de amostras de sangue (creatinina sérica) e, às vezes, também de uma coleta de urina de 24 horas (creatinina urinária). As fórmulas mais comuns para estimar a depuração de creatinina ou a taxa de filtração glomerular (TFG estimada, ou eGFR) incluem a fórmula de Cockcroft-Gault, MDRD (Modification of Diet in Renal Disease) e CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration). Estas fórmulas ajustam o nível de creatinina sérica por idade, sexo e etnia, fornecendo uma estimativa mais robusta do funcionamento dos rins. A depuração de creatinina é um indicador direto da taxa de filtração glomerular, que é a melhor medida da função renal global.
A monitorização regular da função renal é crucial para pacientes em uso crônico de medicamentos, especialmente aqueles com risco de toxicidade renal ou que já possuem algum grau de comprometimento renal.
Tabela Comparativa: Fatores Chave na Excreção Renal de Fármacos
| Fator | Descrição e Impacto na Excreção Renal |
|---|---|
| Hidrossolubilidade do Fármaco | Fármacos mais solúveis em água são mais facilmente excretados na urina, pois permanecem dissolvidos e menos propensos à reabsorção tubular. |
| Ligação Proteica | Apenas a fração não ligada às proteínas plasmáticas é filtrada nos glomérulos. Alta ligação proteica diminui a filtração e, consequentemente, a excreção renal. |
| pH da Urina | Altera o estado de ionização de fármacos ácidos e básicos fracos. Fármacos ionizados são menos reabsorvidos e mais excretados. Pode ser modificado terapeuticamente. |
| Fluxo Sanguíneo Renal | Um fluxo sanguíneo adequado é essencial para a filtração glomerular eficiente e para o fornecimento de fármacos aos túbulos para secreção ativa. Reduções comprometem a excreção. |
| Fluxo de Urina | Um volume de urina adequado ajuda a "arrastar" os fármacos para fora do corpo e minimiza a reabsorção passiva de substâncias. |
| Idade do Paciente | A função renal diminui progressivamente com a idade, reduzindo a capacidade de excreção de fármacos e exigindo ajustes de dose em idosos. |
| Doenças Renais/Crônicas | Condições como hipertensão, diabetes, infecções crônicas ou exposição a nefrotoxinas danificam os rins, comprometendo severamente a filtração e secreção de fármacos. |
A compreensão desses fatores permite uma abordagem mais personalizada e segura na prescrição e administração de medicamentos, adaptando a terapia às condições individuais de cada paciente.
Conclusão
A eliminação de fármacos é uma fase crítica da farmacocinética que determina a duração da ação do medicamento e a prevenção de sua toxicidade. Os rins desempenham um papel central e insubstituível nesse processo, atuando como a principal via de excreção para a maioria dos medicamentos e seus metabólitos. No entanto, a eficiência renal não é uma constante; ela é sensível às características intrínsecas do fármaco, ao ambiente bioquímico do corpo, e, mais dramaticamente, à condição de saúde dos rins do indivíduo. A idade avançada e a presença de doenças crônicas como hipertensão e diabetes podem reduzir significativamente a capacidade de depuração renal, tornando essencial o ajuste das doses para garantir a segurança e a eficácia do tratamento. A avaliação precisa da função renal, por meio de exames como a creatinina sérica e a depuração de creatinina, é uma ferramenta indispensável para os profissionais de saúde, permitindo uma terapia farmacológica otimizada e personalizada. Em última análise, uma compreensão aprofundada das vias e fatores que influenciam a eliminação de fármacos é fundamental para o uso racional de medicamentos e para a promoção da saúde do paciente.
Perguntas Frequentes sobre a Eliminação de Fármacos
O que acontece se um medicamento não for eliminado corretamente?
Se um medicamento não for eliminado corretamente, ele pode se acumular no corpo. Isso pode levar a níveis plasmáticos excessivamente altos do fármaco, aumentando o risco de efeitos colaterais indesejados e toxicidade. Em casos graves, o acúmulo pode ser fatal, dependendo do medicamento e da extensão do acúmulo.
Todos os medicamentos são eliminados pelos rins?
Não, nem todos os medicamentos são eliminados pelos rins. Embora os rins sejam a principal via de excreção para a maioria dos fármacos e seus metabólitos hidrossolúveis, outros medicamentos são eliminados predominantemente por outras vias, como o fígado (via biliar/fecal) ou os pulmões (para gases e substâncias voláteis).
A dieta pode afetar a eliminação de medicamentos?
Sim, a dieta pode afetar indiretamente a eliminação de medicamentos, principalmente alterando a acidez da urina. Por exemplo, uma dieta rica em proteínas pode tornar a urina mais ácida, enquanto uma dieta rica em vegetais e frutas pode torná-la mais alcalina. Essas mudanças no pH urinário podem influenciar a excreção de fármacos ácidos ou básicos fracos.
Por que os idosos precisam de doses menores de certos medicamentos?
Os idosos frequentemente precisam de doses menores de certos medicamentos porque a função renal diminui naturalmente com a idade. Seus rins podem não ser tão eficientes na eliminação de fármacos quanto os rins de uma pessoa mais jovem, o que pode levar ao acúmulo do medicamento no corpo e ao aumento do risco de efeitos adversos. Além disso, outros fatores como menor massa muscular (afetando a produção de creatinina) e menor volume de distribuição também podem influenciar.
O que é depuração de creatinina e por que é importante?
A depuração de creatinina é uma medida que estima a eficácia com que os rins removem a creatinina (um produto residual) do sangue. Ela é considerada um bom indicador da taxa de filtração glomerular (TFG), que é a principal medida da função renal. É importante porque ajuda os profissionais de saúde a avaliar a capacidade dos rins de filtrar e eliminar substâncias, permitindo o ajuste preciso da dosagem de medicamentos e a prevenção de toxicidade em pacientes com função renal comprometida.
Se você quiser conhecer outros artigos parecidos com Eliminação de Fármacos: O Papel Essencial dos Rins, pode visitar a categoria Farmacologia.