16/04/2026
O cuidado de enfermagem é uma arte e uma ciência que exige organização, precisão e uma abordagem centrada no paciente. Para garantir a excelência na assistência à saúde, os profissionais de enfermagem utilizam uma ferramenta indispensável: o Processo de Enfermagem (PE). Este guia completo foi elaborado para desmistificar o PE, detalhando suas etapas, aprofundando-se no crucial Diagnóstico de Enfermagem e explorando como a tecnologia pode otimizar essa prática vital. Prepare-se para compreender como esses processos orientam a consulta e as demais práticas, mantendo uma rotina de trabalho organizada e segura para todos os envolvidos.

O Que São Processos de Enfermagem?
Os Processos de Enfermagem (PE) são padrões estruturados que guiam a prática assistencial diária dos profissionais da área. De acordo com a Resolução Cofen 736/24, que regulamenta o tema, o PE deve ser implementado de forma deliberada e sistemática em qualquer ambiente onde haja prestação de cuidados de enfermagem. Essa legislação enfatiza que o PE deve ser fundamentado em um sólido suporte teórico, que pode incluir Teorias e Modelos de Cuidado, Sistemas de Linguagens Padronizadas, instrumentos de avaliação de risco validados, Protocolos baseados em evidências, e outras estruturas teóricas e operacionais que fornecem propriedades descritivas, explicativas, preditivas e prescritivas.
Uma das metodologias amplamente empregadas para a operacionalização do Processo de Enfermagem é a Sistematização da Assistência de Enfermagem (SAE). A SAE é um método que organiza o trabalho profissional quanto ao método, pessoal e instrumentos, tornando possível a operacionalização do Processo de Enfermagem. Ela busca a qualificação do cuidado, a autonomia profissional e o reconhecimento da enfermagem como ciência.
A adoção dos processos de enfermagem é fundamental para a condução eficaz do atendimento ao paciente. Eles estabelecem e ordenam boas práticas que permitem a padronização da oferta de cuidados, promovendo uma maior equidade na assistência em saúde. Isso significa que, independentemente do local ou do profissional, o paciente receberá um nível de cuidado consistentemente alto e bem estruturado.
Além de padronizar, o PE contribui significativamente para a humanização na enfermagem. Ao incentivar a escuta ativa, o autocuidado, o empoderamento do paciente e outras ações de acolhimento, o processo garante que o indivíduo seja visto em sua totalidade, não apenas como uma doença. Os profissionais, por sua vez, contam com uma estrutura bem definida em relação aos atributos, limites, antecedentes e consequentes relacionados aos cuidados, o que leva a desfechos mais favoráveis e aprimora a experiência do paciente. Essa estrutura clara promove ambientes colaborativos, aumenta a transparência nas responsabilidades de cada membro da equipe e, por fim, eleva a satisfação do paciente ao oferecer assistência qualificada, resultados positivos e educação em saúde.
As Cinco Etapas Interdependentes do Processo de Enfermagem
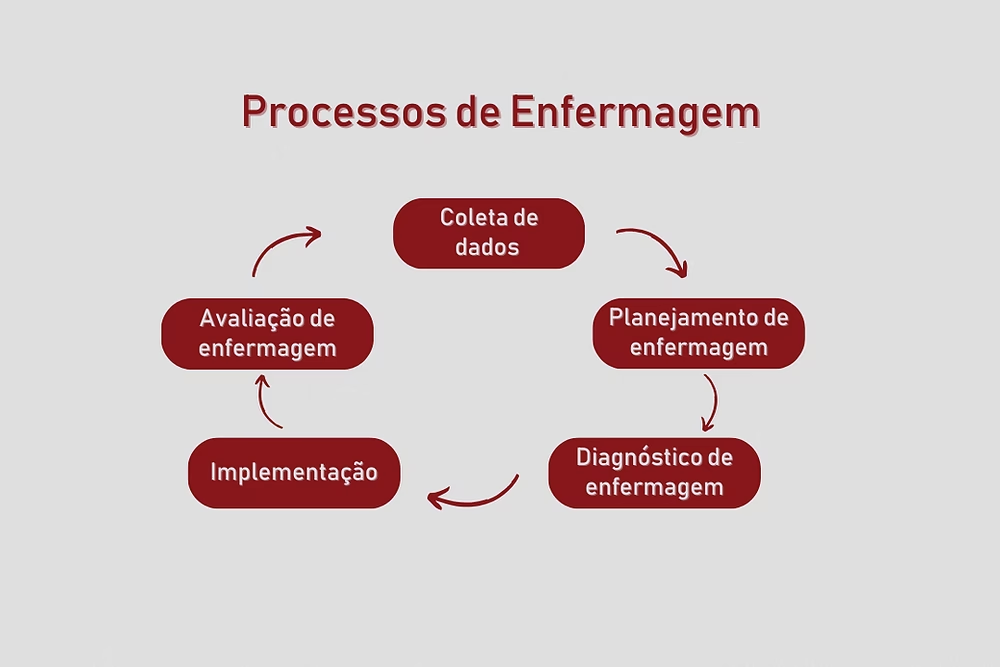
O Processo de Enfermagem é um ciclo contínuo e dinâmico, dividido em etapas interdependentes e recorrentes. Cada fase alimenta a próxima, e a avaliação final pode levar a ajustes nas fases anteriores, garantindo um cuidado adaptativo e otimizado. As cinco etapas são:
- Avaliação de Enfermagem (ou Coleta de Dados)
- Diagnóstico de Enfermagem
- Planejamento de Enfermagem
- Implementação de Enfermagem
- Evolução de Enfermagem
É crucial notar que algumas fases são privativas do enfermeiro, como o Diagnóstico de Enfermagem e a Prescrição de Enfermagem (que faz parte do Planejamento). O enfermeiro é o principal agente do PE e também responsável pelo registro de todas as etapas no prontuário do paciente. Já os técnicos e auxiliares de enfermagem participam ativamente do PE ao realizar as anotações de enfermagem e a execução de atividades sob a supervisão direta do enfermeiro, garantindo a coesão e a eficácia da equipe.
1. Avaliação de Enfermagem: O Ponto de Partida
A Avaliação de Enfermagem é a primeira e fundamental etapa do processo. Ela consiste na coleta inicial e contínua de dados sobre o paciente. Esses dados podem ser subjetivos, obtidos através de entrevistas e anamneses, onde o paciente (ou seu acompanhante) relata suas percepções, sintomas e histórico de saúde. Simultaneamente, são coletados dados objetivos, por meio do exame físico detalhado, observações diretas, e a análise de resultados de exames de imagem e laboratoriais. Também são utilizadas escalas de avaliação validadas e protocolos institucionais para garantir a padronização e a precisão das informações. O objetivo é reunir todas as informações relevantes que servirão de base para as etapas subsequentes, formando um panorama completo da saúde do indivíduo.
2. Diagnóstico de Enfermagem: A Análise Clínica
Com um volume significativo de dados coletados na fase de avaliação, o enfermeiro avança para o Diagnóstico de Enfermagem. Esta é uma fase privativa do enfermeiro, que utiliza sua capacidade de julgamento clínico e raciocínio crítico para interpretar as informações. O objetivo é identificar problemas de saúde reais ou potenciais, condições de vulnerabilidade e respostas humanas do paciente. Após a formulação precisa do diagnóstico, torna-se possível orientar as intervenções para a melhoria dos comportamentos de saúde e a resolução dos problemas identificados.
3. Planejamento de Enfermagem: O Roteiro do Cuidado
Uma vez formulado o diagnóstico, o Planejamento de Enfermagem consiste na elaboração de um plano de cuidados customizado para cada paciente e sua situação de saúde específica. Este plano é um roteiro detalhado das intervenções necessárias. Para tanto, o profissional de enfermagem deve seguir três premissas essenciais, conforme a Resolução Cofen 736/24:
- Priorização de diagnósticos de enfermagem: Determinando quais problemas requerem atenção imediata.
- Determinação de resultados esperados: Estabelecendo metas claras, quantitativas e/ou qualitativas, que sejam exequíveis e relevantes para a enfermagem e a saúde do paciente.
- Tomada de decisão terapêutica: Declarada pela prescrição de enfermagem das intervenções, ações/atividades e protocolos assistenciais. Esta prescrição detalha o "o quê", "como", "quando" e "porquê" de cada cuidado a ser realizado.
O planejamento é crucial para direcionar a equipe, otimizar recursos e garantir que as ações sejam coerentes com as necessidades do paciente.
4. Implementação de Enfermagem: A Ação do Cuidado
A fase de Implementação de Enfermagem é a execução prática de todas as intervenções, ações e atividades que foram minuciosamente planejadas na etapa anterior. É o momento em que a equipe de enfermagem coloca em prática o plano de cuidados, sempre obedecendo às exigências do Conselho Federal de Enfermagem (Cofen), demais autoridades e legislações referentes ao exercício da enfermagem no Brasil. Esta fase pode englobar uma vasta gama de cuidados, desde a administração de medicamentos e curativos até a educação em saúde, o suporte emocional e a mobilização do paciente. Além dos cuidados diretos de enfermagem, a implementação pode incluir ações interprofissionais (prestadas por outros colegas da saúde, como fisioterapeutas ou nutricionistas) e a participação em programas executados pela instituição, como iniciativas de saúde pública para aumentar a conscientização sobre o check-up preventivo.
5. Evolução de Enfermagem: O Ciclo de Melhoria Contínua
A Evolução de Enfermagem é a etapa final, mas não menos importante, que fecha o ciclo do Processo de Enfermagem. Consiste na análise e revisão contínua de todo o processo, a partir da avaliação dos resultados obtidos. Nesta fase, a equipe de enfermagem compara os resultados alcançados com os resultados esperados definidos no planejamento. Como o PE é cíclico e dinâmico, acompanhar a evolução do paciente fornece dados valiosos para aperfeiçoar as práticas assistenciais. Isso inclui manter as intervenções que tiveram sucesso, ajustar ou corrigir aquelas que não produziram os resultados desejados e, se necessário, iniciar um novo ciclo de avaliação para novos problemas que possam surgir. A evolução é a chave para a melhoria contínua da qualidade do cuidado.
Aprofundando: O Diagnóstico de Enfermagem em Detalhes
Como vimos, o Diagnóstico de Enfermagem é uma das etapas mais importantes do PE, sendo privativa do enfermeiro e a base para um planejamento de cuidados eficaz. Mas o que exatamente ele significa?
O que é Diagnóstico de Enfermagem?
O Diagnóstico de Enfermagem é um julgamento clínico que o enfermeiro faz a respeito das respostas atuais e potenciais do indivíduo, da família ou da comunidade aos seus problemas de saúde ou processos vitais. É uma declaração concisa que descreve o estado de saúde do paciente e as condições que requerem intervenção de enfermagem. Ele serve como uma ponte entre a avaliação do paciente e o planejamento dos cuidados, garantindo que as intervenções sejam personalizadas e baseadas nas necessidades reais do paciente.
A História e a Importância da NANDA International (NANDA-I)
O termo "diagnóstico de enfermagem" foi utilizado pela primeira vez em 1953 pela enfermeira americana Vera Fry. Ela identificou a necessidade de considerar áreas específicas das necessidades dos pacientes para um diagnóstico preciso. Contudo, foi na década de 1970 que surgiu a necessidade de um sistema oficial para classificar esses problemas, visando um padrão mundial. A I Conferência Nacional sobre Classificação de Diagnósticos de Enfermagem, em 1973, marcou o início dessa padronização.
Em 1982, após a 5ª conferência, foi criada a Associação Americana de Diagnóstico de Enfermagem, hoje conhecida como NANDA International (NANDA-I). Esta organização sem fins lucrativos é a principal responsável por categorizar e padronizar o diagnóstico de enfermagem globalmente. Sua taxonomia é norteada pelos Padrões de Resposta do Corpo Humano, que orientam a classificação das condições que necessitam de cuidados de enfermagem. A NANDA-I organiza conferências a cada dois anos para revisar e atualizar seus conteúdos, publicando novos livros em diversos idiomas, adaptados às culturas locais.
O principal objetivo da NANDA-I é padronizar a linguagem utilizada no diagnóstico de enfermagem. Essa padronização é extremamente benéfica, pois facilita a troca de conhecimentos e a comunicação entre profissionais de todo o mundo. Permite pesquisas e comparações mais aprofundadas e claras, e, mais importante, traz maior segurança ao paciente, que tem a certeza de que o profissional está seguindo as boas práticas estabelecidas globalmente, baseadas em critérios científicos.
A Estrutura e os Tipos de Diagnóstico na Taxonomia NANDA-I
A taxonomia da NANDA-I é o sistema de classificação mais utilizado globalmente e é composta por:
- Título: Uma frase curta ou termo que representa um padrão de indicadores relacionados.
- Definição: Uma descrição clara e precisa do diagnóstico.
- Características Definidoras: As evidências clínicas ou sintomas observados, agrupados como manifestações de um diagnóstico, focando no problema, síndrome ou bem-estar.
Atualmente, a NANDA-I conta com 234 diagnósticos de enfermagem categorizados, agrupados em 13 domínios e 47 classes. Os principais tipos de diagnóstico de enfermagem são:
| Tipo de Diagnóstico | Descrição | Exemplo |
|---|---|---|
| Foco no Problema | Descreve uma resposta indesejada do indivíduo, família ou comunidade a condições de saúde ou processos vitais que já existe. | Troca de gases prejudicada (indicando falha na função respiratória). |
| Risco | Indica que um indivíduo, família ou grupo está exposto a fatores que podem levar ao desenvolvimento de respostas indesejáveis de saúde. | Risco de infecção (devido a fatores de vulnerabilidade). |
| Promoção de Saúde | Focado na motivação e desejo de um indivíduo, família ou grupo em aumentar seu bem-estar e otimizar seu estado de saúde. | Disposição para melhora do autocontrole (busca por maior autonomia na saúde). |
| Síndrome | Agrupamento de diagnósticos que ocorrem juntos e que são melhor manejados em conjunto, usando intervenções similares. | Síndrome de estresse por mudança (conjunto de respostas a transições significativas). |
Passo a Passo para Construir um Diagnóstico de Enfermagem Preciso
A construção de um diagnóstico de enfermagem eficaz exige raciocínio crítico e atenção aos detalhes. Seguir um passo a passo estruturado é fundamental:
- Coleta de Dados Direcionada: Esta é a etapa mais crítica. O profissional deve coletar o máximo de informações possíveis sobre o paciente, seu histórico clínico, e as repercussões físicas, emocionais, sociais e familiares de sua condição. A coleta deve ser abrangente, utilizando tanto dados objetivos (exame físico, resultados de exames) quanto subjetivos (relatos do paciente, anamnese). É essencial que a comunicação seja clara e que o profissional possua conhecimento prévio das necessidades humanas básicas (respiração, termorregulação, conforto físico, autocuidado, integridade da pele, etc.) para direcionar as perguntas e observações. Exames antigos e prontuários também são fontes valiosas.
- Análise e Agrupamento dos Dados: Após a coleta, os dados brutos precisam ser transformados em informações diagnósticas. Isso requer habilidade de interpretação. Os dados devem ser agrupados de forma lógica, seja por sinais e sintomas em comum, padrões identificados ou pelos domínios das necessidades humanas. Cada agrupamento deve conter características definidoras e critérios clínicos observados. É crucial revisar os dados, separando o que é normal do que é anormal, para garantir que nada foi perdido ou mal interpretado.
- Escolha do Diagnóstico: Com os dados agrupados, o próximo passo é identificar o diagnóstico apropriado na taxonomia NANDA-I. Cada diagnóstico possui uma definição clara que deve ser cuidadosamente analisada. O profissional deve procurar o domínio e a classe que melhor se enquadram nos agrupamentos de dados e, então, identificar o título do diagnóstico que corresponde à necessidade diagnosticada. É vital que as informações do diagnóstico escolhido estejam em total conformidade com os dados coletados para evitar erros e garantir a segurança do paciente.
- Construção do Enunciado do Diagnóstico de Enfermagem: O enunciado é a declaração formal do diagnóstico. Deve ser claro, preciso e utilizar a combinação de critérios necessária para um entendimento completo.
- Para um diagnóstico com foco no problema: Título + Fatores Relacionados + Característica Definidora. Exemplo: "Integridade da pele prejudicada relacionada a fatores mecânicos e administração de medicamentos caracterizada por invasão de estruturas do corpo."
- Para um diagnóstico de risco: Título + Fatores de Risco. Exemplo: "Risco de queda relacionado à idade acima de 70 anos, dificuldades visuais, vertigem ao virar o rosto e uso de diuréticos."
- Para um diagnóstico de promoção de saúde: Título + Características Definidoras. Exemplo: "Disposição para nutrição melhorada evidenciada por atitude em relação à comida coerentes com as metas de saúde estabelecidas."
Erros Comuns no Diagnóstico de Enfermagem: Como Evitá-los
A padronização da NANDA-I reduziu a incidência de falhas, mas a natureza humana ainda permite a ocorrência de erros. Os mais comuns incluem:
- Conhecimento Insuficiente do Profissional: Leva a análises equivocadas e diagnósticos incorretos. A educação continuada é fundamental.
- Dados Ineficientes ou Imprecisos: A coleta de informações erradas, incompletas ou falsas compromete todo o processo. Reforça a necessidade de atenção máxima na fase de avaliação.
- Coleta de Dados Não Direcionada: Perguntas genéricas que não aprofundam o problema real do paciente. A especificidade é chave.
- Agrupamento Incorreto: Sintomas agrupados sem lógica ou características em comum. Isso distorce a compreensão do quadro clínico.
- Conclusão Precipitada: Diagnósticos formulados sem embasamento adequado ou por pressa, resultando em planos de cuidados ineficazes.
- Análise, Julgamento e/ou Interpretação Equivocada: Comum em profissionais inexperientes, mas pode ocorrer com qualquer um. Exige pensamento crítico e revisão.
- Seleção Incorreta do Diagnóstico ou Enunciado Errado: Escolher um diagnóstico que não se alinha com os dados ou formular um enunciado confuso, prejudicando o tratamento.
Para mitigar esses erros, é vital que os profissionais de enfermagem invistam em sua formação contínua, desenvolvam um raciocínio clínico aguçado e pratiquem a revisão sistemática de suas análises.
Tecnologia e o Processo de Enfermagem: O Prontuário Eletrônico e a Telemedicina
Para que o Processo de Enfermagem seja eficaz, o registro preciso e seguro de todas as etapas é indispensável. Tradicionalmente, esses registros eram feitos em papel, mas a era digital trouxe uma alternativa muito superior: o prontuário eletrônico. Este sistema robusto oferece um espaço de armazenamento virtualmente infinito para os documentos médicos, eliminando problemas de espaço físico e de legibilidade.
Empresas modernas de telemedicina, como a Telemedicina Morsch, fornecem o software do prontuário eletrônico em nuvem. Isso significa que os dados são hospedados em servidores remotos na internet, protegidos por mecanismos avançados de autenticação e criptografia de ponta a ponta. Essa segurança digital é crucial para a privacidade e integridade das informações do paciente, além de facilitar o acesso rápido e seguro por profissionais autorizados, a qualquer hora e em qualquer lugar.
A telemedicina, em particular, tem revolucionado a forma como o Processo de Enfermagem é conduzido. Ela permite a continuidade do cuidado mesmo à distância, otimizando o tempo e os recursos. Plataformas de telemedicina oferecem serviços que complementam o PE, como:
- Teleconsulta com ferramenta de prescrição eletrônica: Permite ao enfermeiro realizar consultas à distância, coletar dados e até mesmo emitir prescrições eletrônicas, agilizando o atendimento.
- Telemonitoramento para pacientes crônicos: Facilita a coleta contínua de dados e a avaliação da evolução de pacientes com condições crônicas, permitindo intervenções proativas e ajustes no plano de cuidados.
- Teleconsultoria para esclarecer dúvidas de saúde: Oferece suporte rápido a pacientes e até mesmo a outros profissionais de saúde, contribuindo para a educação em saúde e a resolução de intercorrências.
A integração da tecnologia ao PE não só otimiza a rotina dos profissionais, como também eleva a qualidade e a segurança da assistência prestada, tornando o cuidado mais acessível e eficiente.
Conclusão
O Processo de Enfermagem é a espinha dorsal da prática de enfermagem moderna, garantindo que o cuidado seja sistemático, individualizado e baseado em evidências. Compreender suas cinco etapas – Avaliação, Diagnóstico, Planejamento, Implementação e Evolução – é fundamental para qualquer profissional da área. O Diagnóstico de Enfermagem, em particular, com sua padronização pela NANDA-I, é a bússola que orienta as intervenções, transformando dados brutos em um roteiro claro para a melhoria da saúde do paciente.
Ao adotar o PE de forma rigorosa, e ao integrar as inovações tecnológicas como o prontuário eletrônico e a telemedicina, os profissionais de enfermagem não apenas reforçam a assistência com qualidade, mas também promovem um ambiente de trabalho mais organizado, seguro e produtivo. A contínua busca por aprimoramento e a correta aplicação desses processos são a chave para a excelência no cuidado ao paciente, elevando o padrão da saúde em benefício de todos.
Se você quiser conhecer outros artigos parecidos com Processo de Enfermagem: Guia Completo das Etapas, pode visitar a categoria Enfermagem.