24/04/2025
A jornada de um medicamento no corpo humano é um processo complexo e fascinante, que vai muito além de simplesmente engolir um comprimido ou receber uma injeção. Para que um fármaco exerça seu efeito terapêutico de forma eficaz e segura, ele precisa passar por uma série de etapas intrincadas, desde o momento de sua administração até sua completa eliminação. Este percurso é o objeto de estudo da farmacocinética, uma área fundamental da farmacologia que desvenda o que o corpo faz com o medicamento.
Compreender a farmacocinética é essencial para profissionais da saúde e para qualquer pessoa interessada em como os medicamentos funcionam. É ela que nos permite determinar a dose correta, a frequência de administração e as possíveis interações que podem otimizar ou prejudicar a ação de um tratamento. Ao desvendar os mistérios da absorção, distribuição, metabolismo e excreção, a farmacocinética oferece as chaves para uma terapêutica mais precisa e personalizada.
O Que é a Farmacocinética e Sua Importância?
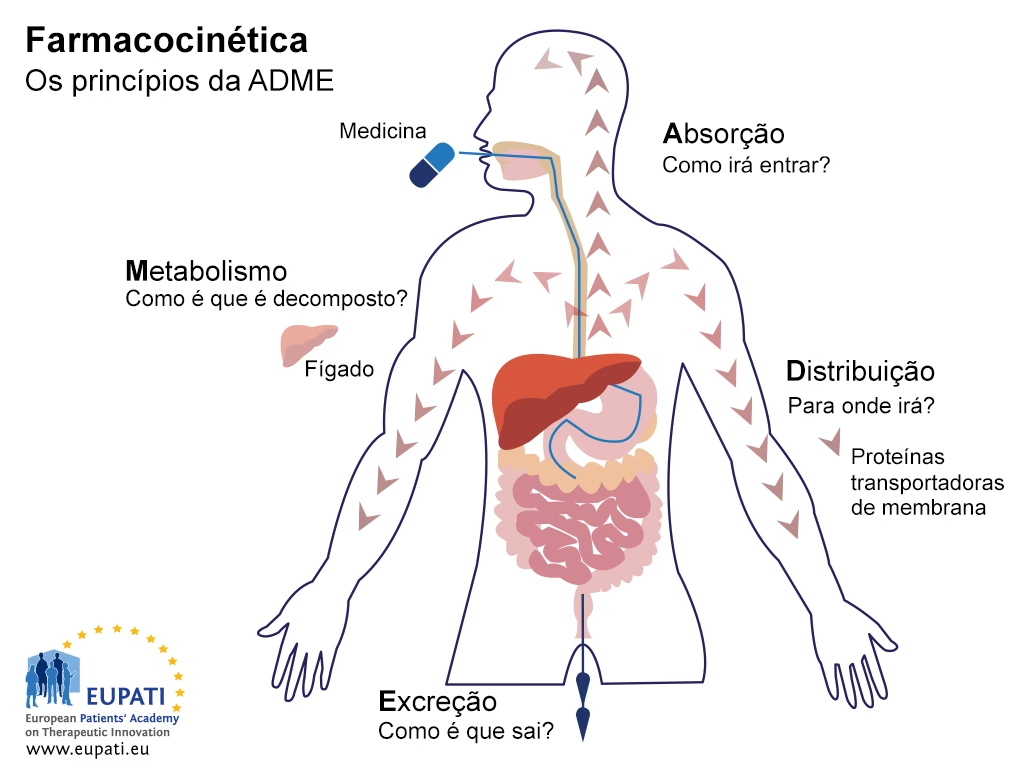
A farmacocinética pode ser definida como o estudo quantitativo dos processos de absorção, distribuição, metabolismo e excreção (ADME) dos fármacos no organismo. Em termos mais simples, ela investiga o “caminho” que o medicamento percorre desde o momento em que é introduzido no corpo até ser completamente removido.
Este campo de estudo é de suma importância porque, a partir dele, os pesquisadores e clínicos podem:
- Determinar a efetividade clínica de um medicamento, avaliando se ele alcança as concentrações adequadas no local de ação.
- Compreender como os fármacos ultrapassam as barreiras fisiológicas do corpo.
- Otimizar a distribuição dos medicamentos para os órgãos-alvo, garantindo que cheguem onde são necessários.
- Identificar fatores que podem facilitar ou dificultar a absorção de um fármaco (como a necessidade de jejum para o omeprazol).
- Prever e evitar interações medicamentosas que podem ocorrer em diferentes fases, especialmente no metabolismo hepático.
- Definir a dose ideal e o regime de dosagem para cada paciente, considerando suas particularidades fisiológicas e patológicas.
Cada uma das quatro etapas da farmacocinética – absorção, distribuição, metabolismo e excreção – desempenha um papel crucial na ação final de um fármaco, influenciando sua eficácia, duração de ação e potencial de toxicidade.
As Fases da Jornada do Fármaco no Organismo
Para facilitar o estudo, a farmacocinética é dividida didaticamente em quatro fases principais, cada uma com suas particularidades e desafios:
- Absorção: A entrada do fármaco no sistema.
- Distribuição: O transporte do fármaco pelo corpo.
- Metabolismo: A transformação química do fármaco.
- Excreção: A eliminação do fármaco e seus metabólitos.
1. Absorção: O Ponto de Entrada
A absorção de um fármaco é o processo pelo qual ele passa do local de administração para a circulação sistêmica. Esta etapa é fundamental e depende da capacidade do fármaco de atravessar diversas barreiras fisiológicas do organismo. Por exemplo, no trato gastrointestinal, o medicamento deve superar a acidez do estômago e a basicidade do intestino, ambientes que podem afetar significativamente sua integridade e capacidade de absorção, de acordo com suas propriedades químicas.
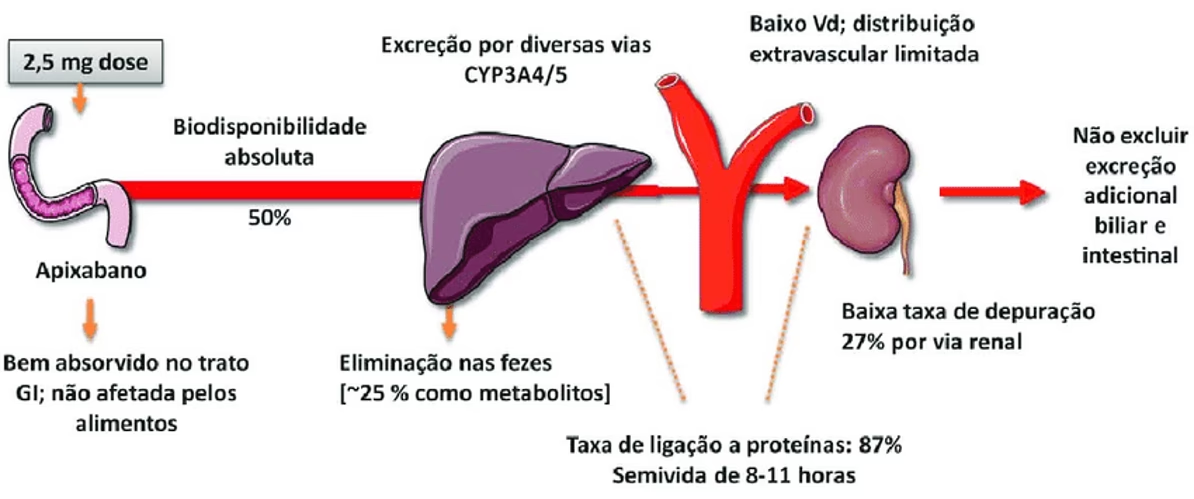
Biodisponibilidade: A Fração que Chega ao Alvo
Um conceito chave na absorção é a biodisponibilidade, que se refere à fração do fármaco que realmente atinge a circulação sistêmica em sua forma inalterada e está, portanto, disponível para exercer seu efeito terapêutico. A biodisponibilidade é influenciada por diversos fatores, incluindo a via de administração, as propriedades físico-químicas do fármaco e características individuais do paciente, como idade, doenças e presença de alimentos.
Principais Vias de Administração e Suas Implicações na Absorção
As formas de administração dos fármacos são classificadas principalmente em vias enterais e parenterais, além de outras vias específicas:
Vias Enterais: A Rota Oral e Retal
A via enteral, especialmente a oral, é a forma mais comum, simples, prática e conveniente de se administrar um fármaco. Contudo, ela apresenta desafios significativos para a absorção. Para ser bem absorvido no trato digestivo, um medicamento administrado oralmente deve possuir características hidrofóbicas (afinidade por gordura) e uma carga neutra. Moléculas hidrofílicas (afinidade por água) e carregadas negativamente são absorvidas de forma menos eficiente.
Após a absorção pelo trato gastrointestinal, os fármacos não seguem diretamente para a circulação sistêmica. Eles são transportados pelo sistema porta até o fígado, onde sofrem o que é conhecido como metabolismo de primeira passagem. Neste processo, uma parte do fármaco pode ser biotransformada em metabólitos inativos, reduzindo sua concentração ativa, ou, em alguns casos, ser convertida em metabólitos mais ativos que o composto original (pró-fármacos). Devido a este efeito de primeira passagem, a biodisponibilidade do fármaco administrado por via oral é sempre menor que a concentração administrada originalmente, pois ocorrem perdas significativas antes que o fármaco atinja a circulação sistêmica.
Vias Parenterais: Direto na Corrente Sanguínea
Nas vias parenterais, o fármaco é introduzido diretamente na circulação sistêmica ou em tecidos que permitem uma absorção rápida e completa. Isso significa que a biodisponibilidade do fármaco é geralmente igual à concentração original administrada, pois não há perdas significativas durante a absorção ou o metabolismo de primeira passagem. As diferentes formas de administração parenterais variam na velocidade de ação do fármaco, que depende do fluxo sanguíneo no tecido onde o medicamento foi administrado:
- Intravenosa (IV): É a administração mais rápida, com o medicamento introduzido diretamente na circulação. Ideal para efeitos imediatos.
- Intramuscular (IM): Ocorre em tecidos com boa vascularização, resultando em uma ação farmacológica mais rápida que a subcutânea, mas não tão imediata quanto a intravenosa.
- Subcutânea (SC): Realizada no tecido adiposo, que é menos vascularizado. Consequentemente, a absorção e a ação do fármaco são mais lentas.
Membranas Mucosas e Via Transdérmica: Absorção Localizada e Sustentada
Além das vias enteral e parenteral, os fármacos também podem ser administrados através de:
- Membranas Mucosas: Ambientes altamente vascularizados como as mucosas ocular, sublingual e nasal permitem uma rápida absorção e apresentam baixa taxa de infecção.
- Via Transdérmica: Ideal para fármacos que requerem administração lenta e prolongada. O medicamento é absorvido diretamente da pele para a corrente sanguínea, como exemplificado pelos adesivos de nicotina.
A escolha da via de administração é crucial e depende das propriedades do fármaco, do efeito desejado e das condições do paciente. A tabela a seguir resume as vantagens e desvantagens de cada via:
| VIA | VANTAGENS | DESVANTAGENS |
|---|---|---|
| Enteral (p. ex., administração oral de ácido acetilsalicílico) | Simples, de baixo custo, conveniente, indolor e não causadora de infecção | O fármaco exposto ao ambiente GI e ao metabolismo de primeira passagem requer absorção GI, e sua liberação no local de ação farmacológica é lenta |
| Parenteral (p. ex., administração intravenosa de morfina) | Rápida liberação no sítio de ação farmacológica, alta biodisponibilidade, sem risco de metabolismo de primeira passagem ou inativação em ambiente GI adverso | Efeito irreversível; potencialidade de produzir infecção, dor, medo; necessidade de pessoal técnico experiente |
| Transmucosa (p. ex., administração respiratória de beclometasona) | Rápida liberação no sítio de ação farmacológica, não sujeita ao metabolismo de primeira passagem ou a ambientes adversos do trato GI, frequentemente indolor, simples e conveniente, baixa indutora de infecção, liberação direta nos tecidos afetados (p. ex., brônquios) | Existem poucos fármacos disponíveis para administração por essa via |
| Transdérmica (p. ex., aplicação de adesivo de nicotina) | Simples, conveniente, indolor, excelente para administração contínua ou prolongada, não sujeita a metabolismo de primeira passagem ou ambientes adversos do trato GI | Exige fármaco altamente lipofílico, liberação lenta no sítio de ação farmacológica; pode provocar irritação |
2. Distribuição: O Transporte pelo Corpo
Uma vez que o fármaco é absorvido e atinge a circulação sistêmica, ele é distribuído para os diversos compartimentos do corpo. A distribuição é feita principalmente pela corrente sanguínea e, secundariamente, pela circulação linfática. É durante esta fase que os metabólitos ativos do fármaco são transportados e se tornam capazes de alcançar seus órgãos-alvo, onde irão exercer sua ação farmacológica.
Para otimizar o tempo de disponibilidade do fármaco na circulação e, consequentemente, prolongar seu tempo de ação, o organismo pode armazená-lo temporariamente. Isso ocorre em tecidos como o adiposo (gordura) ou o muscular, que atuam como reservatórios. Conforme a concentração do fármaco na circulação sistêmica diminui, ele é liberado gradualmente desses reservatórios, mantendo níveis terapêuticos por mais tempo.
Outro mecanismo importante na distribuição é a ligação dos fármacos a proteínas plasmáticas, como a albumina. Quando um fármaco está ligado a essas proteínas, ele fica inibido de se difundir através das membranas dos órgãos-alvo. Somente os metabólitos livres, não ligados às proteínas, são capazes de atravessar as membranas e realizar sua ação. À medida que a concentração de fármaco livre diminui, aqueles ligados às proteínas plasmáticas são liberados, garantindo a continuidade da ação farmacológica. Essa ligação reversível serve como um sistema de liberação controlada, prolongando a permanência do fármaco na circulação e modulando sua chegada aos tecidos.
3. Metabolismo: A Transformação Química
O metabolismo dos fármacos, também conhecido como biotransformação, é o processo pelo qual o organismo modifica quimicamente o medicamento. O principal órgão responsável por essa etapa é o fígado, devido à sua riqueza em enzimas metabólicas. O objetivo da biotransformação é, na maioria dos casos, tornar o fármaco mais hidrossolúvel para facilitar sua excreção, ou inativá-lo. No entanto, em alguns casos, o metabolismo pode ativar um pró-fármaco ou transformar um fármaco em um metabólito com atividade farmacológica diferente ou até mais potente.
Fases da Biotransformação Hepática
As reações de biotransformação são geralmente classificadas em duas fases:
- Fase I (Reações de Oxidação/Redução): Nestas reações, grupos polarizados são adicionados ou expostos na estrutura química do fármaco, tornando-o mais reativo para as reações da Fase II ou aumentando sua polaridade para excreção. As enzimas mais conhecidas e importantes nesta fase são as do sistema do citocromo P450 microssomal. Este sistema enzimático é responsável pelo metabolismo de uma vasta gama de fármacos e pode ser induzido ou inibido por outros medicamentos e substâncias, resultando em importantes interações medicamentosas. Os pró-fármacos, que são medicamentos administrados em sua forma inativa, são frequentemente ativados por reações de Fase I no fígado.
- Fase II (Reações de Conjugação/Hidrólise): O principal objetivo das reações de Fase II é inativar um metabólito da Fase I ou aumentar ainda mais a sua hidrossolubilidade. Isso é conseguido pela ligação (conjugação) do fármaco ou de seus metabólitos a moléculas endógenas (como ácido glucurônico, sulfato ou glutationa). Essa conjugação cria metabólitos maiores e mais polares, que são mais facilmente excretados na urina ou na bile.
A eficiência do metabolismo hepático pode variar significativamente entre indivíduos, influenciada por fatores genéticos, idade, doenças hepáticas e o uso concomitante de outros medicamentos, o que pode impactar diretamente a eficácia e a segurança de um tratamento.
4. Excreção: A Eliminação do Organismo
A excreção é a etapa final da farmacocinética, na qual o fármaco e seus metabólitos são eliminados do corpo. Este processo é crucial para evitar o acúmulo de substâncias potencialmente tóxicas e para encerrar a ação farmacológica. A eliminação é facilitada pela metabolização dos fármacos nas fases de oxidação/redução e conjugação/hidrólise, que aumentam a hidrossolubilidade dos compostos, tornando-os mais fáceis de serem excretados.
Excreção Renal: A Principal Via de Eliminação
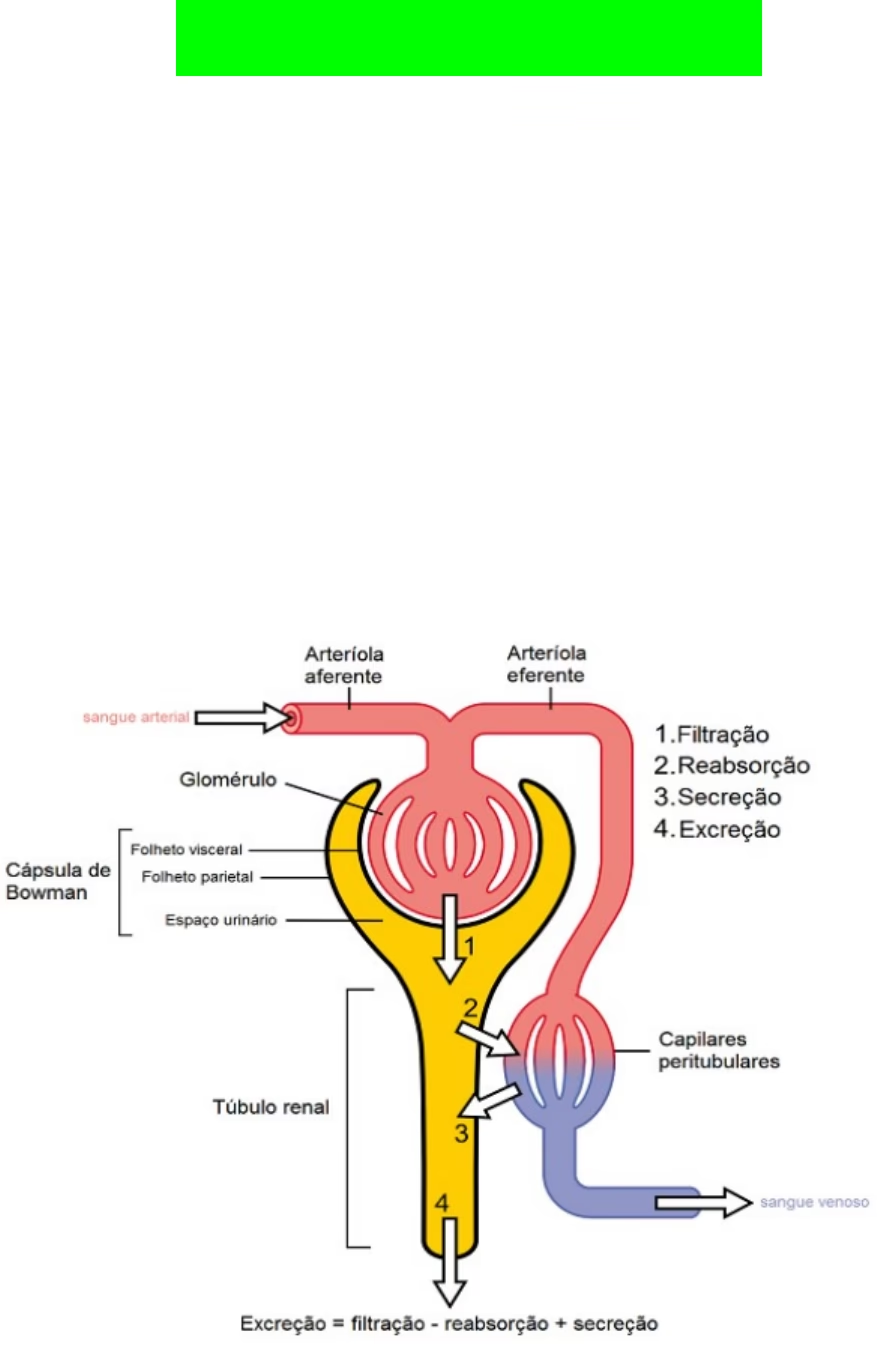
A via renal é a mais comum e eficiente para a eliminação da maioria dos fármacos e seus metabólitos, especialmente aqueles de natureza hidrofílica. A excreção renal envolve um equilíbrio dinâmico de quatro processos:
- Filtração Glomerular: Ocorre nos glomérulos renais, onde o sangue é filtrado, e moléculas pequenas, incluindo muitos fármacos livres (não ligados a proteínas), passam para o filtrado glomerular.
- Secreção Tubular Ativa: No túbulo proximal, transportadores específicos secretam ativamente alguns fármacos (ácidos e bases orgânicas) do sangue para o lúmen tubular, aumentando sua eliminação.
- Reabsorção Tubular Passiva: À medida que o filtrado avança pelos túbulos renais, a água é reabsorvida, concentrando os fármacos. Fármacos lipossolúveis podem ser reabsorvidos passivamente de volta para a corrente sanguínea, diminuindo sua excreção. A ionização do fármaco no lúmen tubular (influenciada pelo pH da urina) afeta essa reabsorção, com formas ionizadas sendo menos reabsorvidas.
- Excreção na Urina: O resultado final da filtração, secreção e reabsorção é a excreção do fármaco e seus metabólitos na urina.
O equilíbrio entre esses processos determina a taxa de excreção renal de cada fármaco. Condições que afetam a função renal, como insuficiência renal, podem prolongar significativamente o tempo de permanência dos fármacos no corpo, exigindo ajustes de dose.
Excreção Biliar: Uma Rota Alternativa
A excreção biliar é outra via importante, especialmente para fármacos e metabólitos de maior peso molecular e que foram conjugados na Fase II (como glucuronídeos). Este processo geralmente ocorre com a ajuda de membros da superfamília de transportadores do conjunto de ligação do ATP (ABC transporters), que movem os compostos do fígado para a bile.
Uma vez na bile, os fármacos e seus metabólitos são liberados no intestino delgado e seguem para o intestino grosso. No entanto, alguns desses compostos podem sofrer a chamada circulação entero-hepática. Neste fenômeno, os metabólitos biliares são desconjugados por enzimas bacterianas no intestino e reabsorvidos de volta para a circulação porta. Do sistema porta, retornam ao fígado e, subsequentemente, à circulação sistêmica. Esse ciclo de reabsorção pode prolongar a permanência do fármaco no organismo, afetando sua meia-vida e a duração de sua ação.
Perguntas Frequentes sobre Farmacocinética e Eliminação de Fármacos
Qual a importância de estudar a farmacocinética no ciclo clínico?
O estudo da farmacocinética é crucial no ciclo clínico porque permite aos profissionais de saúde entenderem profundamente como os medicamentos interagem com o corpo. Isso inclui a determinação da dose ideal para um paciente específico, a compreensão das barreiras fisiológicas que o fármaco precisa ultrapassar, a garantia de que a biodisponibilidade seja suficiente para o efeito terapêutico, e o conhecimento sobre sua distribuição nos órgãos-alvo, seu metabolismo (principalmente no fígado) e suas vias de excreção renal e biliar. Essa compreensão aprofundada é vital para maximizar a eficácia do tratamento e minimizar os riscos de efeitos adversos.
Quais são os órgãos de excreção dos fármacos?
Os principais órgãos de excreção dos fármacos e seus metabólitos são os rins e o fígado, que eliminam substâncias na urina e na bile, respectivamente. Outras vias de eliminação menos comuns incluem as fezes (para fármacos não absorvidos ou excretados na bile e não reabsorvidos), o ar exalado (para gases anestésicos ou álcool), o suor, as lágrimas e o leite materno. O sistema excretor dos mamíferos, em particular, é composto por um par de rins, um par de ureteres, uma bexiga e uma uretra, que filtram substâncias tóxicas, armazenam e eliminam a urina.
Qual é o destino dos medicamentos no organismo?
O destino dos medicamentos no organismo é um ciclo dinâmico que abrange as fases de Absorção, Distribuição, Metabolismo e Excreção (ADME). Após a administração, o medicamento é absorvido para a corrente sanguínea, distribuído para os tecidos e órgãos (incluindo o órgão-alvo), metabolizado quimicamente (principalmente no fígado) em metabólitos ativos ou inativos, e finalmente excretado do corpo, predominantemente pelos rins ou via biliar. Esse processo garante que o medicamento atinja seu local de ação, permaneça por tempo suficiente para produzir seu efeito e seja, então, eliminado para evitar toxicidade.
Quanto tempo demora um medicamento a sair do corpo?
O tempo necessário para um medicamento ser completamente eliminado do corpo varia significativamente. Essa duração é influenciada pela meia-vida do fármaco (o tempo que leva para sua concentração no plasma sanguíneo reduzir pela metade), que por sua vez depende de fatores como suas propriedades químicas, a eficiência do metabolismo hepático e a taxa de excreção renal ou biliar. Alguns medicamentos podem ser eliminados em 24 a 48 horas, enquanto outros podem levar vários dias. Em casos de reações alérgicas ou toxicidade, a persistência do medicamento no organismo pode prolongar os sintomas, sendo crucial a interrupção do uso e busca por orientação médica.
Em suma, a farmacocinética é a espinha dorsal da compreensão de como os medicamentos atuam no corpo. Desde a delicada passagem pelas barreiras de absorção, passando pela sua distribuição estratégica, pela complexa biotransformação e, finalmente, pela sua eliminação, cada etapa é crucial para a segurança e eficácia do tratamento. O conhecimento aprofundado desses processos permite que a medicina avance, oferecendo terapias cada vez mais otimizadas e personalizadas para cada indivíduo.
Se você quiser conhecer outros artigos parecidos com Farmacocinética: O Caminho dos Fármacos no Corpo, pode visitar a categoria Farmacologia.

