19/02/2022
A diabetes, uma condição crônica que afeta milhões de pessoas em todo o mundo, exige uma gestão contínua e rigorosa dos níveis de glicose no sangue. Por muitos anos, a administração de insulina, essencial para muitos diabéticos, tem sido sinónimo de múltiplas injeções diárias. No entanto, a evolução da tecnologia médica trouxe uma revolução: as bombas de insulina. Estes dispositivos compactos e inteligentes prometem não apenas simplificar o tratamento, mas também oferecer um controlo glicémico mais preciso e uma flexibilidade sem precedentes, melhorando significativamente a qualidade de vida dos utilizadores. Compreender como funcionam, as suas vantagens e os potenciais desafios é fundamental para quem busca otimizar o manejo da sua diabetes.
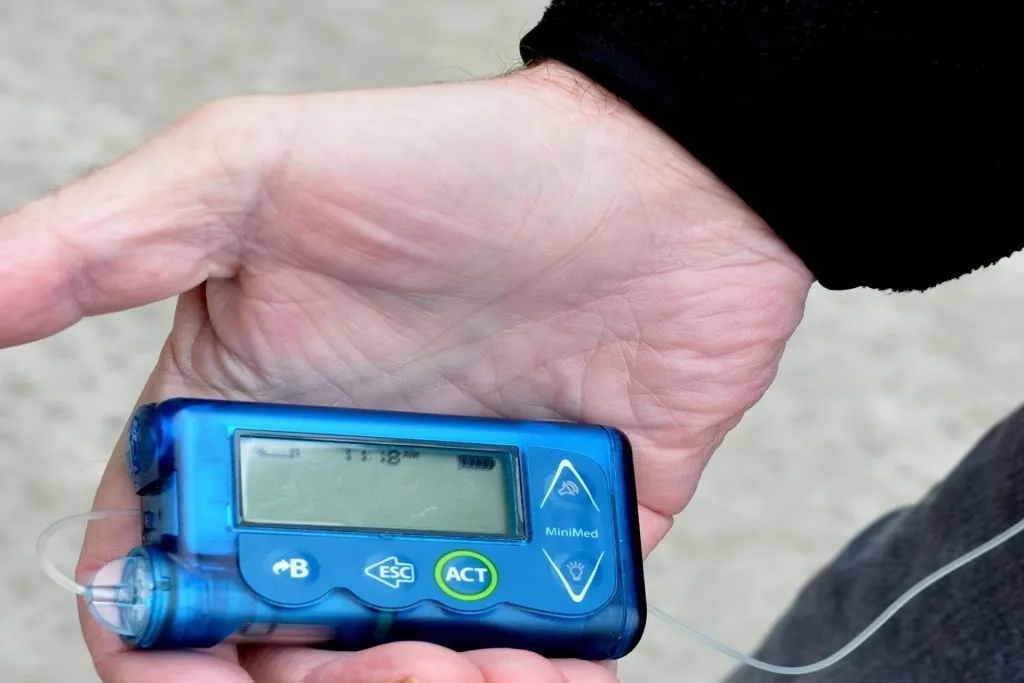
- O Que São as Bombas de Insulina?
- A Bomba de Insulina: Um Pâncreas Artificial em Ação
- Vantagens Transformadoras da Terapia com Bomba de Insulina
- Desafios e Considerações na Terapia com Bomba de Insulina
- Para Quem é Recomendada a Bomba de Insulina?
- Compreendendo a Insulina e a Diabetes: Um Contexto Essencial
- Tipos de Insulina e Seus Efeitos
- Perguntas Frequentes (FAQs) sobre Bombas de Insulina e Diabetes
- Conclusão
O Que São as Bombas de Insulina?
As bombas de insulina são dispositivos médicos eletrónicos sofisticados, controlados por um processador interno, que incorporam um reservatório ou cartucho de insulina. A insulina contida neste cartucho é administrada ao corpo através de um sistema de infusão. Este sistema consiste num pequeno tubo e uma cânula fina, que é inserida no tecido subcutâneo, geralmente na região do abdómen, mas também pode ser no braço ou na coxa. Uma das características mais marcantes é a forma como a insulina é perfundida: de maneira quase contínua, em pequenas quantidades. Isso impede a formação de depósitos de insulina no tecido subcutâneo, o que contribui para uma maior eficácia da terapia e uma absorção mais fisiológica.
A administração da insulina pela bomba pode ser dividida em duas categorias principais:
- Infusão Basal: Corresponde à perfusão contínua de pequenas quantidades de insulina para cobrir as necessidades metabólicas básicas do corpo entre as refeições e durante o sono. A grande vantagem é que esta infusão basal pode ser programada para variar ao longo do dia, adaptando-se a diferentes rotinas e necessidades. Alguns modelos de bombas permitem registar programas específicos para diversas situações, como dias úteis, mudanças de turno de trabalho, períodos de férias, ou até mesmo dias pré-menstruais, oferecendo uma personalização que as injeções tradicionais não conseguem igualar.
- Bólus de Insulina: São doses adicionais de insulina administradas para cobrir a ingestão de alimentos ou para corrigir níveis elevados de glicose no sangue. Os bólus podem ser administrados de diferentes formas, conforme a necessidade:
- Bólus Normal (ou imediato): Uma dose única administrada de uma vez, geralmente para cobrir uma refeição simples.
- Bólus Prolongado (ou quadrado/duplo-onda): A dose é distribuída ao longo de um determinado período de tempo. Isso é particularmente útil para refeições com alto teor de gordura ou proteína, que têm um impacto mais lento nos níveis de glicose, evitando picos e quedas abruptas.
As bombas de insulina modernas são dispositivos pequenos e leves, comparáveis a um telemóvel pequeno, o que garante uma portabilidade conveniente e discreta. A sua utilização e programação são surpreendentemente simples e intuitivas. Modelos atuais são capazes de perfundir quantidades basais tão baixas como 0,1 unidades por hora e de fornecer bólus específicos, permitindo um controlo glicémico otimizado e uma adaptação sem precedentes às necessidades individuais de cada utilizador.
A Bomba de Insulina: Um Pâncreas Artificial em Ação
Para entender a genialidade das bombas de insulina, é útil compará-las ao funcionamento de um pâncreas saudável. Em pessoas sem diabetes, o pâncreas produz continuamente pequenas quantidades de insulina – o que chamamos de débito basal – para manter as funções fisiológicas e os níveis de glicose estáveis entre as refeições e durante o sono. Após a ingestão de alimentos, o pâncreas libera uma quantidade maior de insulina para processar os hidratos de carbono.
Em pessoas com diabetes, esta função de produção de insulina pode estar alterada ou ausente, exigindo o fornecimento exógeno da hormona. É aqui que a bomba de insulina brilha, replicando com notável precisão a função do pâncreas saudável. Ela liberta automaticamente pequenas quantidades de insulina de ação rápida, em décimas ou centésimas de uma unidade, periodicamente. Este débito basal satisfaz as necessidades de insulina entre as refeições e durante o sono, ajudando a manter os níveis de glicose no sangue constantes e suportando outras funções fisiológicas essenciais.
Em situações específicas, o débito basal pode ser temporariamente modificado para cobrir necessidades adicionais ou inesperadas. Por exemplo, se o utilizador for praticar um exercício físico não programado, o débito basal pode ser temporariamente reduzido para prevenir a hipoglicemia. Da mesma forma, em caso de doença intercorrente, que pode aumentar a necessidade de insulina, o débito basal pode ser ajustado para cima.
Após a ingestão de alimentos, o utilizador da bomba administra um bólus de insulina, que é a quantidade necessária para metabolizar os hidratos de carbono ingeridos. Além disso, um bólus também pode ser utilizado para corrigir, pontualmente, a glicemia elevada, oferecendo uma ferramenta de ajuste imediato que contribui para um controlo mais fino e responsivo.
Vantagens Transformadoras da Terapia com Bomba de Insulina
A terapia com bomba de insulina oferece um conjunto de vantagens únicas e importantes que podem impactar profundamente a qualidade de vida das pessoas com diabetes. Estas vantagens vão além do mero controlo glicémico, proporcionando maior liberdade e bem-estar.
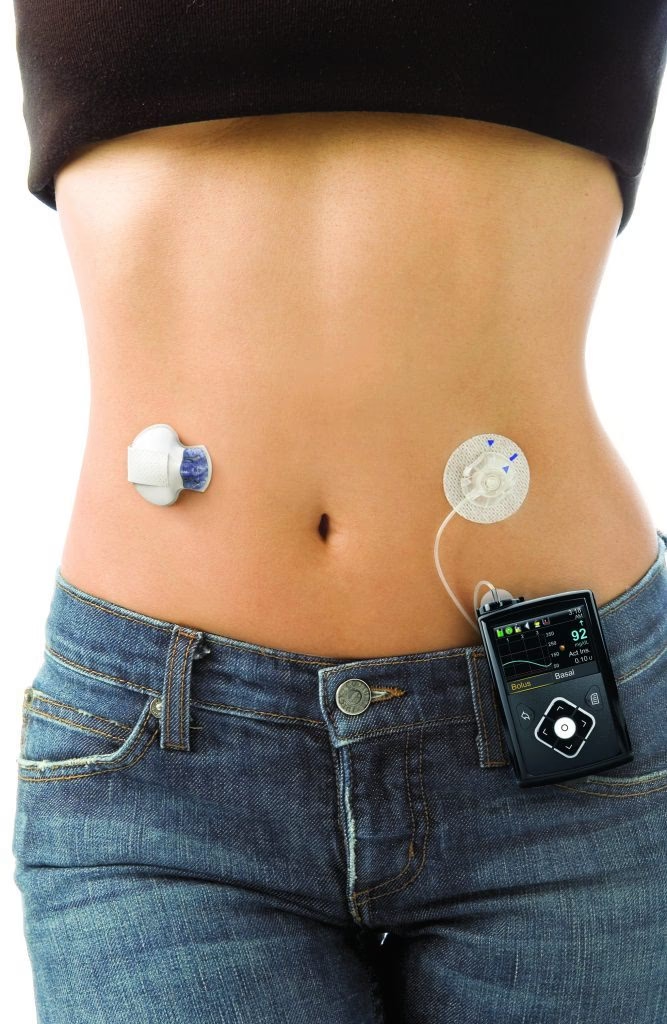
Melhor Controlo da Glicemia
- Gestão do Fenómeno do Amanhecer: Este fenómeno, caracterizado por um aumento espontâneo da glicose nas primeiras horas da manhã devido ao efeito de algumas hormonas endógenas, pode ser antecipado e gerido. Com a bomba, é possível aumentar as doses basais de insulina nas primeiras horas da manhã, mantendo a normoglicemia ao acordar.
- Controlo Pós-Prandial Otimizado: Os desequilíbrios da glicemia pós-prandial (após a refeição) podem ser evitados. A dose de bólus pode ser adaptada de forma precisa à ingestão de hidratos de carbono e à forma da refeição (por exemplo, estendendo parte do bólus no caso de refeições com elevado teor de gordura), garantindo que a insulina atua de forma mais alinhada com a absorção dos alimentos.
Menos Episódios de Hipoglicemia
Por motivos semelhantes aos do controlo glicémico, o número e a intensidade das hipoglicemias são significativamente reduzidos com o uso de uma bomba de insulina. A capacidade de programar diferentes débitos basais em diferentes alturas do dia, por exemplo, ao início da noite, permite evitar quedas bruscas de glicose. Além disso, quando o controlo glicémico é otimizado e as flutuações entre valores extremos são evitadas, os sintomas de hipoglicemia são detetados mais cedo, permitindo uma intervenção mais rápida.
Um Estilo de Vida Flexível
O uso da bomba de insulina contribui para um estilo de vida ativo e mais independente. A rigidez dos horários de refeições e da administração de insulina, comum nas injeções múltiplas, é drasticamente reduzida. Com a bomba, o utilizador tem maior liberdade para:
- Programar a ingestão de alimentos: Não é necessário comer a horas fixas, podendo adaptar as refeições à sua rotina.
- Planear a atividade física: É possível ajustar a insulina com antecedência para exercícios ou desportos.
- Adaptar-se a viagens: Em viagens intercontinentais, a adaptação horária é simplificada, pois a bomba pode ser ajustada facilmente aos novos fusos horários.
Em suma, muitas das barreiras que condicionam o dia a dia da pessoa com diabetes podem ser reduzidas ou até eliminadas, promovendo uma maior espontaneidade e liberdade.
Desafios e Considerações na Terapia com Bomba de Insulina
Embora as bombas de insulina ofereçam inúmeras vantagens, é crucial ter uma visão completa, considerando também os potenciais desafios. Muitos destes fazem parte da vida quotidiana de qualquer pessoa tratada com insulina, mas alguns são específicos da terapia com bomba.
Gestão Responsável da Terapêutica
A recomendação e prescrição do uso da bomba de insulina são feitas exclusivamente pelo médico, após uma avaliação rigorosa do utilizador. Os candidatos à terapia com bomba devem ter uma boa formação sobre a diabetes, demonstrando os conhecimentos necessários para gerir a sua diabetes de forma responsável. Para obter o máximo benefício da bomba, é essencial que sejam capazes de gerir o teor de hidratos de carbono e de gordura das suas refeições, pois a precisão da dose de bólus depende diretamente desta avaliação.
Controlo Glicémico Rigoroso
Idealmente, as pessoas com uma bomba de insulina deveriam também dispor de Monitorização Contínua da Glicose (MCG), quer integrada na própria bomba, quer separadamente num dispositivo móvel. A MCG permite um acompanhamento constante dos níveis de glicose, facilitando os ajustes da bomba. Pessoas sem acesso à MCG devem testar a sua glicemia, pelo menos, 4 a 6 vezes por dia, todos os dias, incluindo frequentemente nas primeiras horas da manhã, para garantir a segurança e eficácia do tratamento.
Risco de Cetose
Com uma bomba de insulina, a infusão de insulina é imediata e contínua, não existindo uma reserva de insulina lenta no corpo, como acontece com as injeções de insulina de ação prolongada. Assim, em caso de interrupção da infusão (por exemplo, devido a um cateter dobrado, uma bateria descarregada ou uma falha no dispositivo), e se não forem tomadas as medidas adequadas rapidamente, a glicemia pode aumentar de forma muito rápida e levar à cetose (acumulação de corpos cetónicos no sangue), uma condição séria que pode evoluir para cetoacidose diabética.
Ligação Permanente
A utilização de uma bomba de insulina implica a utilização de uma agulha de infusão (cânula) durante todo o dia. Embora os sistemas atuais, tanto as próprias bombas como os conjuntos de infusão, sejam concebidos para permitir alguma interação (como ligação e desconexão temporárias para atividades como banho ou desporto, e diferentes tipos de agulhas para maior conforto), esta ligação permanente pode ser um pequeno incómodo inicial. No entanto, estes pequenos inconvenientes são geralmente compensados pelas vastas vantagens da terapia com bombas.
Cuidados com a Pele
Para evitar problemas de pele decorrentes da utilização contínua de sistemas de infusão, os utilizadores da bomba devem seguir rigorosamente as instruções da sua equipa de cuidados de saúde. A rotação dos locais de infusão é crucial, e em alguns casos, pode ser necessário o uso de cuidados complementares de higiene e cuidados com a pele para prevenir irritações, infeções ou lipodistrofias.

Dependência Técnica
As bombas de insulina são dispositivos médicos certificados, mas, como qualquer equipamento eletrónico, existe o risco de falhas. Os fabricantes e distribuidores destes produtos geralmente oferecem um serviço de assistência técnica que funciona 24 horas por dia, todos os dias do ano, capaz de resolver quaisquer possíveis incidentes. É fundamental que o utilizador saiba o que fazer se a bomba falhar, e a sua equipa de profissionais de saúde indicará os procedimentos alternativos a seguir para a administração de insulina em caso de necessidade de prescindir temporariamente da bomba.
Para Quem é Recomendada a Bomba de Insulina?
A recomendação e prescrição do uso da bomba de insulina é um processo individualizado, feito exclusivamente pelo médico mediante avaliação do utilizador. Contudo, existem alguns aspetos que podem ser considerados pelo seu médico para a sua recomendação:
- Níveis elevados de hemoglobina glicosilada (HbA1c) no sangue que não são corrigidos pelos métodos convencionais de tratamento com insulina e Monitorização Contínua da Glicose (MCG).
- Flutuações frequentes e graves nos níveis de glicose (hipo e hiperglicemias).
- Hipoglicemia repetida à noite, ou dificuldade em detetar a hipoglicemia a qualquer hora do dia (hipoglicemia assintomática).
- Hiperglicemia ao acordar de manhã sem comer, conhecida como “fenómeno de alvorada”.
- Reações de hipersensibilidade a algum componente das insulinas lentas.
- Pessoas que planeiam engravidar num futuro próximo, devido à necessidade de um controlo glicémico muito rigoroso durante a gravidez.
- Indivíduos que trabalham em diferentes turnos ou, se sempre no mesmo horário, com cargas de trabalho diferentes todos os dias, necessitando de flexibilidade.
- Aqueles que realizam atividades fisicamente exigentes ou participam em desportos de competição, onde o ajuste da insulina é crucial.
- Pessoas que viajam com frequência, sobretudo se é necessário atravessar diferentes fusos horários.
- Indivíduos que têm como objetivo um controlo glicémico adequado para reduzir o risco de complicações a longo prazo sem comprometer a qualidade de vida.
Compreendendo a Insulina e a Diabetes: Um Contexto Essencial
A insulina é uma hormona vital que desempenha um papel central no controlo do açúcar no sangue (glicose). Em condições normais, o pâncreas é capaz de a produzir em quantidade suficiente para manter os níveis de açúcar equilibrados. No entanto, esta capacidade é alterada nos doentes com diabetes, uma doença que afeta cerca de 13% dos portugueses entre os 20 e os 79 anos, tornando-se necessário um controlo através de insulina artificial ou outras terapias.
Tipos de Diabetes
A diabetes é uma doença metabólica crónica caracterizada pelo aumento dos níveis de açúcar no sangue (hiperglicemia). Existem dois tipos principais:
- Diabetes Tipo 1: É uma doença autoimune em que o pâncreas deixa de produzir insulina, e a glicose no sangue aumenta rapidamente. É mais comum em crianças e jovens, mas pode ser diagnosticada em qualquer idade. Esta doença só pode ser tratada com insulina, administrada de forma exógena.
- Diabetes Tipo 2: Nesta forma, o pâncreas torna-se incapaz de fabricar insulina em quantidade suficiente para controlar os níveis de açúcar, que vão aumentando de forma progressiva. Também pode acontecer que o organismo se torne resistente à insulina (insulinorresistência). Fatores como excesso de peso, obesidade, sedentarismo e hábitos de vida pouco saudáveis aumentam o risco da doença. Pode ser tratada com antidiabéticos orais e/ou insulina.
Os antidiabéticos orais são uma alternativa à insulina para o tratamento da diabetes tipo 2, no entanto, a insulina permanece o pilar do tratamento da diabetes tipo 1 e de muitos casos de diabetes tipo 2, especialmente em doentes que apresentam sintomas ou glicemias elevadas ou mal controladas.
Complicações da Diabetes
Quando a glicose se mantém persistentemente acima dos níveis considerados normais (hiperglicemia), a sua falta de tratamento pode provocar graves problemas por todo o corpo, nomeadamente nos olhos (retinopatia, cegueira), rins (nefropatia), nervos (neuropatia) e sistema vascular, aumentando o risco de amputações dos membros inferiores, doença coronária e acidente vascular cerebral.
Tipos de Insulina e Seus Efeitos
Existem vários tipos de insulinas, classificadas pela sua origem (humanas e análogos) e pela duração da sua ação:
- Insulinas Humanas:
- Rápida ou Regular: Início de ação rápido, duração mais curta.
- Ação Intermediária ou NPH: Início de ação mais lento, duração intermédia, cumprem um papel basal.
- Análogos de Insulina:
- Ação Ultrarrápida: (lispro, aspártica e glulisina) Início de ação muito rápido, ideal para cobrir refeições.
- Ação Prolongada: (glargina, detemir) Proporcionam uma ação prolongada e estável, cumprindo o papel basal.
É importante salientar que estão em desenvolvimento novas vias de administração da insulina, menos invasivas, nomeadamente oral e inalada, visando melhorar a conveniência para os pacientes.
Potenciais Efeitos Secundários da Insulina
A insulina, como qualquer medicamento, pode ter alguns efeitos adversos, embora muitos sejam manejáveis:
- Hipoglicemia: Quando os níveis de açúcar descem demasiado, o efeito adverso mais comum.
- Aumento de peso: A insulina é uma hormona anabólica, e o seu uso pode, em alguns casos, levar ao aumento de peso.
- Reações no local de aplicação: Alergia, vermelhidão, inchaço ou comichão no local da aplicação são possíveis.
- Lipodistrofia: Alterações no tecido adiposo subcutâneo no local da injeção, podendo causar pele espessa ou com sulcos.
- Edema ou retenção de líquidos.
Conselhos de Administração da Insulina
Para que a insulina seja eficaz e para minimizar os efeitos secundários, os especialistas aconselham seguir as seguintes normas:
- Rotação dos locais de injeção: Escolha diferentes locais para a injeção, dentro de uma mesma zona do corpo, com alguns centímetros de distância. Não massaje o local após a injeção.
- Adapte a quantidade de insulina: Ajuste a dose ao exercício físico e à quantidade de hidratos de carbono consumidos.
- Siga as normas de conservação da insulina: Armazene a insulina corretamente para garantir a sua eficácia.
- Coma sempre a horas e não salte refeições: A regularidade ajuda a manter os níveis de glicose estáveis.
- Esteja preparado para hipoglicemia: Tenha sempre consigo alguns pacotes de açúcar, rebuçados ou fruta para comer caso sinta sinais de hipoglicemia (palpitações, tremores, suores frios, fraqueza) e esteja atento aos valores (glicemia capilar abaixo de 70 mg/dl).
Novos Dispositivos de Controlo e Administração
A tecnologia tem transformado o controlo da diabetes. Os novos medidores de glicose, como a Monitorização Contínua da Glicose (MCG), têm vindo a substituir as clássicas picadas nos dedos e glicómetros. Estes dispositivos, que já têm comparticipação do Estado em Portugal, são colocados debaixo da pele para medir o açúcar no sangue de forma continuada, prevenindo assim as baixas de açúcar.
As bombas de insulina, ou dispositivos de Perfusão Subcutânea Contínua de Insulina (PSCI), representam outro avanço significativo. Estes aparelhos eletrónicos, programados para administrar insulina continuamente através de um tubo e de uma cânula subcutânea, oferecem uma administração mais fisiológica e personalizada. Estes sistemas de infusão contínua vêm substituir as múltiplas injeções com as tradicionais canetas de insulina, permitindo um melhor controlo da glicose no sangue. Em Portugal, no âmbito do Programa Nacional para a Diabetes, todas as crianças e jovens com diabetes tipo 1 com idade igual ou inferior a 18 anos de idade deveriam ter acesso a bombas de insulina até 2019, evidenciando o reconhecimento da sua importância.
Atenção: É fundamental nunca omitir ou interromper a insulinoterapia sem a intervenção do médico. As consequências podem ser graves, incluindo o desenvolvimento de cetoacidose diabética e outras complicações sérias.
Perguntas Frequentes (FAQs) sobre Bombas de Insulina e Diabetes
Q: Quando é preciso tomar insulina?
R: A necessidade de tomar insulina é determinada pelo médico, com base em exames como glicemia em jejum, Teste de Tolerância Oral à Glicose (TOTG) e dosagem de hemoglobina glicada. Em casos de diabetes tipo 1, todos os pacientes precisam de injeções diárias, pois o pâncreas não produz insulina. Na diabetes tipo 2, o uso de insulina nem sempre é necessário no início, sendo frequentemente tratada com mudanças de hábitos e medicamentos orais. No entanto, em casos mais severos ou quando o controlo não é atingido, o médico pode prescrever a insulina. É crucial nunca usar insulina sem prescrição médica ou para auto-corrigir excessos alimentares, pois isso pode levar a hipoglicemia grave.
Q: A bomba de insulina substitui completamente as injeções?
R: Sim, a bomba de insulina é projetada para substituir completamente as injeções diárias de insulina. Ela administra a insulina de forma contínua (basal) e em doses específicas para as refeições ou correções (bólus), eliminando a necessidade de múltiplas picadas diárias com canetas ou seringas. O utilizador ainda terá de inserir o conjunto de infusão (cânula e tubo) a cada poucos dias (geralmente a cada 2-3 dias), mas esta é uma única inserção, não múltiplas injeções diárias.
Q: A terapia com bomba de insulina é dolorosa?
R: A inserção inicial do conjunto de infusão pode causar um leve desconforto ou picada, semelhante a uma injeção. No entanto, a maioria dos utilizadores relata que a dor é mínima e temporária. Uma vez inserida, a cânula é flexível e geralmente não causa dor. A sensação de ter a cânula no corpo é algo que a maioria das pessoas se habitua rapidamente, e os benefícios do controlo glicémico e da flexibilidade superam em muito este pequeno incómodo.
Q: Posso nadar ou tomar banho com a bomba de insulina?
R: A maioria das bombas de insulina modernas é resistente à água ou à prova d'água até certa profundidade e tempo. No entanto, é fundamental verificar as especificações do modelo da sua bomba. Para atividades como nadar ou tomar banho, muitos utilizadores optam por desconectar temporariamente a bomba do conjunto de infusão. É importante discutir com a sua equipa de saúde como gerir a insulina durante esses períodos de desconexão, pois a interrupção prolongada da infusão pode levar a um aumento dos níveis de glicose.
Q: Qual a importância do acompanhamento médico ao usar uma bomba de insulina?
R: O acompanhamento médico é absolutamente crucial. A terapia com bomba de insulina exige um ajuste contínuo e personalizado das doses, monitorização frequente e educação constante. O médico e a equipa de saúde (incluindo enfermeiros e nutricionistas) ajudarão a programar a bomba, a interpretar os dados de glicose, a ajustar as doses com base no estilo de vida e necessidades, e a resolver quaisquer problemas ou desafios que possam surgir. Um acompanhamento regular garante a segurança, a eficácia e o máximo benefício da terapia.
Conclusão
As bombas de insulina representam um avanço notável no tratamento da diabetes, oferecendo uma precisão e flexibilidade que transformam o dia a dia de muitos pacientes. Ao mimetizar de forma mais fiel o funcionamento de um pâncreas saudável, estes dispositivos permitem um controlo glicémico otimizado, reduzem o risco de hipoglicemias e proporcionam uma liberdade sem precedentes no planeamento de refeições e atividades. Embora existam desafios associados à sua gestão, como a necessidade de um compromisso ativo do utilizador e a atenção aos cuidados com a pele, os benefícios na melhoria da qualidade de vida são inegáveis.
A decisão de iniciar a terapia com bomba de insulina é sempre personalizada e deve ser tomada em conjunto com a sua equipa médica, que avaliará as suas necessidades, estilo de vida e o seu perfil clínico. Com o acompanhamento adequado e a educação contínua, as bombas de insulina não são apenas uma ferramenta de gestão da diabetes, mas um caminho para uma vida mais plena e com maior controlo.
Se você quiser conhecer outros artigos parecidos com Bombas de Insulina: Liberdade e Controle para Diabéticos, pode visitar a categoria Saúde.

