17/06/2023
A osteomielite, uma infecção óssea séria e muitas vezes debilitante, representa um desafio significativo para a saúde. Esta condição, que pode ser desencadeada por bactérias, micobactérias ou fungos, exige uma compreensão aprofundada para um tratamento eficaz. Quando um osso é infectado, a parte interna e macia, conhecida como medula óssea, incha. Esse inchaço exerce pressão sobre a rígida parede externa do osso, podendo comprimir os vasos sanguíneos e, consequentemente, reduzir ou até mesmo cortar o suprimento de sangue para o osso. Sem um fluxo sanguíneo adequado, partes do osso podem morrer, tornando a erradicação da infecção extremamente difícil, pois tanto as células de defesa do corpo quanto os antibióticos encontram barreiras para alcançar as áreas afetadas. Além disso, a infecção pode se espalhar para fora do osso, formando coleções de pus, conhecidas como abscessos, nos tecidos moles adjacentes, como os músculos. Em alguns casos, esses abscessos podem até drenar através da pele, tornando a condição visível e ainda mais preocupante. Compreender as vias de infecção, os sintomas e as abordagens terapêuticas é fundamental para combater essa doença complexa e garantir o bem-estar do paciente.

- O Que é Osteomielite? Uma Visão Detalhada da Infecção Óssea
- Como a Osteomielite se Desenvolve? As Vias de Infecção
- Sintomas da Osteomielite: Reconhecendo os Sinais
- Diagnóstico Preciso: O Caminho para o Tratamento
- Tratamento da Osteomielite: Uma Abordagem Multidisciplinar
- Prognóstico da Osteomielite
- Grupos de Antibióticos e Seu Mecanismo de Ação
- Fatores de Risco da Osteomielite
- Perguntas Frequentes sobre Osteomielite
O Que é Osteomielite? Uma Visão Detalhada da Infecção Óssea
A osteomielite é, em sua essência, uma inflamação do osso causada por um agente infeccioso, que na maioria das vezes é uma bactéria, mas também pode ser uma micobactéria ou um fungo. Embora os ossos sejam geralmente bem protegidos contra infecções, eles não são imunes. A infecção pode chegar ao osso por três vias principais: pela corrente sanguínea, por invasão direta ou por disseminação a partir de estruturas próximas já infectadas. Esta condição pode afetar pessoas de todas as idades, mas é mais comum em crianças pequenas e em adultos mais velhos, especialmente aqueles com condições de saúde preexistentes ou comprometimento do sistema imunológico. A gravidade da osteomielite reside na sua capacidade de causar danos permanentes ao osso. A interrupção do suprimento sanguíneo pode levar à necrose óssea, criando um ambiente onde a infecção se torna crônica e resistente aos tratamentos convencionais. A identificação precoce e a intervenção agressiva são cruciais para evitar complicações a longo prazo, como a destruição óssea extensa, a formação de fístulas e a necessidade de procedimentos cirúrgicos complexos. A compreensão da fisiopatologia da osteomielite é a pedra angular para o desenvolvimento de estratégias de tratamento eficazes e personalizadas.
Como a Osteomielite se Desenvolve? As Vias de Infecção
A infecção óssea pode originar-se de diversas fontes e seguir diferentes caminhos até o tecido ósseo. Conhecer essas vias é essencial para o diagnóstico e tratamento adequados, pois a origem da infecção pode influenciar a escolha da terapia.
Disseminação pela Corrente Sanguínea (Hematogênica)
Esta é uma das formas pelas quais a infecção pode se espalhar para os ossos, vindo de uma infecção em outra parte do corpo. Em crianças, a osteomielite hematogênica geralmente afeta as extremidades dos ossos longos das pernas e braços, áreas de rápido crescimento e alta vascularização. Em adultos, e particularmente em idosos, a coluna vertebral (vértebras) é um local comum para a infecção. A osteomielite vertebral é uma condição específica que afeta a coluna e pode ser particularmente insidiosa devido à ausência de sintomas típicos de infecção em fases iniciais. Indivíduos mais velhos, debilitados (como os que vivem em casas de repouso), com anemia falciforme, que fazem diálise renal ou que usam drogas injetáveis com agulhas não esterilizadas, são particularmente suscetíveis à osteomielite vertebral. A bactéria Staphylococcus aureus é a causa mais frequente da osteomielite que se dissemina pela corrente sanguínea. Micobactérias, como Mycobacterium tuberculosis (causadora da tuberculose), e fungos também podem se disseminar por essa via, especialmente em pessoas com sistema imunológico comprometido (como pacientes com determinados tipos de câncer ou em uso de medicamentos imunossupressores) ou que vivem em regiões onde certas infecções fúngicas são endêmicas, tornando o diagnóstico e tratamento ainda mais desafiadores.
Invasão Direta
Nesta via, bactérias ou esporos fúngicos infectam o osso diretamente. Isso pode ocorrer através de fraturas expostas, durante uma cirurgia óssea (como a reparação de fraturas de quadril ou a inserção de implantes metálicos), ou por meio de objetos contaminados que perfuram o osso. A osteomielite é uma complicação conhecida após a colocação cirúrgica de peças metálicas em ossos, pois esses materiais podem servir como superfícies para a formação de biofilmes bacterianos, que são difíceis de erradicar. Além disso, uma articulação artificial (prótese) pode ser infectada por organismos transportados para a área durante a operação de substituição da articulação, ou a infecção pode se desenvolver posteriormente devido a bacteremias transitórias. Os organismos podem aderir à superfície da prótese, formando um biofilme que protege as bactérias dos antibióticos e das defesas do hospedeiro. Essa forma de infecção é particularmente desafiadora devido à presença de material protético que serve como um nicho para as bactérias, muitas vezes exigindo a remoção do implante para a cura.
Disseminação a Partir de Estruturas Adjacentes
A osteomielite também pode resultar da propagação de uma infecção presente em tecidos moles adjacentes ao osso. Essa disseminação ocorre tipicamente após vários dias ou semanas da infecção inicial e é mais comum em pessoas idosas ou com condições que afetam a circulação sanguínea e a integridade da pele. A infecção pode começar em uma área danificada por lesão, cirurgia, radioterapia ou câncer, ou em uma úlcera cutânea, particularmente úlceras nos pés causadas por má circulação (doença arterial periférica) ou diabetes (pé diabético). A persistência de uma úlcera infectada pode permitir que os microrganismos invadam o osso subjacente. Infecções nos seios da face, gengivas ou dentes podem, por exemplo, se espalhar para o crânio, evidenciando como infecções aparentemente localizadas podem ter consequências sistêmicas e comprometer a estrutura óssea vital. A proximidade anatômica e a contiguidade dos tecidos facilitam essa propagação, tornando o diagnóstico precoce e o tratamento agressivo das infecções de tecidos moles adjacentes um passo crucial na prevenção da osteomielite.
Sintomas da Osteomielite: Reconhecendo os Sinais
Os sintomas da osteomielite variam dependendo da forma (aguda ou crônica) e da localização da infecção. Reconhecê-los precocemente é vital para um tratamento bem-sucedido e para minimizar o dano ósseo.
Osteomielite Aguda
Na osteomielite aguda, especialmente aquela disseminada pelo sangue, as infecções nos ossos das pernas ou braços podem inicialmente causar febre alta e calafrios. Alguns dias depois, surge uma dor localizada e intensa no osso infectado. A área sobre o osso pode ficar dolorida ao toque, avermelhada, quente e inchada, sinais clássicos de inflamação. O movimento da parte afetada pode ser extremamente doloroso e limitado, levando a uma relutância em usar o membro. A pessoa também pode experimentar perda de peso inexplicável e uma sensação persistente de cansaço ou mal-estar geral (fadiga). Em crianças, a dor pode ser tão intensa que a criança se recusa a usar o membro afetado ou a andar. Esses sintomas são indicativos de uma infecção ativa e requerem atenção médica imediata, pois a progressão rápida da doença pode levar a complicações graves.

Osteomielite Crônica
A osteomielite crônica se desenvolve quando a infecção aguda não é tratada com sucesso ou quando o osso morto persiste. É uma infecção persistente e muito difícil de erradicar, caracterizada por períodos de exacerbação e remissão. Em alguns casos, a osteomielite crônica pode permanecer indetectável por um longo período, sem causar sintomas por meses ou até anos, tornando o diagnóstico tardio. Mais comumente, ela se manifesta com dor óssea contínua e latejante, infecções recorrentes nos tecidos moles sobre o osso e uma drenagem constante ou intermitente de pus através da pele. Essa drenagem ocorre quando uma passagem, ou trato sinusal, se forma entre o osso infectado e a superfície da pele, permitindo a saída do pus e, por vezes, fragmentos de osso necrótico (sequestros). As infecções crônicas podem levar à deformidade óssea, fragilidade e um risco aumentado de fraturas patológicas, comprometendo seriamente a função do membro.
Osteomielite Vertebral
A osteomielite vertebral, que afeta a coluna, geralmente se desenvolve de forma gradual, com sintomas que podem ser sutis no início. O sintoma predominante é uma dor nas costas persistente e localizada, acompanhada de sensibilidade ao toque na área afetada da coluna. A dor piora significativamente com o movimento e não melhora com o repouso, compressas quentes ou analgésicos comuns, o que a distingue de dores nas costas mais mecânicas. Curiosamente, as pessoas com osteomielite vertebral frequentemente não apresentam febre, que é um sinal comum de infecção em outras partes do corpo, o que pode dificultar o diagnóstico inicial e atrasar o tratamento. A dor pode ser contínua e debilitante, afetando significativamente a qualidade de vida do paciente e, se não tratada, pode levar a complicações neurológicas graves, como compressão da medula espinhal ou raízes nervosas, resultando em fraqueza, dormência ou paralisia.
Diagnóstico Preciso: O Caminho para o Tratamento
O diagnóstico da osteomielite requer uma abordagem sistemática que combina o histórico clínico detalhado do paciente, um exame físico minucioso e uma série de exames laboratoriais e de imagem. A suspeita inicial surge de sintomas como dor óssea localizada persistente, febre e mal-estar, particularmente em pacientes com fatores de risco para bacteremia (presença de bactérias no sangue).
Exames de Sangue
Se houver suspeita de osteomielite, são solicitados exames de sangue para avaliar a inflamação sistêmica. Dois marcadores importantes são a Velocidade de Hemossedimentação (VHS), que mede a velocidade com que as hemácias se depositam no fundo de um tubo de ensaio, e o nível de proteína C-reativa (PCR), uma proteína cujo nível aumenta drasticamente na presença de inflamação. Geralmente, ambos estão elevados na osteomielite, indicando um processo inflamatório ativo. Além disso, frequentemente observa-se um aumento nos níveis de leucócitos (glóbulos brancos) no hemograma completo, embora a leucocitose possa não estar presente em todos os casos. Contudo, é importante notar que, embora esses exames corroborem o diagnóstico, eles não são suficientes por si só, pois podem estar elevados em outras condições inflamatórias (como artrite reumatoide) ou normais em infecções indolentes, ou em pacientes que estão tomando certos medicamentos biológicos que suprimem a resposta inflamatória. A presença de anemia e trombocitose também são achados laboratoriais comuns em casos crônicos.
Exames de Imagem
Os exames de imagem são cruciais para visualizar o osso afetado, avaliar a extensão da infecção e identificar possíveis complicações:
- Radiografias (Raios-X): Podem mostrar alterações características da osteomielite, como elevação do periósteo (membrana que recobre o osso), destruição óssea, esclerose (aumento da densidade óssea) e edema dos tecidos moles adjacentes. No entanto, essas alterações podem levar de duas a quatro semanas para aparecer após o início dos sintomas, o que limita sua utilidade no diagnóstico precoce. Nas vértebras, podem mostrar perda da altura do corpo vertebral ou diminuição do espaço do disco intervertebral.
- Tomografia Computadorizada (TC) ou Ressonância Magnética (RM): Se os resultados da radiografia não forem claros ou os sintomas forem graves, a TC ou RM são os exames de imagem de escolha. Eles fornecem imagens muito mais detalhadas e de alta resolução, identificando áreas ou articulações infectadas com precisão e revelando infecções próximas, como abscessos paravertebrais ou epidurais, ou infecção das facetas articulares. A RM é particularmente superior na detecção de edema medular precoce, que é um dos primeiros sinais de osteomielite.
- Cintilografia Óssea com Tecnécio-99m: Realizada após a injeção de tecnécio radioativo, mostra anormalidades no osso antes que as radiografias. A área infectada quase sempre parece anormal em cintilografias ósseas, exceto em bebês, onde os ossos em fase de crescimento podem não indicar anormalidades de forma confiável. Contudo, ela não distingue entre infecção, fraturas ou tumores, sendo menos específica e exigindo exames adicionais para confirmação.
- Cintilografia com Leucócitos Marcados com Índio-111: Após a injeção de leucócitos marcados com índio radioativo, este exame pode ajudar a identificar melhor áreas de infecção vistas na cintilografia óssea, distinguindo infecções de outras doenças em áreas que aparecem anormais.
Diagnóstico Bacteriológico
Para confirmar a infecção óssea e, mais importante, identificar os organismos causadores, é fundamental coletar amostras para cultura e teste de sensibilidade a antibióticos. Amostras de sangue, pus, líquido articular ou do próprio osso podem ser examinadas. Normalmente, para a osteomielite vertebral, as amostras de tecido ósseo são removidas por biópsia com agulha (guiada por imagem) ou durante uma cirurgia. A cultura de drenagens de seios não é considerada confiável para identificar o patógeno do osso, pois pode estar contaminada por bactérias da pele. Idealmente, a biópsia e a cultura devem ser realizadas antes do início da terapia com antibióticos, a menos que o paciente esteja em choque ou apresente disfunção neurológica grave (por exemplo, devido ao envolvimento vertebral e da medula espinhal), onde o tratamento imediato é prioritário e a coleta de amostras pode ser feita concomitantemente ou logo após o início da terapia empírica.
Tratamento da Osteomielite: Uma Abordagem Multidisciplinar
O tratamento da osteomielite é complexo e geralmente envolve uma combinação de terapias medicamentosas e, em muitos casos, cirurgia. O objetivo principal é erradicar a infecção, preservar a função óssea e prevenir a recorrência, minimizando as complicações a longo prazo.
Antibióticos e Medicamentos Antifúngicos
Para crianças e adultos que desenvolveram infecções ósseas através da corrente sanguínea recentemente, os antibióticos são a pedra angular do tratamento. Se o agente causador não puder ser identificado imediatamente, são utilizados antibióticos de amplo espectro, que são eficazes contra o Staphylococcus aureus (a bactéria mais comum) e muitos outros tipos de bactérias. A administração inicial é feita por via intravenosa (IV) por um período de aproximadamente quatro a oito semanas, dependendo da gravidade da infecção e da resposta clínica do paciente. Essa longa duração é necessária devido à baixa penetração dos antibióticos no tecido ósseo e à presença de áreas de osso morto. Após este período, os antibióticos podem ser continuados por via oral por um tempo prolongado, ajustado conforme a resposta do paciente ao tratamento, que pode se estender por meses. Em casos de osteomielite crônica, o tratamento antibiótico pode se estender por vários meses, e em algumas situações, pode ser necessário um tratamento supressivo por tempo indefinido. Se uma infecção fúngica for identificada ou fortemente suspeita, medicamentos antifúngicos específicos serão necessários por vários meses, seguindo um protocolo semelhante ao dos antibióticos. É crucial que o paciente complete todo o ciclo de antibióticos ou antifúngicos, mesmo que os sintomas melhorem, para garantir a erradicação completa da infecção e prevenir a resistência antimicrobiana.
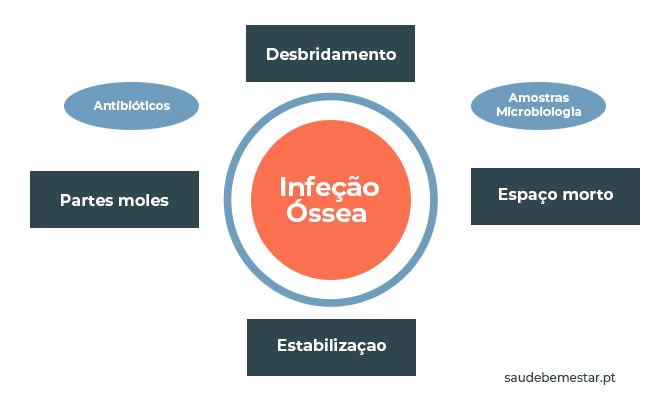
Cirurgia e Drenagem
A intervenção cirúrgica é frequentemente necessária, especialmente em casos onde a infecção está avançada, há tecido ósseo morto (necrose), formação de abscessos ou comprometimento da estabilidade óssea. Se a infecção for detectada em uma fase muito precoce, a cirurgia pode não ser necessária, e o tratamento com antibióticos pode ser suficiente. No entanto, em adultos com osteomielite bacteriana das vértebras, além dos antibióticos por quatro a oito semanas, pode ser necessário repouso e o uso de um colete ortopédico para imobilização. A cirurgia pode ser indicada para drenar abscessos (coleções de pus) ou para estabilizar as vértebras afetadas, prevenindo seu colapso e o consequente dano a nervos, vasos sanguíneos adjacentes ou à medula espinhal, o que poderia levar a déficits neurológicos. Quando a osteomielite é resultado de uma infecção dos tecidos moles adjacentes (como no pé diabético), o tratamento é ainda mais complexo e invasivo. Geralmente, todo o tecido e osso mortos são removidos cirurgicamente (um procedimento conhecido como desbridamento), e o espaço vazio resultante pode ser preenchido com pele ou outro tecido saudável (enxertos) para promover a cicatrização e restaurar a função. Após a cirurgia, antibióticos de amplo espectro podem ser necessários por mais de três semanas para controlar qualquer infecção residual. A presença de um abscesso quase sempre requer drenagem cirúrgica para aliviar a pressão e remover o foco infeccioso. Além disso, pessoas com febre persistente e perda de peso, mesmo com tratamento antibiótico, podem necessitar de avaliação cirúrgica para identificar e remover focos de infecção que não estão respondendo à terapia medicamentosa.
Prognóstico da Osteomielite
O prognóstico para pessoas com osteomielite é geralmente bom quando o tratamento é iniciado precocemente e é adequado, o que inclui a escolha correta dos antibióticos e, se necessário, a intervenção cirúrgica. A maioria dos pacientes pode esperar uma recuperação completa com a eliminação da infecção. No entanto, é importante notar que a osteomielite crônica pode se desenvolver em uma porcentagem significativa de casos, especialmente se o tratamento inicial for inadequado ou se houver fatores de risco persistentes, como a presença de osso necrótico ou implantes. Em casos crônicos, um abscesso ósseo pode reaparecer semanas, meses ou até mesmo anos após o tratamento inicial, exigindo novas rodadas de terapia. A vigilância contínua e o acompanhamento médico regular são essenciais para monitorar a recuperação e intervir rapidamente em caso de recidiva. A aderência rigorosa ao plano de tratamento, incluindo a duração completa da terapia antibiótica e as recomendações pós-cirúrgicas, é fundamental para otimizar o resultado e minimizar o risco de complicações a longo prazo e a recorrência da infecção.
Grupos de Antibióticos e Seu Mecanismo de Ação
A escolha do antibiótico correto é um pilar no tratamento de infecções, incluindo a osteomielite. Cada antibiótico possui um espectro de ação específico contra determinados tipos de bactérias. Os médicos consideram diversos fatores ao selecionar um antibiótico, como a provável bactéria causadora (identificada por culturas), a suscetibilidade da bactéria ao antibiótico (testes de sensibilidade), a natureza e a gravidade da infecção, o estado do sistema imunológico do paciente, possíveis efeitos colaterais, histórico de alergias ou outras reações sérias, o custo do medicamento e a capacidade e aderência do paciente ao tratamento completo.
Classificação dos Antibióticos
Os antibióticos são classificados em duas categorias principais com base em sua ação in vitro:
- Bactericidas: São aqueles que matam as bactérias diretamente. Exemplos incluem aminoglicosídeos, fluoroquinolonas, daptomicina e a maioria dos betalactâmicos.
- Bacteriostáticos: São aqueles que inibem ou interrompem o crescimento bacteriano, permitindo que o sistema imunológico do hospedeiro elimine as bactérias. Exemplos incluem macrolídeos (claritromicina, eritromicina), tetraciclinas e clindamicina.
É importante ressaltar que essa distinção não é absoluta; um antibiótico bacteriostático pode matar algumas espécies bacterianas, e um bactericida pode apenas inibir o crescimento de outras. A eficácia clínica, na verdade, depende mais de como a concentração do fármaco varia no tempo em relação à Concentração Inibitória Mínima (CIM), que é a menor concentração do antibiótico capaz de inibir o crescimento da bactéria.
Mecanismos Farmacodinâmicos da Atividade Antimicrobiana
A otimização da atividade antimicrobiana dos antibióticos pode ser agrupada em três categorias, baseadas na farmacocinética (o que o corpo faz com o medicamento) e farmacodinâmica (o que o medicamento faz ao corpo):
- Dependente da Concentração: A eficácia antimicrobiana está ligada à magnitude pela qual a concentração máxima do antibiótico excede a CIM. Quanto maior a concentração de pico acima da CIM, maior a velocidade e extensão da sua atividade bactericida. Muitos desses antibióticos também exibem um efeito pós-antibiótico (EPA) prolongado, onde a inibição do crescimento bacteriano persiste mesmo após a concentração do fármaco cair abaixo da CIM. Se os EPA forem longos, os níveis do fármaco podem estar abaixo da CIM por períodos maiores sem perda de eficácia, permitindo dosagens menos frequentes. Exemplos incluem aminoglicosídeos, fluoroquinolonas e daptomicina.
- Dependente do Tempo: A eficácia se correlaciona melhor com a duração do tempo em que a concentração do antibiótico permanece acima da CIM. Aumentar a concentração acima da CIM não aumenta significativamente a atividade bactericida. Como o efeito pós-antibiótico é mínimo ou inexistente, esses antibióticos são mais eficazes quando os níveis séricos do fármaco livre (não ligado a proteínas) excedem a CIM por ≥ 50% do intervalo de dosagem. Os betalactâmicos, claritromicina e eritromicina são exemplos típicos. Para antibióticos com meia-vida curta (≤ 2 horas), a administração frequente ou infusão contínua é necessária para otimizar o tempo acima da CIM e garantir a eficácia.
- Dependente da Exposição: A eficácia é melhor caracterizada pela quantidade total de fármaco administrada em relação à CIM, expressa como a razão entre a Área Sob a Curva de concentração-tempo em 24 horas (AUC24) e a CIM. A vancomicina, as tetraciclinas e a clindamicina são bons exemplos dessa categoria. Para esses antibióticos, a dose total administrada ao longo do tempo é mais importante do que picos ou duração acima da CIM.
A tabela a seguir resume as principais características dessas categorias de antibióticos, auxiliando na compreensão de como a dosagem é otimizada para cada tipo:
| Tipo de Atividade Farmacodinâmica | Característica Principal | Exemplos de Antibióticos | Otimização da Dosagem |
|---|---|---|---|
| Dependente da Concentração | Pico de concentração > CIM (com Efeito Pós-Antibiótico) | Aminoglicosídeos, Fluoroquinolonas, Daptomicina | Doses maiores e menos frequentes (bolus intermitente) |
| Dependente do Tempo | Duração da concentração > CIM | Betalactâmicos, Claritromicina, Eritromicina | Doses mais frequentes ou infusão contínua |
| Dependente da Exposição | AUC24/CIM (área sob a curva de concentração-tempo em 24h) | Vancomicina, Tetraciclinas, Clindamicina | Dosagem que mantém exposição total adequada ao longo do tempo |
Fatores de Risco da Osteomielite
Diversos fatores podem aumentar a suscetibilidade de uma pessoa ao desenvolvimento da osteomielite, tornando alguns indivíduos mais vulneráveis a essa infecção óssea. Compreender esses riscos é crucial para a prevenção e o diagnóstico precoce, permitindo intervenções oportunas. Os principais fatores de risco incluem:
- Condições Médicas Preexistentes: Pessoas com doenças crônicas que comprometem a circulação sanguínea ou o sistema imunológico estão sob maior risco. Isso inclui indivíduos com diabetes mellitus (especialmente aqueles que desenvolvem úlceras nos pés, o chamado pé diabético), má circulação sanguínea (doença arterial periférica ou isquemia), anemia falciforme, e pacientes em diálise renal. Essas condições criam um ambiente propício para o estabelecimento e a progressão da infecção.
- Comprometimento do Sistema Imunológico: Indivíduos com um sistema imunológico enfraquecido, seja por doenças (como certos tipos de câncer, HIV/AIDS, doenças autoimunes) ou pelo uso de medicamentos imunossupressores (incluindo corticosteroides ou alguns medicamentos biológicos, como antagonistas da interleucina-1 ou -6 e inibidores de JAK), têm maior dificuldade em combater infecções, tornando-os mais suscetíveis à osteomielite e a outras infecções oportunistas.
- Lesões e Cirurgias: Traumas que resultam em fraturas expostas (onde o osso perfura a pele), cirurgias ósseas (como a reparação de fraturas, artroplastias ou outras intervenções ortopédicas) e objetos contaminados que perfuram o osso criam uma porta de entrada direta para bactérias e outros microrganismos. A infecção de articulações artificiais (próteses) é uma complicação séria e desafiadora de tratar, muitas vezes exigindo a remoção do implante.
- Úlceras Cutâneas Profundas: Úlceras de pressão (úlceras de decúbito) profundas, úlceras venosas ou outras úlceras de pele que atingem o osso podem levar à osteomielite por disseminação direta ou a partir de tecidos moles adjacentes. A falta de cicatrização e a infecção crônica dessas feridas superficiais podem se estender progressivamente até o tecido ósseo.
- Uso de Drogas Injetáveis: A injeção de drogas ilícitas com agulhas não esterilizadas pode introduzir bactérias diretamente na corrente sanguínea, que podem então se disseminar para os ossos, especialmente as vértebras (osteomielite vertebral), devido à rica vascularização dessas áreas.
- Idade: Embora a osteomielite possa afetar todas as faixas etárias, ela é mais comumente observada em crianças pequenas (devido a infecções hematogênicas, onde bactérias viajam pelo sangue) e em adultos mais velhos, que podem ter sistemas imunológicos mais frágeis, comorbidades crônicas ou maior incidência de cirurgias ortopédicas.
- Infecções Próximas: Infecções não tratadas ou mal controladas em estruturas adjacentes ao osso, como infecções nos seios nasais, gengivas, dentes (abscessos dentários) ou abscessos em tecidos moles, podem se espalhar diretamente para o osso contíguo, como o crânio, a mandíbula ou outros ossos faciais, tornando-se focos de osteomielite.
Perguntas Frequentes sobre Osteomielite
P: Qual a duração típica do tratamento com antibióticos para osteomielite?
R: A duração do tratamento com antibióticos para osteomielite é geralmente prolongada e varia conforme a gravidade, o tipo de infecção (aguda ou crônica) e a resposta individual do paciente. Inicialmente, são administrados antibióticos por via intravenosa por um período que pode variar de quatro a oito semanas. Essa fase IV é crucial para alcançar concentrações adequadas do medicamento no osso. Após esse período, e dependendo da resposta clínica e laboratorial do paciente, o tratamento pode ser continuado por via oral por um longo período de tempo, que pode se estender por meses. Para casos de osteomielite crônica, pode ser necessário tratamento por um período ainda maior, ou mesmo terapia supressiva contínua em algumas situações. É crucial que o paciente complete o ciclo completo de antibióticos, mesmo que os sintomas melhorem, para garantir a erradicação total da infecção, prevenir a recorrência e minimizar o risco de desenvolvimento de resistência bacteriana, que é uma preocupação crescente em saúde pública.
P: A cirurgia é sempre necessária para tratar a osteomielite?
R: Não, a cirurgia não é sempre necessária para tratar a osteomielite. Se a infecção for detectada em uma fase precoce, particularmente aquelas infecções disseminadas pela corrente sanguínea em crianças ou adultos jovens, o tratamento com antibióticos por si só pode ser suficiente para a cura completa. No entanto, a cirurgia é frequentemente indicada e necessária em casos mais complexos, como na presença de tecido ósseo morto (necrose), formação de abscessos que precisam ser drenados, infecções associadas a implantes ortopédicos, ou para estabilizar ossos afetados, como as vértebras na osteomielite vertebral, onde pode haver risco de colapso e compressão neurológica. A decisão pela cirurgia é tomada com base na avaliação individual de cada caso, considerando a extensão da infecção, a presença de complicações e a resposta ao tratamento medicamentoso inicial.
P: Quais são os principais fatores de risco para desenvolver osteomielite?
R: Os principais fatores de risco para o desenvolvimento de osteomielite incluem uma série de condições e situações que comprometem a integridade óssea ou a capacidade do corpo de combater infecções. Entre eles estão a presença de condições médicas crônicas como diabetes (especialmente com úlceras nos pés e má circulação), anemia falciforme e pacientes em diálise renal. Indivíduos com sistema imunológico enfraquecido devido a doenças (como HIV/AIDS, câncer) ou ao uso de medicamentos imunossupressores também estão em maior risco. Fraturas expostas, cirurgias ósseas (com ou sem implantes metálicos), úlceras de decúbito (escaras) profundas e o uso de drogas injetáveis não esterilizadas são vias diretas para a infecção. Além disso, crianças pequenas e adultos mais velhos são grupos etários mais suscetíveis à doença devido a particularidades em seus sistemas imunológicos e maior prevalência de condições subjacentes. A identificação e manejo desses fatores de risco são importantes para a prevenção da osteomielite.
Se você quiser conhecer outros artigos parecidos com Osteomielite: Tratamento e Compreensão Completa, pode visitar a categoria Saúde.
