26/12/2023
A epilepsia, uma condição neurológica crônica caracterizada por crises epilépticas recorrentes e não provocadas, afeta milhões de pessoas em todo o mundo. Para muitos, a gestão eficaz desta condição depende do uso contínuo de medicamentos anticonvulsivantes, também conhecidos como antiepilépticos. Estes fármacos são a espinha dorsal do tratamento, visando controlar as crises e melhorar significativamente a qualidade de vida dos pacientes. No entanto, o caminho para encontrar o tratamento ideal é frequentemente complexo e altamente individualizado, envolvendo uma cuidadosa consideração de múltiplos fatores, desde a resposta do paciente à medicação até a minimização de efeitos adversos. Este artigo explora os princípios fundamentais, as estratégias de dosagem e as considerações importantes para quem utiliza ou busca entender melhor os medicamentos anticonvulsivantes.
- Compreendendo os Princípios do Tratamento Anticonvulsivante
- Manejo da Toxicidade e Interações Medicamentosas
- Quando Considerar a Interrupção do Tratamento Anticonvulsivante?
- Comparativo: Características de Dosagem de Anticonvulsivantes
- Perguntas Frequentes sobre Anticonvulsivantes
- 1. O que são exatamente os medicamentos anticonvulsivantes e como eles funcionam?
- 2. Por quanto tempo precisarei tomar anticonvulsivantes? É para sempre?
- 3. Posso parar de tomar meus medicamentos se me sentir melhor e não tiver crises?
- 4. O que devo fazer se experimentar efeitos adversos com meu anticonvulsivante?
- 5. As concentrações sanguíneas (níveis séricos) dos medicamentos são sempre importantes?
Compreendendo os Princípios do Tratamento Anticonvulsivante
O tratamento com medicamentos anticonvulsivantes não é uma abordagem de "tamanho único". Pelo contrário, segue princípios gerais que guiam os profissionais de saúde na escolha e ajuste da medicação, sempre com o objetivo de alcançar o controle das crises com a menor dose eficaz e o mínimo de efeitos colaterais. A jornada terapêutica começa com uma avaliação detalhada do paciente, tipo de crise, histórico médico e outras condições de saúde, garantindo uma abordagem personalizada.
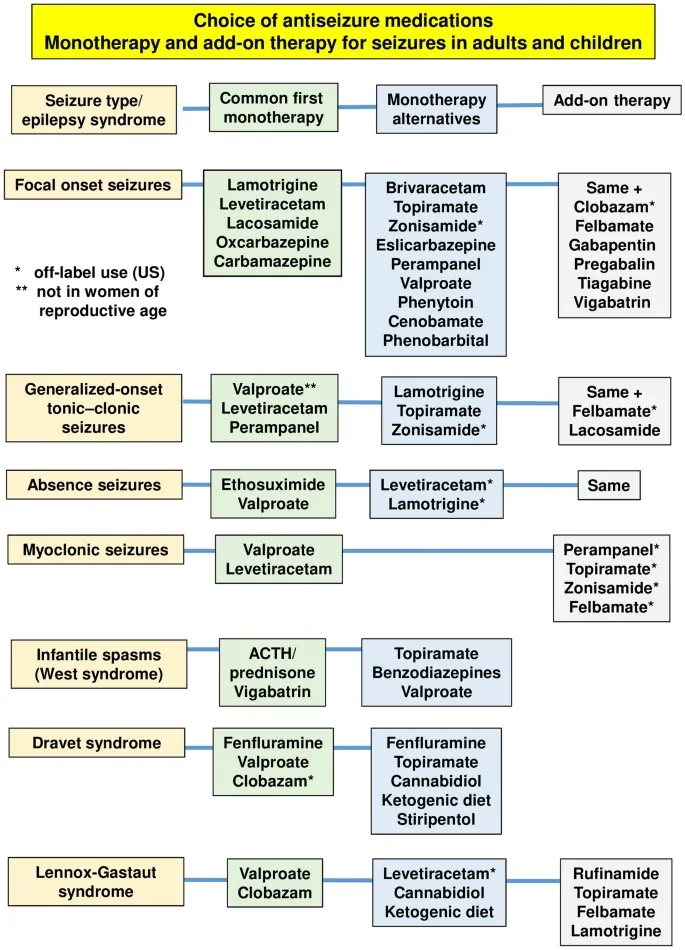
A Escolha da Medicação: Monoterapia Versus Politerapia
Um dos pilares do tratamento é a preferência pela monoterapia, ou seja, o uso de um único medicamento. É notável que um único anticonvulsivante, geralmente o primeiro ou segundo tentado, consegue controlar as crises epilépticas em aproximadamente 60% dos pacientes. Esta abordagem é preferível devido à sua simplicidade, menor risco de interações medicamentosas e, geralmente, melhor adesão por parte do paciente. Reduzir o número de medicamentos também tende a diminuir a incidência de efeitos adversos, que podem variar de leves a graves, como fadiga, tontura ou problemas gastrointestinais.
Contudo, para uma parcela significativa dos pacientes – cerca de 30% a 40% – as crises podem ser de difícil controle desde o início. Nesses casos, a monoterapia pode não ser suficiente, e a combinação de dois ou mais medicamentos (politerapia) pode ser necessária para alcançar o controle adequado das crises. Embora a adição de um segundo medicamento possa ajudar cerca de 10% dos pacientes adicionais a ficarem livres de crises, é crucial notar que a incidência de efeitos adversos mais do que duplica. Isso ocorre devido à maior carga medicamentosa no organismo e ao potencial de interações complexas entre os diferentes fármacos. Portanto, a decisão de iniciar a politerapia é sempre ponderada, pesando os benefícios do controle das crises contra os riscos aumentados de efeitos colaterais e interações, sempre sob a supervisão de um especialista.
Crises Intratáveis e o Papel da Cirurgia
Em alguns casos, as crises epilépticas são classificadas como "intratáveis" ou "refratárias", o que significa que não respondem adequadamente após um período adequado de tratamento com dois ou mais medicamentos. Para esses pacientes, a medicação isolada pode não ser a solução definitiva. Nesses cenários, é fundamental que os pacientes sejam encaminhados a um centro especializado em epilepsia. Nestes centros, uma equipe multidisciplinar, composta por neurologistas, neurocirurgiões, neuropsicólogos e outros profissionais, pode realizar avaliações aprofundadas, incluindo exames de imagem avançados (como ressonância magnética funcional) e monitoramento prolongado por vídeo-EEG, para determinar se o paciente é um candidato à cirurgia. A cirurgia de epilepsia, quando indicada corretamente, pode oferecer uma chance de controle significativo das crises ou até mesmo a cura para pacientes selecionados, especialmente aqueles com epilepsia focal bem localizada que se origina de uma área específica do cérebro que pode ser removida com segurança.
Estratégias de Dosagem e Individualização do Tratamento
A dosagem dos medicamentos anticonvulsivantes é um processo meticuloso que exige paciência e monitoramento constante. Nem todos os medicamentos agem da mesma forma ou atingem níveis terapêuticos na mesma velocidade. Por exemplo, alguns fármacos, como o Valproato e a Fenitoína, podem ser administrados por via intravenosa ou oral e atingem níveis terapêuticos de forma relativamente rápida, o que os torna úteis em situações de urgência ou para um controle mais imediato das crises agudas.
Por outro lado, medicamentos como a Lamotrigina e o Topiramato exigem um início em doses relativamente baixas, com aumentos graduais ao longo de várias semanas. Este processo, conhecido como titulação, é essencial para permitir que o corpo do paciente se adapte à medicação e para minimizar a ocorrência de efeitos adversos, especialmente aqueles relacionados ao sistema nervoso central, como tontura, sonolência ou problemas cognitivos. A dose terapêutica padrão é então ajustada com base na massa corporal magra do paciente e, crucialmente, na sua tolerância individual ao medicamento. É importante ressaltar que a dose apropriada é sempre a menor dose que cessa as crises e que causa menos efeitos adversos, independentemente do nível sérico do medicamento. As concentrações sanguíneas dos medicamentos, embora úteis como diretrizes iniciais para avaliar a adesão e o metabolismo, são secundárias à resposta clínica do paciente. Uma vez que a resposta ao medicamento é conhecida e as crises estão controladas, a evolução clínica do paciente torna-se um indicador mais valioso do que as medições dos níveis séricos isoladamente, permitindo um tratamento mais focado no bem-estar do paciente.
Manejo da Toxicidade e Interações Medicamentosas
Mesmo com uma titulação cuidadosa, a toxicidade pode ocorrer antes que as crises sejam completamente controladas. Sintomas de toxicidade podem incluir náuseas, vômitos, tontura excessiva, tremores ou desequilíbrio. Nesses casos, a dose do medicamento é reduzida para uma dose “pré-tóxica”, onde os efeitos adversos são mais toleráveis e o paciente pode manter uma qualidade de vida razoável. Em seguida, outro anticonvulsivante é gradualmente adicionado ao regime do paciente até que as crises sejam controladas, sempre com monitoramento rigoroso para evitar sobreposição de efeitos colaterais. Após a introdução do novo medicamento e o controle das crises, o medicamento inicial pode ser reduzido lentamente até ser completamente interrompido, num processo que pode levar semanas ou meses.
Este processo de transição exige um monitoramento rigoroso, pois as interações medicamentosas podem afetar significativamente a velocidade de degradação metabólica de ambos os fármacos, alterando seus níveis no organismo e, consequentemente, sua eficácia e segurança. A complexidade das interações medicamentosas é uma das principais razões pelas quais o uso de múltiplos medicamentos deve ser evitado sempre que possível. Muitos anticonvulsivantes podem alterar o nível sérico de outros medicamentos e vice-versa. Por exemplo, alguns podem induzir enzimas hepáticas, acelerando o metabolismo de outros fármacos, enquanto outros podem inibir essas enzimas, levando ao acúmulo de substâncias no corpo e aumentando o risco de toxicidade. Médicos e pacientes devem estar cientes de todas as interações medicamentosas potenciais antes de prescrever ou iniciar um novo medicamento. Uma comunicação aberta e transparente com o profissional de saúde é fundamental para garantir a segurança e eficácia do tratamento, especialmente se o paciente estiver tomando outros medicamentos para condições não relacionadas à epilepsia.
Quando Considerar a Interrupção do Tratamento Anticonvulsivante?
A decisão de interromper a administração de medicamentos anticonvulsivantes é uma das mais delicadas no manejo da epilepsia. Uma vez que as crises estejam controladas, a administração do medicamento deve continuar sem interrupção por um período significativo, geralmente até que os pacientes não apresentem mais crises por, pelo menos, 2 anos. Após este período de remissão sustentada, a possibilidade de interromper a medicação pode ser considerada. No entanto, esta decisão deve ser tomada em conjunto com o médico, após uma avaliação cuidadosa dos riscos e benefícios, considerando o tipo de epilepsia, a idade do paciente, e a presença de fatores de risco para recorrência.
A interrupção do medicamento deve ser feita de forma gradual para evitar a precipitação de crises de abstinência ou o retorno das crises epilépticas, fenômeno conhecido como recidiva. A maioria dos anticonvulsivantes pode ser reduzida em cerca de 10% a cada duas semanas, permitindo que o corpo se adapte lentamente à diminuição da substância. Este processo de desmame pode levar vários meses e deve ser cuidadosamente monitorado por um profissional de saúde, com acompanhamento regular e a possibilidade de reavaliar o tratamento a qualquer sinal de retorno das crises.
Fatores de Risco para a Recidiva Pós-Interrupção
Apesar de um período prolongado sem crises, alguns pacientes apresentam um risco maior de recidiva (retorno das crises) após a interrupção da medicação. É crucial identificar e discutir esses fatores de risco com o médico antes de qualquer tentativa de desmame. Os fatores que aumentam este risco incluem:
- Distúrbio epiléptico desde a infância: Pacientes que desenvolveram epilepsia em tenra idade podem ter um curso mais prolongado da doença e um sistema nervoso mais propenso a crises.
- Necessidade de mais de um medicamento para permanecer livre de crises: Aqueles que precisaram de politerapia para controlar as crises têm um risco maior de recaída, indicando uma epilepsia mais resistente ao tratamento.
- História de crises ao tomar anticonvulsivantes: Se o paciente teve crises mesmo durante o tratamento medicamentoso, isso pode indicar uma epilepsia mais refratária e um prognóstico menos favorável para a interrupção.
- Crises mioclônicas ou de início focal: Certos tipos de crises, como as mioclônicas (contrações musculares súbitas) ou crises com início focal (originadas em uma área específica do cérebro), podem estar associados a um risco maior de recidiva.
- Encefalopatia estática subjacente (não progressiva): Condições neurológicas subjacentes que não pioram com o tempo, mas que predispõem à epilepsia (por exemplo, paralisia cerebral), podem aumentar o risco de as crises retornarem.
- Eletroencefalograma (EEG) anormal no último ano: Um EEG que ainda mostra atividade epiléptica anormal, mesmo sem crises clínicas visíveis, é um sinal de alerta de que o cérebro ainda pode estar suscetível a descargas elétricas anormais.
- Lesões estruturais (vistas em exames de imagem): A presença de lesões cerebrais identificáveis por exames de imagem (como ressonância magnética), como cicatrizes, tumores ou malformações, pode indicar uma causa subjacente da epilepsia que aumenta o risco de recorrência.
Para pacientes que experimentam recidiva após a interrupção dos anticonvulsivantes, o tratamento medicamentoso é geralmente reiniciado e deve ser mantido indefinidamente. A meta é sempre o controle a longo prazo das crises para garantir a segurança e a melhor qualidade de vida possível, evitando os riscos associados às crises não controladas, como lesões e impactos na vida diária.
Comparativo: Características de Dosagem de Anticonvulsivantes
Para ilustrar as diferenças nas abordagens de dosagem e titulação, podemos comparar os tipos de medicamentos anticonvulsivantes mencionados, destacando suas características e como isso influencia o início do tratamento:
| Característica | Medicamentos de Ação Rápida (Ex: Valproato, Fenitoína) | Medicamentos de Titulação Lenta (Ex: Lamotrigina, Topiramato) |
|---|---|---|
| Velocidade para Níveis Terapêuticos | Rápida (podem ser usados em urgências ou para controle inicial rápido) | Gradual (requer semanas para atingir a dose alvo e níveis terapêuticos estáveis) |
| Início da Dose | Pode-se iniciar com doses mais próximas da terapêutica, com ajuste fino subsequente | Início em doses muito baixas, aumentando gradualmente em pequenos incrementos |
| Objetivo da Titulação | Obter controle rápido das crises e estabilizar o paciente | Minimizar efeitos adversos, especialmente neurológicos e cutâneos, e permitir adaptação do corpo ao fármaco |
| Monitoramento Inicial | Foco na resposta imediata, sinais de toxicidade aguda e níveis séricos iniciais | Acompanhamento regular e frequente durante o período de aumento da dose para avaliar tolerância |
| Exemplos Comuns | Valproato, Fenitoína, Levetiracetam (muitas vezes) | Lamotrigina, Topiramato, Gabapentina |
Perguntas Frequentes sobre Anticonvulsivantes
1. O que são exatamente os medicamentos anticonvulsivantes e como eles funcionam?
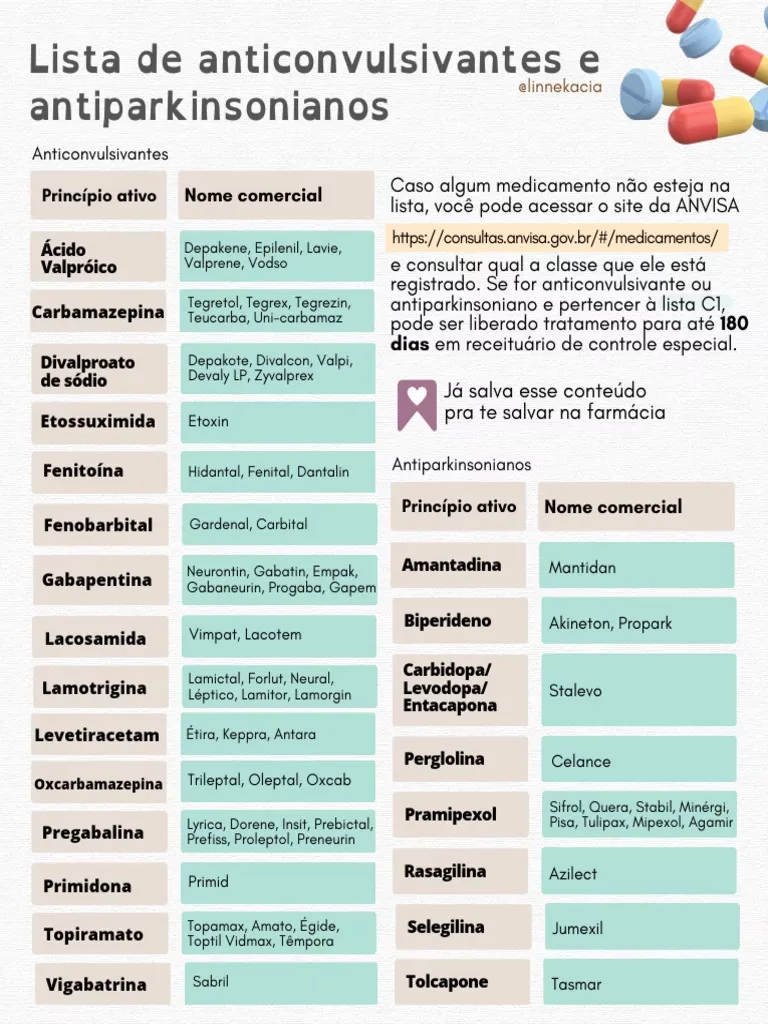
Os medicamentos anticonvulsivantes, também conhecidos como antiepilépticos (MAE), são uma classe de fármacos utilizados principalmente para prevenir ou reduzir a frequência e a intensidade das crises epilépticas em pessoas com epilepsia. Eles não curam a epilepsia, mas controlam seus sintomas. O mecanismo de ação varia entre os diferentes medicamentos, mas geralmente envolve a estabilização das membranas dos neurônios para evitar descargas elétricas excessivas, a modulação da atividade de neurotransmissores inibitórios (como o GABA) ou excitatórios (como o glutamato), e o bloqueio de canais iônicos (sódio, cálcio) que são cruciais para a propagação dos impulsos nervosos anormais. Ao fazer isso, eles diminuem a hiperexcitabilidade cerebral que leva às crises.
2. Por quanto tempo precisarei tomar anticonvulsivantes? É para sempre?
O tempo de tratamento com anticonvulsivantes é altamente individualizado e depende de diversos fatores, como o tipo de epilepsia, a idade do paciente, a resposta ao tratamento e a presença de fatores de risco para recorrência das crises. Para a maioria dos pacientes, o tratamento é contínuo e a longo prazo, muitas vezes por anos ou até indefinidamente, para manter o controle das crises e garantir a segurança. A interrupção da medicação só é considerada após um período prolongado (geralmente 2 anos ou mais) sem crises e após uma avaliação médica rigorosa, que considera os riscos e benefícios envolvidos. Nunca se deve parar a medicação por conta própria.
3. Posso parar de tomar meus medicamentos se me sentir melhor e não tiver crises?
Não. A interrupção abrupta dos anticonvulsivantes é extremamente perigosa e pode precipitar crises epilépticas graves, incluindo o estado de mal epiléptico, uma emergência médica que pode ser fatal. Mesmo que você se sinta bem e não tenha tido crises por um longo período, a decisão de parar ou reduzir a medicação deve ser sempre tomada em conjunto com seu médico. Seu médico guiará um processo de desmame gradual e seguro, monitorando sua resposta e avaliando o risco de recidiva. A adesão ao tratamento é crucial para o controle da doença.
4. O que devo fazer se experimentar efeitos adversos com meu anticonvulsivante?
Se você experimentar efeitos adversos, desde leves (como sonolência, náuseas, tontura, fadiga) a mais graves (como erupções cutâneas graves, problemas de equilíbrio, alterações de humor ou cognitivas), é crucial comunicar imediatamente seu médico. Nunca ajuste a dose ou pare o medicamento por conta própria. Seu médico pode ajustar a dose, mudar o horário de administração, ou considerar a troca por outro medicamento que seja mais adequado para você. O objetivo é sempre encontrar o equilíbrio entre o controle das crises e a minimização dos efeitos colaterais, garantindo sua segurança e conforto.
5. As concentrações sanguíneas (níveis séricos) dos medicamentos são sempre importantes?
As concentrações sanguíneas (níveis séricos) dos anticonvulsivantes são importantes como diretrizes iniciais para determinar se a dose está dentro da faixa terapêutica e para auxiliar no ajuste da dose, especialmente no início do tratamento, em casos de suspeita de toxicidade, ou quando há falha terapêutica. Elas também são úteis para verificar a adesão ao tratamento. No entanto, a resposta clínica do paciente – ou seja, o controle das crises e a tolerância aos efeitos adversos – é o fator mais importante. A meta é sempre a menor dose que controla as crises com o mínimo de efeitos colaterais, independentemente de o nível sérico estar no meio ou na extremidade da faixa de referência. Alguns pacientes podem controlar suas crises com níveis séricos abaixo da faixa "terapêutica", enquanto outros podem precisar de níveis mais altos ou apresentar toxicidade dentro da faixa esperada.
Em resumo, o tratamento com medicamentos anticonvulsivantes é uma jornada complexa e altamente personalizada. O sucesso depende de uma colaboração estreita entre paciente e médico, um monitoramento contínuo e a disposição para ajustar o tratamento conforme necessário. Compreender os princípios de uso, os desafios potenciais e as estratégias de manejo é fundamental para todos que vivem com epilepsia e seus cuidadores, garantindo uma vida mais plena, segura e com maior autonomia.
Se você quiser conhecer outros artigos parecidos com Anticonvulsivantes: Guia Essencial para o Tratamento, pode visitar a categoria Farmácia.

