14/07/2023
A hiperlipidemia, ou níveis elevados de lipídios (gorduras) no sangue, é uma condição silenciosa, mas perigosa, que afeta milhões de pessoas em todo o mundo. Se não for adequadamente gerenciada, pode levar a doenças cardiovasculares graves, como infartos e acidentes vasculares cerebrais (AVC). Felizmente, existem diversas estratégias eficazes para controlar e tratar essa condição, que vão desde a adoção de um estilo de vida mais saudável até o uso de medicamentos avançados e suplementos específicos. Compreender as opções disponíveis é o primeiro passo para uma vida mais longa e saudável.
- Estilo de Vida Saudável: A Fundação do Tratamento
- Tratamento Farmacológico: Quando a Medicação é Necessária
- Medicamentos Não Estatinas: Opções Adicionais
- Alternativas Naturais e Suplementos Alimentares
- O Que é Dislipidemia na Medicina?
- Perguntas Frequentes (FAQs)
- 1. Qual a diferença entre colesterol LDL e HDL?
- 2. Estatinas são a única opção para tratar o colesterol alto?
- 3. Posso parar de tomar estatinas se mudar meu estilo de vida?
- 4. Há riscos em usar medicamentos para colesterol a longo prazo?
- 5. Quando devo procurar um médico para problemas de colesterol?
Estilo de Vida Saudável: A Fundação do Tratamento
Para todos os indivíduos, independentemente da idade ou do nível de risco, a pedra angular da prevenção e do tratamento da hiperlipidemia é a ênfase em um estilo de vida saudável para o coração. Esta abordagem integrada não só ajuda a reduzir os níveis de colesterol LDL (o "colesterol ruim"), mas também oferece uma miríade de outros benefícios para a saúde geral.
Alterações Dietéticas Essenciais
A dieta desempenha um papel fundamental no manejo dos lipídios sanguíneos. Ajustes específicos na alimentação podem impactar significativamente os níveis de colesterol e triglicerídeos, além de auxiliar na manutenção de um peso corporal ideal. As principais recomendações incluem:
- Diminuição da Ingestão de Gorduras Saturadas e Colesterol: Reduzir o consumo de carnes vermelhas gordurosas, laticínios integrais, alimentos fritos e processados é crucial. Essas gorduras podem elevar diretamente os níveis de LDL-C.
- Aumento da Proporção de Fibras e Carboidratos Complexos: Alimentos ricos em fibras solúveis, como aveia, cevada, maçãs, peras e leguminosas, podem ajudar a diminuir a absorção de colesterol no intestino. Carboidratos complexos, encontrados em grãos integrais, fornecem energia sustentada e evitam picos de açúcar no sangue que podem afetar os triglicerídeos.
- Inclusão de Ômega-3: Presente em peixes como salmão, sardinha e atum, o ômega-3 é conhecido por seus efeitos benéficos na redução dos triglicerídeos e na saúde cardiovascular geral.
O encaminhamento a um nutricionista é, muitas vezes, uma medida extremamente útil, pois um profissional pode criar um plano alimentar personalizado e sustentável, adaptado às necessidades e preferências individuais.
A Importância da Atividade Física
A prática regular de atividade física é outro pilar essencial. Ela não só contribui para a manutenção do peso corporal ideal, mas também pode reduzir diretamente o LDL-C em alguns indivíduos e aumentar o HDL-C (o "colesterol bom"). Recomenda-se, no mínimo, 150 minutos de atividade aeróbica de intensidade moderada ou 75 minutos de intensidade vigorosa por semana, combinados com exercícios de força.
Tratamento Farmacológico: Quando a Medicação é Necessária
Embora as alterações no estilo de vida sejam sempre prioritárias, as diretrizes da American Heart Association (AHA) e do American College of Cardiology (ACC) recomendam o uso de tratamento farmacológico para certos grupos de pacientes, após uma discussão detalhada sobre os riscos e benefícios, especialmente das estatinas.
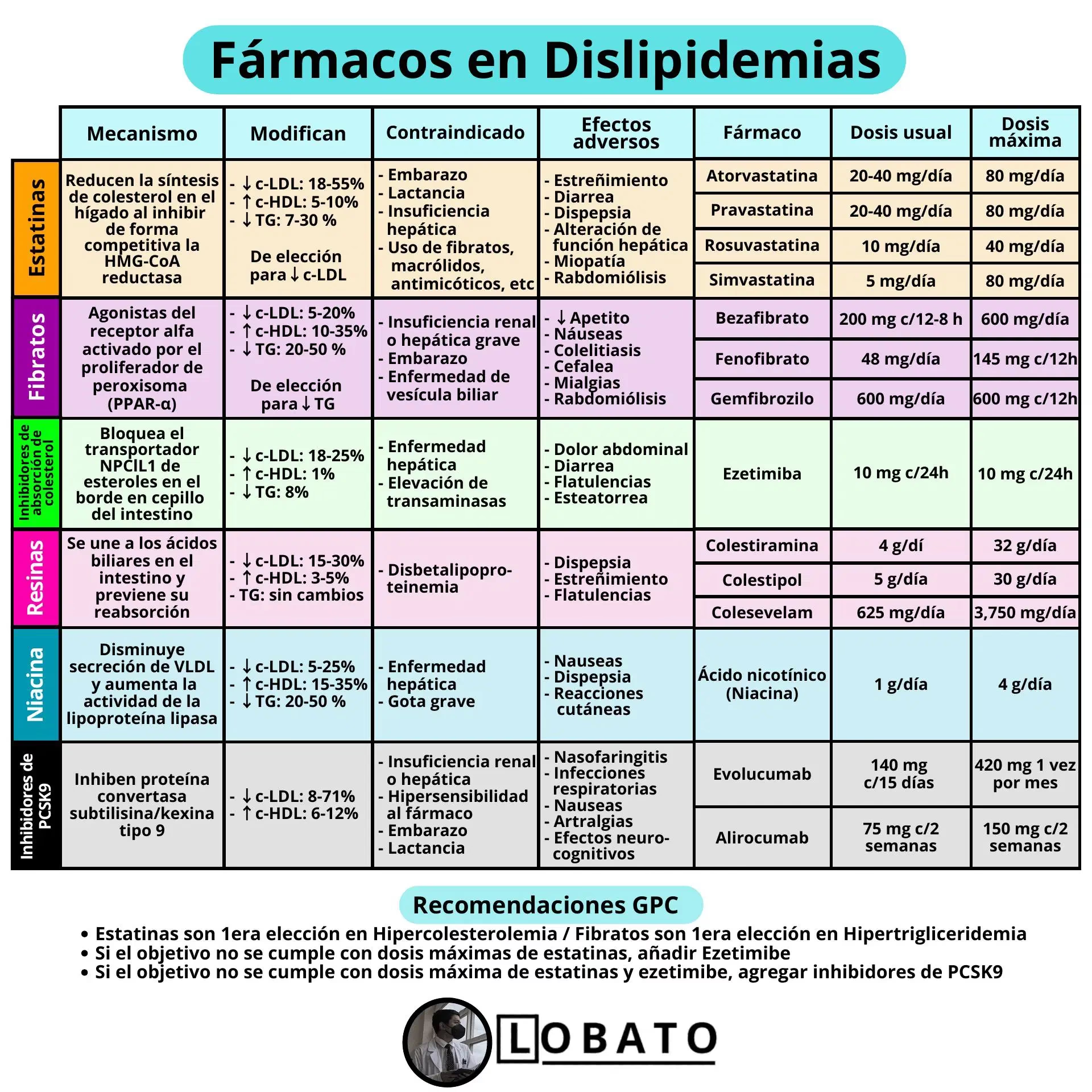
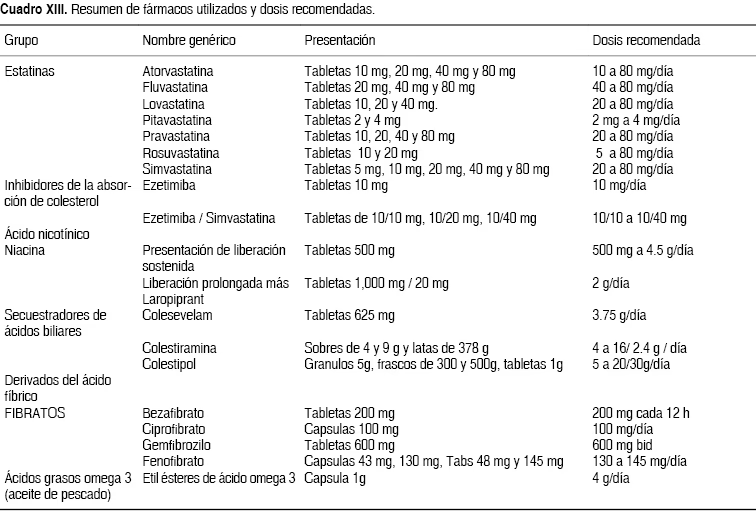
Estatinas: A Primeira Linha de Defesa
As estatinas são a classe de medicamentos de escolha para a redução do LDL-C devido à vasta evidência de que reduzem significativamente a morbidade e mortalidade cardiovascular. Elas atuam inibindo a enzima HMG-CoA redutase, uma peça-chave na síntese de colesterol no fígado, o que leva a um aumento na expressão dos receptores de LDL e, consequentemente, a uma maior depuração do LDL do sangue. As estatinas podem reduzir o LDL-C em até 60% e também causam discretas elevações no HDL e reduções modestas nos triglicerídeos. Além disso, parecem diminuir a inflamação intra-arterial e sistêmica, oferecendo outros efeitos benéficos.
As diretrizes da AHA/ACC recomendam o tratamento com estatina para quatro grupos de pacientes:
- Indivíduos com Doença Cardiovascular Aterosclerótica Clínica (DCVA).
- Pacientes com LDL-C persistentemente elevado, ≥ 190 mg/dL (≥ 4,9 mmol/L).
- Pessoas com idade entre 40 e 75 anos, diagnosticadas com diabetes e com LDL-C entre 70 e 189 mg/dL (1,8 a 4,9 mmol/L).
- Indivíduos com idade entre 40 e 75 anos, com LDL-C entre 70 e 189 mg/dL (1,8 e 4,9 mmol/L), e um risco estimado de 10 anos de DCVA ≥ 7,5%, calculado pelas equações de avaliação de risco de coorte agrupada.
Outros fatores que os médicos podem considerar ao prescrever uma estatina incluem LDL-C ≥ 160 mg/dL, histórico familiar de DCVA prematura, proteína C reativa de alta sensibilidade ≥ 2 mg/L, classificação de cálcio na artéria coronária ≥ 300 unidades de Agatston, índice tornozelo-braquial < 0,9 e aumento do risco ao longo da vida.
O tratamento com estatina é classificado em intensidade baixa, moderada ou alta, dependendo da dose e do fármaco. A escolha é individualizada, considerando comorbidades, outros medicamentos, fatores de risco para eventos adversos, intolerância à estatina, custo e preferência do paciente.
Efeitos Adversos e Contraindicações das Estatinas
Embora geralmente bem toleradas, as estatinas podem causar efeitos adversos. Os mais comuns incluem elevações das enzimas hepáticas (raramente graves) e, mais notavelmente, sintomas musculares como miosite ou, em casos raros, rabdomiólise. Estes sintomas podem ocorrer em até 10% dos pacientes e podem ser dose-dependentes, manifestando-se até mesmo sem elevação das enzimas musculares. A troca por outra estatina ou a redução da dose pode aliviar o problema. A toxicidade muscular é mais comum quando estatinas são usadas com inibidores do citocromo P3A4 (como certos antibióticos macrolídeos, antifúngicos azóis, ciclosporina) ou com fibratos, especialmente genfibrozila. As estatinas são contraindicadas durante a gestação e lactação devido ao potencial teratogênico.
Tabela: Exemplos de Estatinas e Intensidade de Tratamento
| Intensidade | Exemplos de Estatinas (Dose Diária) | Redução Esperada de LDL-C |
|---|---|---|
| Alta | Atorvastatina (40-80mg), Rosuvastatina (20-40mg) | > 50% |
| Moderada | Atorvastatina (10-20mg), Rosuvastatina (5-10mg), Sinvastatina (20-40mg), Pravastatina (40-80mg) | 30-50% |
| Baixa | Sinvastatina (10mg), Pravastatina (10-20mg), Lovastatina (20mg) | < 30% |
Medicamentos Não Estatinas: Opções Adicionais
Para pacientes com DCVA e risco muito alto (ex: infarto recente, angina instável, diabetes), se os níveis de LDL-C permanecerem acima de 70 mg/dL (> 1,2 mmol/L) apesar da terapia máxima com estatina, ou para aqueles que não toleram estatinas, medicamentos não estatinas desempenham um papel crucial. As diretrizes do ACC de 2022 fornecem orientação detalhada sobre seu uso na prevenção primária e secundária da DCVA.
Principais Classes de Não Estatinas:
- Ezetimiba: Inibe a absorção intestinal de colesterol e fitosterol, reduzindo o LDL-C em 15-20%. Pode ser usada como monoterapia para intolerantes a estatinas ou como complemento. Efeitos adversos são infrequentes.
- Inibidores de PCSK9 (Alirocumabe, Evolocumabe, Inclisiran): São anticorpos monoclonais ou siRNAs administrados por injeção subcutânea. Impedem que a proteína PCSK9 degrade os receptores de LDL, aumentando a depuração do colesterol. Reduzem o LDL-C em 40-70% e demonstraram diminuir eventos cardiovasculares. O Inclisiran, um siRNA, inibe a produção de PCSK9 no fígado e é administrado a cada 6 meses.
- Ácido Bempedoico: Inibe a síntese de colesterol no fígado e aumenta os receptores de LDL, reduzindo o LDL-C em 15-17%. É particularmente útil em pacientes com efeitos adversos musculares associados a estatinas, pois não causa dor muscular. Riscos incluem hiperuricemia e ruptura de tendão.
- Sequestradores de Ácidos Biliares (Colestiramina, Colestipol, Colesevelam): Bloqueiam a reabsorção intestinal de ácidos biliares, forçando o fígado a usar mais colesterol para a síntese de bile. Reduzem a mortalidade cardiovascular. Costumam ser usados com estatinas ou ácido nicotínico. São seguros na gravidez, mas podem causar distensão abdominal, náuseas e constipação. Podem elevar triglicerídeos e interferir na absorção de outros medicamentos.
Tabela: Fármacos Hipolipemiantes Não Estatinas e Seus Mecanismos
| Classe/Fármaco | Mecanismo Principal | Uso Típico | Observações |
|---|---|---|---|
| Ezetimiba | Inibição da absorção intestinal de colesterol | Monoterapia (intolerância a estatina) ou Adjuvante | Redução LDL-C 15-20%, poucos EAs |
| Inibidores de PCSK9 (Alirocumabe, Evolocumabe, Inclisiran) | Aumento da atividade dos receptores de LDL | Adjuvante (alto risco/LDL-C residual) ou Intolerância a estatina | Redução LDL-C 40-70%, injetáveis, benefício CV comprovado |
| Ácido Bempedoico | Inibição da síntese de colesterol no fígado | Adjuvante ou intolerância muscular a estatina | Redução LDL-C 15-17%, sem dor muscular |
| Sequestradores de Ácidos Biliares | Bloqueio da reabsorção de ácidos biliares | Adjuvante, seguro na gravidez | EAs GI, pode elevar triglicerídeos |
Medicamentos para Hipercolesterolemia Familiar Homozygótica (HoFH)
Para casos específicos de HoFH, que é uma forma rara e grave de hipercolesterolemia genética, existem tratamentos direcionados:
- Lomitapida: Inibidor da proteína microssomal de transferência de triglicerídeos (MTP), interfere na secreção de lipoproteínas ricas em triglicerídeos. Requer uma dieta com menos de 20% de calorias de gordura e pode causar efeitos gastrointestinais e aumento da gordura hepática.
- Evinacumabe: Anticorpo monoclonal que inibe a proteína 3 semelhante à angiopoietina (ANGPTL3). Pode diminuir LDL-C (em 47%), triglicerídeos e HDL-C. Administrado por infusão intravenosa mensalmente, pode causar gota e reações à infusão.
Alternativas Naturais e Suplementos Alimentares
Além das abordagens farmacológicas e de estilo de vida, alguns suplementos e alimentos podem auxiliar no controle dos níveis de colesterol, especialmente como complemento ou em casos de intolerância a medicamentos convencionais.
Suplementos à Base de Fibras e Esteróis Vegetais
Suplementos dietéticos contendo fibras, especialmente as solúveis (como as da aveia), podem reduzir o colesterol total em até 18% ao diminuir a absorção e aumentar a excreção. Margarinas e outros produtos enriquecidos com esteróis ou estanóis vegetais (sitosterol, campesterol) também podem diminuir a absorção de colesterol, reduzindo o LDL-C em até 10% sem afetar o HDL-C ou os triglicerídeos.

O Poder da Bergamota: VazGuard™ como Nutracêutico
Estudos recentes têm destacado a relação entre dietas ricas em flavonoides e um risco reduzido de doenças cardiovasculares. A bergamota, uma fruta cítrica, mostra atividades antioxidantes, hipocolesterolêmicas e anti-inflamatórias significativas, devido à sua composição única de flavonoides específicos, que atuam como "estatinas naturais".
Nesse contexto, foi desenvolvido o nutracêutico VazGuard™. Trata-se de um produto natural, indicado para a saúde cardiovascular e modulação da síndrome metabólica. Ele é formulado com o sistema de liberação Phytosome®, que otimiza a absorção biológica dos polifenóis da bergamota, aumentando sua biodisponibilidade em até 7 vezes em comparação ao extrato comum do fruto. Isso resulta em uma maior eficácia terapêutica quando administrado oralmente.
VazGuard™ oferece uma alternativa promissora, pois é composto por estatinas naturais, evitando os efeitos colaterais frequentemente associados aos medicamentos alopáticos. É um produto vegano, sem glúten ou lactose, e seguro para uso contínuo a longo prazo, sem os prejuízos de outros tratamentos com estatinas. Para gestantes ou lactantes, a recomendação é sempre com acompanhamento médico.
Seus benefícios são diversos:
- Melhora a esteatose hepática gordurosa não alcoólica (fígado gorduroso).
- Modula as taxas de triglicerídeos.
- Controla a glicemia.
- Melhora a síndrome metabólica.
- Regula os parâmetros lipídicos gerais.
- Melhora os níveis do colesterol pequeno e denso (LDL).
- Melhora o colesterol bom (HDL).
- Diminui a incidência de aterosclerose.
- Reduz os riscos de doenças cardiovasculares.
- Contribui para a melhora do tecido adiposo visceral (VAT).
- Apresenta atividades antioxidantes e anti-inflamatórias.
Alimentos que Ajudam a Controlar o Colesterol Ruim
Além dos suplementos, a incorporação de certos alimentos na dieta pode contribuir significativamente para o controle do colesterol:
- Oleaginosas: Castanhas, amêndoas, amendoim e nozes.
- Ômega 3: Peixes como atum, salmão e sardinha.
- Fibras: Grãos integrais, frutas, legumes, aveia e cereais.
- Chás Naturais: Alcachofra e chá-mate.
- Temperos: Azeite de oliva extra virgem, limão e alho.
- Vinho Tinto: Com moderação, devido aos seus antioxidantes.
- Soja: Em suas diversas formas.
O Que é Dislipidemia na Medicina?
A dislipidemia é um termo médico que se refere à presença de níveis anormais de lipídios, ou gorduras, no sangue. Essas gorduras incluem o colesterol (LDL e HDL) e os triglicerídeos. Quando esses níveis estão desequilibrados, há um risco aumentado de formação de placas de gordura nas artérias (aterosclerose), o que pode levar à obstrução parcial ou total do fluxo sanguíneo para órgãos vitais como o coração e o cérebro.
Manifestações da Dislipidemia:
- Níveis elevados de colesterol LDL (lipoproteína de baixa densidade), conhecido como "colesterol ruim".
- Níveis baixos de colesterol HDL (lipoproteína de alta densidade), conhecido como "colesterol bom".
- Níveis elevados de triglicerídeos.
Causas da Dislipidemia:
Existem dois tipos principais de dislipidemias, diferenciadas por suas causas:
- Dislipidemia Primária: Geralmente surge devido a fatores genéticos, muitas vezes com histórico familiar da condição.
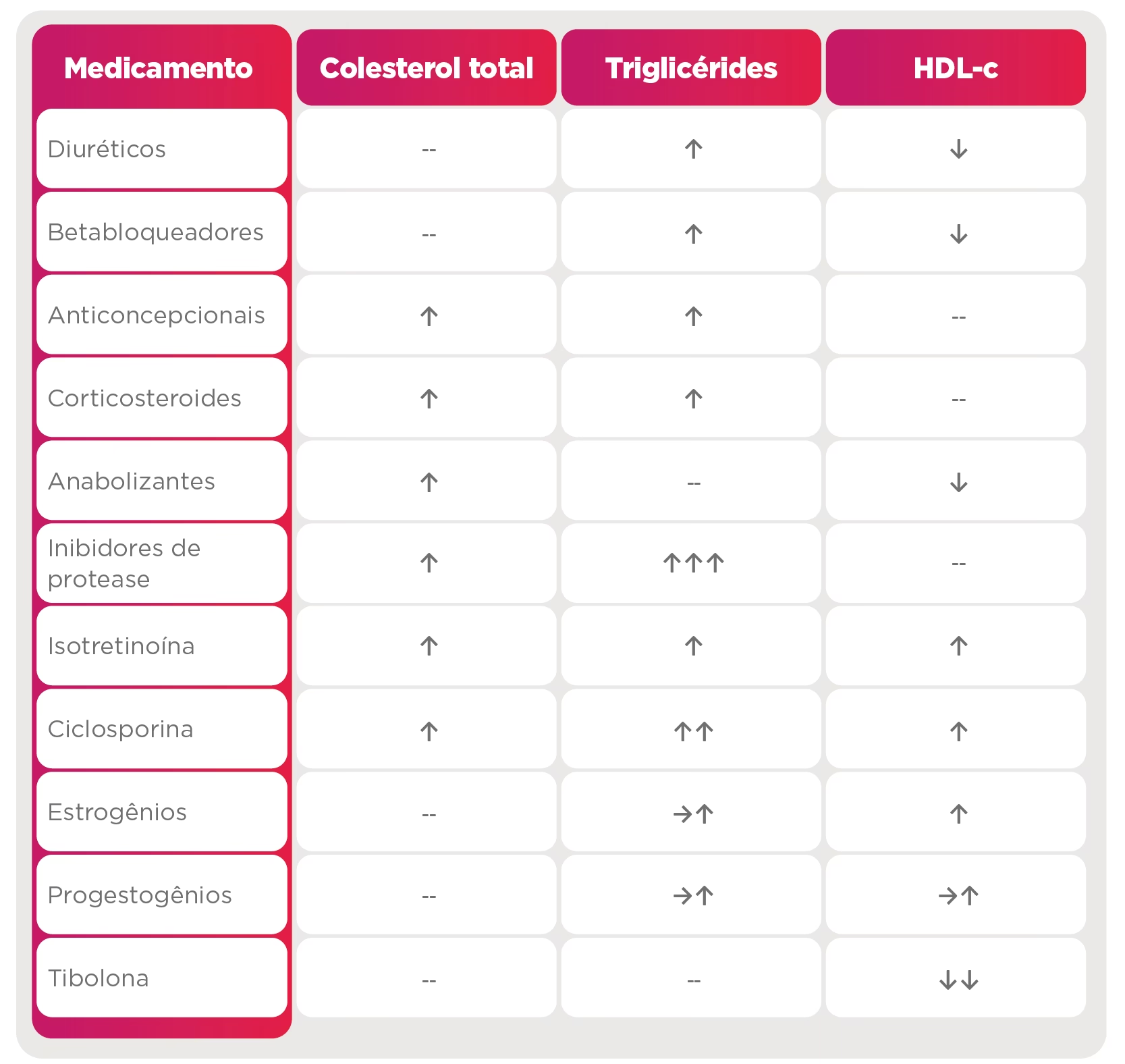
- Dislipidemia Secundária: Pode ser causada por outras doenças (como diabetes, hipotireoidismo, doenças renais), uso de certas medicações (diuréticos, corticoides), ou, mais comumente, por um estilo de vida inadequado, incluindo sedentarismo e consumo excessivo de alimentos gordurosos e açucarados.
A dislipidemia é, em sua maioria, assintomática. Por isso, a única forma segura de identificá-la é por meio de exames de sangue periódicos, especialmente para indivíduos com fatores de risco. A prevenção, através de hábitos saudáveis, é a melhor estratégia contra esta "doença silenciosa".
Perguntas Frequentes (FAQs)
1. Qual a diferença entre colesterol LDL e HDL?
O colesterol LDL é frequentemente chamado de "colesterol ruim" porque transporta o colesterol do fígado para as células. Em excesso, pode se acumular nas paredes das artérias, formando placas e levando à aterosclerose. Já o colesterol HDL é o "colesterol bom" porque ajuda a remover o excesso de colesterol das artérias, transportando-o de volta ao fígado para ser eliminado do corpo. Níveis altos de HDL são protetores, enquanto níveis altos de LDL aumentam o risco cardiovascular.
2. Estatinas são a única opção para tratar o colesterol alto?
Não. Embora as estatinas sejam a primeira linha de tratamento e as mais estudadas, existem outras classes de medicamentos (como ezetimiba, inibidores de PCSK9, ácido bempedoico e sequestradores de ácidos biliares) que podem ser usadas em combinação com estatinas, em casos de intolerância a elas, ou quando os níveis de colesterol não atingem as metas desejadas. Além disso, mudanças no estilo de vida e suplementos naturais, como os derivados da bergamota (ex: VazGuard™), são componentes essenciais do tratamento e prevenção.
3. Posso parar de tomar estatinas se mudar meu estilo de vida?
A decisão de interromper ou ajustar a medicação deve ser sempre feita em conjunto com seu médico. Embora as mudanças no estilo de vida sejam cruciais e possam, em alguns casos, reduzir a necessidade de doses elevadas de medicamentos, a descontinuação unilateral pode ser perigosa. Muitos pacientes, especialmente aqueles com alto risco cardiovascular ou com dislipidemia genética, precisarão de medicação contínua mesmo com hábitos saudáveis. O médico avaliará seus níveis de colesterol, histórico e risco geral para determinar a melhor estratégia.
4. Há riscos em usar medicamentos para colesterol a longo prazo?
Como qualquer medicamento, os hipolipemiantes podem ter efeitos colaterais. As estatinas, por exemplo, podem causar dores musculares ou, raramente, problemas hepáticos. No entanto, para a grande maioria dos pacientes, os benefícios de reduzir o risco de eventos cardiovasculares graves superam em muito os potenciais riscos dos medicamentos, especialmente quando usados sob supervisão médica. O acompanhamento regular permite que seu médico monitore a segurança e eficácia do tratamento.
5. Quando devo procurar um médico para problemas de colesterol?
Se você tem fatores de risco para doenças cardiovasculares (histórico familiar, diabetes, hipertensão, tabagismo, obesidade), ou se já foi diagnosticado com colesterol alto, deve procurar um médico regularmente para avaliação e exames de sangue. Mesmo sem sintomas, o colesterol alto é um fator de risco silencioso. Adultos geralmente devem verificar seus níveis de colesterol a cada 5 anos a partir dos 20 anos, ou mais frequentemente se houver fatores de risco.
O tratamento da hiperlipidemia é uma jornada que exige comprometimento e acompanhamento médico. Com a combinação certa de estilo de vida, medicação e, quando apropriado, alternativas naturais, é possível controlar essa condição e viver uma vida plena e saudável.
Se você quiser conhecer outros artigos parecidos com Hiperlipidemia: Tratamentos e Alternativas Eficazes, pode visitar a categoria Saúde.