08/03/2022
O herpes é uma das infecções virais mais comuns e, paradoxalmente, uma das mais mal compreendidas. Muitas pessoas buscam informações sobre como “eliminar” o vírus herpes do organismo, mas a realidade científica nos mostra que, uma vez contraído, o vírus do herpes permanece latente no corpo por toda a vida. No entanto, isso não significa que não haja esperança ou maneiras eficazes de gerenciar a condição, aliviar os sintomas e prevenir surtos. Este artigo visa desmistificar o herpes, explicando suas diferentes formas, como ele se manifesta, suas possíveis complicações e, mais importante, as estratégias de tratamento e prevenção disponíveis para garantir uma melhor qualidade de vida.
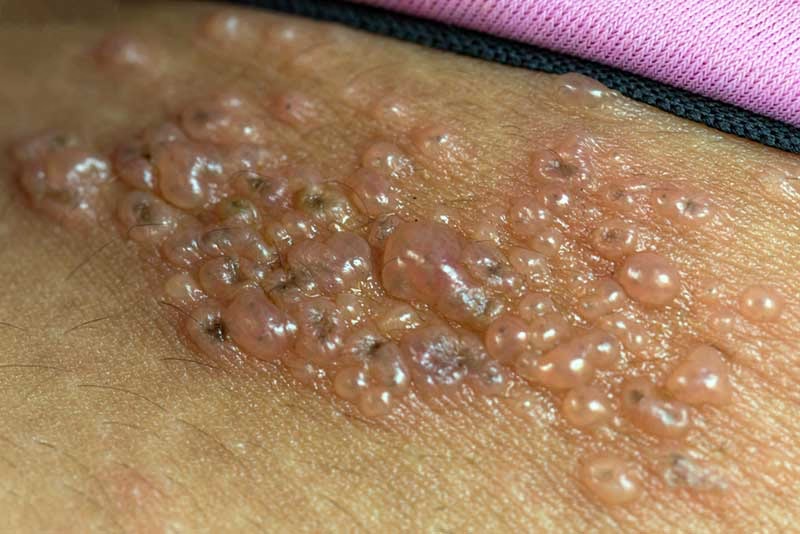
- O Que é Herpes e Como Ele se Manifesta?
- A Transmissão do Vírus Herpes: Como Ocorre e Como Prevenir?
- Herpes Genital: Sintomas e Recorrência
- Herpes Zóster (Cobreiro): Uma Reativação Dolorosa
- As Sequências do Herpes Zóster: Neuralgia Pós-Herpética e Outras Complicações
- Outras Manifestações do Vírus Herpes
- Herpes Neonatal: Um Risco para Recém-Nascidos
- Manejo e Tratamento do Herpes: Aliviando Sintomas e Prevenindo Surtos
- Prevenção: Vacinação e Cuidados Diários
- Perguntas Frequentes (FAQs) sobre Herpes
- 1. É possível eliminar o vírus herpes do organismo?
- 2. Como o herpes labial se transmite?
- 3. Quais são os principais gatilhos para um surto de herpes?
- 4. O herpes genital pode ser transmitido mesmo sem lesões visíveis?
- 5. Quais são as sequelas mais graves do herpes-zóster?
- 6. Existe vacina para herpes?
- 7. O que fazer para um surto de herpes passar mais rápido?
O Que é Herpes e Como Ele se Manifesta?
O herpes é causado por vírus da família Herpesviridae. Os mais conhecidos e que afetam os humanos comumente são o Vírus Herpes Simplex (HSV) e o Vírus Varicela-Zóster (VVZ). Ambos, uma vez que entram no organismo, estabelecem uma infecção latente, ou seja, permanecem “adormecidos” em células nervosas e podem ser reativados em momentos de estresse, baixa imunidade ou outros gatilhos.
Vírus Herpes Simplex (HSV-1 e HSV-2)
- HSV-1: Tradicionalmente associado ao herpes labial, causando bolhas e feridas ao redor da boca. No entanto, o HSV-1 também pode ser transmitido por contato sexual e causar herpes genital. Sua transmissão ocorre principalmente por toque e beijo, mas o contato sexual oral também é uma via comum.
- HSV-2: Quase sempre associado ao herpes genital, transmitido predominantemente por contato sexual. Ele causa lesões dolorosas na área genital e/ou anal, incluindo vulva, colo do útero, ânus e pênis.
As bolhas, em ambos os casos, surgem tipicamente quatro a sete dias após a infecção inicial. Enquanto as bolhas da primeira infecção genital tendem a ser mais dolorosas, persistentes e espalhadas, as recorrências são geralmente menos intensas. É crucial entender que mesmo quando não há bolhas visíveis, o vírus pode ser transmitido, pois ele está presente nas secreções do corpo.
A Transmissão do Vírus Herpes: Como Ocorre e Como Prevenir?
A transmissão do herpes ocorre através do contato direto com a pele ou mucosa infectada, secreções (vaginais, penianas, anais ou orais) de alguém com o vírus. Isso inclui beijar, tocar na pele de alguém (especialmente em áreas de lesão ativa) e contato sexual (vaginal, anal e oral). Áreas úmidas como boca, garganta, ânus, vulva, vagina e olhos são particularmente suscetíveis à infecção. Um ponto importante é que o herpes pode ser transmitido de uma parte do corpo para outra, ou mesmo quando o indivíduo não apresenta sintomas visíveis, embora seja mais facilmente transmitido quando há feridas abertas.
É muito improvável que o herpes se espalhe por assentos sanitários, piscinas, banheiras, hidromassagens ou toalhas úmidas, desfazendo alguns mitos comuns. A prevenção é fundamental e envolve:
- Evitar contato durante surtos: Se houver feridas ativas, o contato sexual ou qualquer contato íntimo deve ser evitado até que todas as feridas tenham cicatrizado completamente e a pele esteja normal novamente.
- Uso de preservativos: O uso de preservativos diminui significativamente a chance de contrair ou transmitir herpes, mas não protege totalmente, pois o vírus pode estar presente em áreas não cobertas pelo preservativo.
- Comunicação com o parceiro: É útil que o parceiro faça um exame de sangue para anticorpos específicos do tipo herpes, para que ambos saibam o status da infecção. Se ambos já tiverem o mesmo tipo de vírus, o risco de transmissão entre eles é minimizado, embora não eliminado para outros tipos.
- Atenção aos sinais de alerta: Sinais como ardência, formigamento ou coceira na área onde as feridas costumam aparecer podem indicar um surto iminente. Nesses casos, o contato sexual deve ser interrompido imediatamente.
Herpes Genital: Sintomas e Recorrência
O herpes genital, causado principalmente pelo HSV-2, mas também pelo HSV-1, manifesta-se com bolhas dolorosas nas áreas genitais e/ou anais. Em mulheres, as bolhas podem surgir internamente na vagina ou no colo do útero, sendo estas menos dolorosas e não visíveis. A primeira infecção geralmente é a mais severa, com lesões mais dolorosas, duradouras e espalhadas. Após o surto inicial, o vírus se aloja nos gânglios nervosos próximos e pode reaparecer em momentos de estresse, febre, exposição solar intensa, menstruação ou baixa imunidade.
A recorrência é uma característica marcante do herpes. Embora as bolhas desapareçam, o vírus nunca deixa o corpo. Com o tempo, os surtos tendem a se tornar menos frequentes e menos graves, à medida que o corpo desenvolve uma resposta imune. No entanto, em pessoas com o sistema imunológico enfraquecido (por exemplo, devido a doenças como HIV/AIDS, quimioterapia, ou uso de imunossupressores), as reincidências de herpes genital ou oral podem ser particularmente severas, provocando ulcerações progressivas que demoram semanas para cicatrizar. Nesses casos, a infecção pode se espalhar para órgãos internos como esôfago (causando dor ao engolir), pulmões (pneumonia com tosse e dificuldade respiratória) ou cólon.
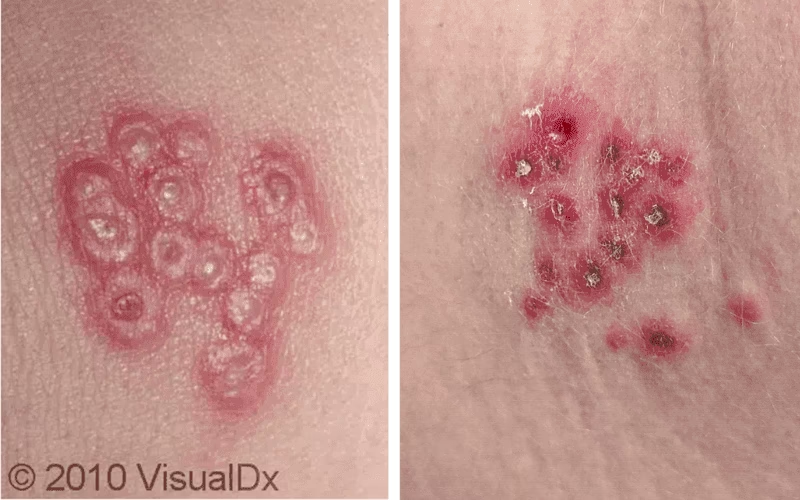
Herpes Zóster (Cobreiro): Uma Reativação Dolorosa
Popularmente conhecido como "cobreiro", o herpes-zóster é uma doença diferente do herpes simplex, mas causada por um vírus da mesma família: o Vírus Varicela-Zóster (VVZ). Este é o mesmo vírus que causa a catapora (varicela). Após uma pessoa ter catapora, o VVZ permanece latente no organismo, alojado em nervos. Na maioria das pessoas, ele fica inativo para o resto da vida. Contudo, em cerca de 30% dos indivíduos, especialmente após os 50 anos ou em pessoas com algum tipo de imunodeficiência, o vírus pode ser reativado na forma de herpes-zóster.
As lesões do herpes-zóster são semelhantes às da catapora, mas se restringem à área do nervo em que o vírus esteve latente, geralmente em um lado do corpo. Além das feridas na pele, o cobreiro causa dor intensa, incômodo, sensação de pontadas e choques elétricos. O tratamento com medicamentos antivirais é crucial e deve ser iniciado em até 72 horas do aparecimento dos sintomas para evitar complicações graves.
As Sequências do Herpes Zóster: Neuralgia Pós-Herpética e Outras Complicações
As complicações do herpes-zóster podem ser debilitantes:
- Neuralgia Pós-Herpética (NPH): É a sequela mais comum e preocupante. Ocorre quando a dor provocada pela reativação do vírus persiste mesmo após o desaparecimento das lesões de pele. Essa dor pode ser crônica, durando meses ou até anos, e é de difícil tratamento. A NPH acontece porque a multiplicação do vírus danifica o funcionamento dos nervos afetados, levando-os a interpretar qualquer estímulo (mesmo um toque leve) como doloroso. A dor da NPH pode impactar severamente a qualidade de vida, afetando a rotina, o sono e as relações sociais. O tratamento pode exigir múltiplos medicamentos e terapias, e em alguns casos, a intervenção de um especialista em dor.
- Meningoencefalite Herpética: Uma complicação rara (cerca de 1% dos casos de herpes-zóster), mas extremamente grave, onde o vírus reativado provoca uma infecção no sistema nervoso central (meninges e cérebro). Os sintomas incluem febre, dor de cabeça intensa e alteração do comportamento (agitação, agressividade, desorientação). O tratamento envolve principalmente aciclovir e monitoramento em terapia intensiva, pois é uma das infecções mais críticas do sistema nervoso central.
- Acometimento do Nervo Trigêmeo (Herpes Zóster Oftálmico): Ocorre quando o vírus atinge o nervo oftálmico, um dos ramos do nervo trigêmeo, afetando os olhos. Essa complicação acontece em cerca de 25% dos casos de herpes-zóster e pode causar problemas oculares recorrentes, crônicos e até irreversíveis. O risco aumenta significativamente se as lesões de pele surgirem na lateral ou na ponta do nariz. Os sintomas podem incluir vermelhidão, sensibilidade à luz (fotofobia) e baixa visão, e podem aparecer até três meses após a infecção inicial. As estruturas oculares podem ser afetadas, desde uma conjuntivite leve até condições mais graves como ceratite, uveíte, glaucoma, hipertensão ocular e necrose aguda de retina. O tratamento é individualizado, mas geralmente combina antivirais e anti-inflamatórios.
Outras Manifestações do Vírus Herpes
Além das formas mais conhecidas, o vírus herpes pode se manifestar de outras maneiras:
- Panarício Herpético: Ocorre quando o HSV-1 ou HSV-2 penetra através de uma lesão na pele de um dedo, causando inchaço, vermelhidão e dor na ponta do dedo. É mais comum em profissionais de saúde (como dentistas) que são expostos à saliva ou outras secreções corporais sem luvas.
- Ceratite por Herpes Simples: O HSV-1 pode infectar a córnea do olho, causando ulceração dolorosa, lacrimejamento, sensibilidade à luz e visão turva. Sem tratamento, a córnea pode se tornar opaca, levando a uma perda considerável da visão.
- Eczema Herpético: Crianças ou adultos com eczema atópico podem desenvolver uma infecção por HSV potencialmente grave na área da pele afetada pelo eczema. Por isso, pessoas com eczema atópico devem evitar contato próximo com alguém que tenha uma infecção herpética ativa.
- Encefalite Herpética: Uma infecção rara, mas grave, onde o HSV infecta o cérebro. Começa com confusão, febre e convulsões, e pode ser fatal se não tratada rapidamente.
Herpes Neonatal: Um Risco para Recém-Nascidos
Em casos raros, uma mulher grávida pode transmitir a infecção por HSV ao bebê, resultando no herpes neonatal. Geralmente, a transmissão ocorre durante o parto, quando o bebê entra em contato com secreções infectadas no canal do parto. Raramente, o HSV pode ser transmitido ao feto durante a gravidez. A transmissão durante o nascimento é mais provável se a mãe adquiriu recentemente a infecção por herpes ou se apresenta úlceras herpéticas visíveis na zona vaginal (embora bebês possam ser infectados por mães sem úlceras evidentes).
Quando adquirida no nascimento, a infecção geralmente aparece entre a primeira e a quarta semana de vida. Recém-nascidos com infecção pelo HSV ficam extremamente doentes. Eles podem desenvolver doença disseminada, infecção no cérebro ou apenas na pele. Sem tratamento, a taxa de mortalidade é altíssima: cerca de 85% dos que manifestam doença amplamente disseminada e cerca de metade dos que apresentam infecção cerebral. Mesmo com tratamento, muitos podem ter danos cerebrais permanentes. Mulheres grávidas devem informar o médico sobre qualquer histórico de herpes genital para que medidas preventivas adequadas possam ser tomadas.
Manejo e Tratamento do Herpes: Aliviando Sintomas e Prevenindo Surtos
É fundamental reiterar: o herpes não tem cura. No entanto, existem tratamentos eficazes para gerenciar os sintomas, acelerar a cicatrização das lesões e diminuir a frequência e a severidade dos surtos. O principal pilar do tratamento são os medicamentos antivirais, como aciclovir, valaciclovir e fanciclovir.

Esses medicamentos, prescritos por um médico, podem ser usados de duas formas:
- Tratamento Episódico: Iniciado assim que os primeiros sintomas de um surto aparecem (formigamento, coceira, ardência). O objetivo é encurtar a duração do surto, reduzir a dor e acelerar a cicatrização.
- Terapia Supressiva: Para pessoas que têm surtos frequentes ou graves, o médico pode prescrever o uso diário de um antiviral. Isso ajuda a diminuir drasticamente a frequência e a intensidade dos surtos, além de reduzir o risco de transmissão para parceiros.
Para alívio do desconforto, especialmente no herpes labial, algumas estratégias caseiras e pomadas sem prescrição médica podem ser úteis:
- Aplicar pomadas antivirais tópicas (com ou sem prescrição, dependendo do país e formulação).
- Colocar gelo nas vesículas para reduzir o inchaço e a dor.
- Evitar fatores desencadeantes conhecidos, como estresse excessivo, exposição solar intensa ou frio extremo.
Mesmo com o tratamento, o vírus permanece no corpo. No entanto, a boa notícia é que, com o tempo, as crises e surtos de feridas geralmente se tornam cada vez menos graves e menos frequentes.
Prevenção: Vacinação e Cuidados Diários
A prevenção é um pilar essencial na gestão do herpes. Embora não exista uma vacina para prevenir a infecção inicial por HSV-1 ou HSV-2, há imunizantes que protegem contra o Vírus Varicela-Zóster (VVZ), que causa a catapora e o herpes-zóster.
Vacinação contra Varicela e Herpes Zóster:
| Tipo de Vacina | Doença Protegida | Público Alvo | Disponibilidade |
|---|---|---|---|
| Vacina Tetraviral | Varicela (Catapora), Sarampo, Caxumba, Rubéola | Crianças | SUS (Sistema Único de Saúde) |
| Vacina contra Herpes Zóster | Herpes Zóster (Cobreiro) e Neuralgia Pós-Herpética | Adultos a partir dos 50 anos; imunocomprometidos ou com maior risco a partir dos 18 anos | Serviços privados de vacinação |
A vacinação é a forma mais eficaz de prevenir o herpes-zóster e suas sequelas, especialmente em grupos de risco. Além da vacinação, práticas de higiene e comportamento consciente são cruciais para reduzir a transmissão do herpes simplex:
- Evitar compartilhar objetos pessoais como talheres, batons, lâminas de barbear ou toalhas.
- Lavar as mãos frequentemente, especialmente após tocar em lesões de herpes.
- Informar parceiros sexuais sobre a condição para que possam tomar decisões informadas e adotar medidas preventivas.
- Manejar o estresse e manter um sistema imunológico forte através de uma dieta equilibrada, exercícios regulares e sono adequado, o que pode ajudar a reduzir a frequência dos surtos.
Perguntas Frequentes (FAQs) sobre Herpes
1. É possível eliminar o vírus herpes do organismo?
Não. Uma vez que uma pessoa é infectada com qualquer tipo de vírus herpes (HSV-1, HSV-2 ou VVZ), o vírus permanece latente no corpo por toda a vida. Não há cura conhecida que erradique o vírus completamente. O tratamento visa controlar os sintomas, reduzir a frequência dos surtos e minimizar o risco de transmissão.
2. Como o herpes labial se transmite?
O herpes labial (geralmente HSV-1) é transmitido principalmente por contato direto, como beijar ou tocar na pele de alguém infectado (especialmente na zona do rosto), e também por compartilhar objetos como talheres ou batons. O contágio pode ocorrer mesmo quando a pessoa infectada não apresenta sintomas visíveis.
3. Quais são os principais gatilhos para um surto de herpes?
Fatores que podem desencadear um surto incluem febre, estresse físico ou emocional, exposição intensa ao sol ou frio, menstruação, cirurgias e qualquer condição que enfraqueça o sistema imunológico.

4. O herpes genital pode ser transmitido mesmo sem lesões visíveis?
Sim. O vírus herpes pode ser transmitido mesmo quando não há bolhas ou feridas visíveis, pois o vírus pode estar presente nas secreções da pele ou mucosas. Por isso, é importante usar preservativos e comunicar-se com o parceiro mesmo fora dos surtos.
5. Quais são as sequelas mais graves do herpes-zóster?
As sequelas mais graves incluem a Neuralgia Pós-Herpética (dor crônica persistente após o desaparecimento das lesões), meningoencefalite herpética (infecção do cérebro e meninges) e o herpes zóster oftálmico (quando o vírus afeta o olho, podendo levar à perda de visão).
6. Existe vacina para herpes?
Existe vacina contra o vírus Varicela-Zóster (VVZ), que previne a catapora em crianças e o herpes-zóster em adultos. Não há, atualmente, uma vacina para prevenir a infecção inicial pelos vírus Herpes Simplex (HSV-1 e HSV-2), mas as pesquisas estão em andamento.
7. O que fazer para um surto de herpes passar mais rápido?
O tratamento com medicamentos antivirais prescritos pelo médico (tomados por via oral ou intravenosa) é a forma mais eficaz de acelerar a cicatrização e reduzir a severidade de um surto. Além disso, aplicar pomadas antivirais tópicas e gelo nas lesões pode aliviar o desconforto.
Embora o herpes seja uma condição permanente, o conhecimento e o acesso às opções de tratamento e prevenção permitem que as pessoas vivam com a condição de forma controlada e com uma boa qualidade de vida. A chave está na informação, no cuidado contínuo e na comunicação aberta com profissionais de saúde e parceiros.
Se você quiser conhecer outros artigos parecidos com Herpes: Mitos e Verdades sobre o Vírus, pode visitar a categoria Saúde.
