07/04/2022
Os avanços na medicina moderna trouxeram ganhos de saúde inimagináveis, prolongando vidas e melhorando a qualidade de vida. Contudo, estas conquistas vêm acompanhadas de riscos significativos, sendo um dos mais prementes as infecções associadas aos cuidados de saúde (IACS). Classificadas como uma das complicações mais frequentes da hospitalização, as IACS representam hoje uma verdadeira "epidemia silenciosa", afetando milhões de indivíduos globalmente e impondo um pesado fardo aos pacientes, suas famílias e aos sistemas de saúde. A nível europeu, a prevalência de infecções em doentes hospitalizados varia entre 5% e 10%, resultando em aproximadamente 3 milhões de casos anuais e 50.000 mortes relacionadas. Em Portugal, um inquérito de prevalência em 2009 revelou 11,03% de IACS em 9,8% dos pacientes hospitalizados, indicando que pelo menos 5 em cada 100 doentes podem adquirir uma infecção durante o internamento. Dada a sua magnitude, a disponibilidade de métodos de estudo fiáveis e, crucialmente, a possibilidade de prevenção, as IACS são uma componente crítica de qualquer programa de segurança do paciente.
A Prevenção é Possível e Essencial
Embora uma parte das IACS possa ser considerada inevitável, um número significativo é passível de prevenção. A história da medicina já o demonstrou: há mais de 150 anos, Ignaz Semmelweis provou que a simples higiene das mãos poderia reduzir drasticamente as mortes por febre puerperal. Estudos mais recentes corroboram esta capacidade de intervenção.
Na década de 1970, o estudo SENIC (Study on the Efficacy of Nosocomial Infection Surveillance) nos EUA revelou que medidas simples de prevenção poderiam reduzir as infecções nosocomiais em 6%, enquanto programas baseados em vigilância epidemiológica e componentes de prevenção alcançavam reduções de cerca de 32%. Especificamente para infecções do local cirúrgico, programas intensivos com informação de retorno regular resultaram em 20% de redução, e com a participação de um médico dedicado, a redução atingia 38%. Contrastantemente, hospitais sem abordagem ativa viram as infecções aumentar em 18%. No Reino Unido, na década seguinte, sugeriu-se que 30% das IACS poderiam ser evitadas. Embora a estimativa ideal varie entre profissionais (5-10% a 70% dependendo do contexto), a conclusão é clara: pelo menos 20% de todas as infecções nosocomiais são evitáveis. O desafio reside em identificar quais são e implementar as medidas de prevenção eficazes, que são muitas vezes múltiplas e relacionadas com sistemas, processos e comportamentos humanos.
Os Principais Riscos: Onde as IACS se Manifestam
As IACS são abordadas de diversas formas, seja pelo risco, frequência, gravidade, mortalidade ou custos. As infecções urinárias são as mais frequentes, mas as infecções da corrente sanguínea e pneumonias estão associadas a maior mortalidade e custos. Analisaremos as infecções segundo o risco, focando na presença de dispositivos invasivos, procedimentos invasivos (cirurgia) e prescrições de antibióticos (Microrganismos Multirresistentes).
Infecções Associadas a Dispositivos Invasivos
A evolução tecnológica em saúde resultou em um aumento do uso de dispositivos médicos para monitorização e intervenção. No entanto, muitos destes dispositivos criam "curto-circuitos" nos mecanismos de defesa naturais do organismo, abrindo portas artificiais para microrganismos. Em consequência, surgem infecções graves na corrente sanguínea, nos pulmões ou nas vias urinárias.
Pneumonia Associada a Ventilador (PAV)
A PAV é a segunda infecção nosocomial mais frequente e a que representa maior mortalidade (20-33%). Definida como pneumonia que ocorre mais de 48-72 horas após a entubação endotraqueal, a PAV prolonga o internamento (até 9 dias) e acarreta custos suplementares (até 40.000 dólares por episódio). Para a sua prevenção, o Institute for Healthcare Improvement (IHI) propôs o conceito de "Bundles of Care", desenvolvendo o "Ventilator Bundle". Este consiste num conjunto de 4 componentes baseados em evidências: elevação da cabeceira da cama a 30-45º, interrupção diária da sedação com avaliação da possibilidade de extubação, profilaxia da úlcera péptica e da trombose venosa profunda. A aplicação integrada deste conceito tem demonstrado resultados positivos, com hospitais a registar longos períodos sem casos de infecção. Outras intervenções complementares incluem higiene oral com clorexidina, utilização de tubos endotraqueais com aspiração subglótica contínua, não substituição rotineira de circuitos respiratórios, e manutenção da pressão do cuff do tubo endotraqueal.
Infecção Nosocomial da Corrente Sanguínea (INCS)
A utilização de cateteres intravasculares é quase indispensável, especialmente em cuidados intensivos. No entanto, estes dispositivos aumentam o risco de infecção local ou sistémica. A incidência da INCS associada a cateteres depende de fatores como o tipo de cateter, frequência de manipulação, local de inserção e gravidade clínica. Nos EUA, estima-se 5,3 infecções por 1.000 dias de exposição, com um custo de até 29.000 dólares por caso e 7 dias adicionais de internamento, e uma mortalidade de 18%. A colonização da porção endovascular do cateter, seja por via intraluminal ou extraluminal (migração de microrganismos da pele), precede sempre a infecção. As medidas preventivas mais eficazes visam a redução da colonização no local de inserção e nas linhas de infusão, incluindo protocolos atualizados, formação de profissionais, escolha do cateter e local de inserção, desinfecção da pele, tipos de penso e manuseamento das linhas. O "Central Line Bundle" do IHI inclui 5 componentes: higiene das mãos, utilização de barreiras de proteção máximas na colocação do cateter, uso de clorexidina na antissepsia da pele, escolha ideal do local de inserção (veia subclávia) e revisão diária da necessidade do cateter com remoção precoce.
Infecção do Trato Urinário (ITU)
A infecção urinária foi a IACS mais frequente (24%) no Estudo Nacional de Prevalência de 2009, com 80% dos episódios relacionados com a cateterização vesical. Complicações incluem cistite, pielonefrite, bacteremia secundária/sepse e prostatite. Estima-se que até 69% das ITUs possam ser evitadas com medidas de controlo adequadas. A entrada de microrganismos ocorre por via extraluminal (migração ao longo da face externa do cateter) ou intraluminal (superfície interna do cateter). O risco de infecção aumenta 3-10% por dia de algaliação, aproximando-se de 100% após 30 dias, devido à formação de biofilme. A utilização de sistemas estéreis em circuito fechado é a pedra angular na prevenção da ITU, reduzindo a incidência de bacteriúria em 50% aos 14 dias. Um "bundle" para ITU contempla: técnica asséptica na colocação e manuseamento do cateter, uso de dispositivo não invasivo ou cateterização intermitente sempre que possível, respeito estrito das indicações clínicas para colocação e promoção da remoção precoce do cateter. Se as intervenções não forem suficientes, podem-se considerar algálias impregnadas com antimicrobiano/antisséptico. A prevenção destas infecções associadas a dispositivos invasivos exige atualização constante e uma cultura de discussão e planeamento de cuidados.
Infecção do Local Cirúrgico (ILC)
As ILC são o segundo efeito adverso mais frequente em doentes hospitalizados, resultando em aumento da mortalidade, prolongamento de internamento, reinternamentos e custos acrescidos. A patogenia envolve a contaminação do local da intervenção, dependendo do número e virulência dos microrganismos e da suscetibilidade do hospedeiro. Fatores de risco individuais incluem diabetes, obesidade, desnutrição e tabagismo. As principais fontes de microrganismos são a flora da pele, mucosas ou órgãos ocos do próprio paciente, mas também pode haver contaminação exógena da equipa cirúrgica e material. Os CDC desenvolveram um índice de risco baseado na classe da cirurgia, índice anestésico (ASA) e duração da cirurgia. O IHI estima que 40 a 60% das ILC são evitáveis. Intervenções de eficácia comprovada incluem: uso apropriado de antibióticos profiláticos, tricotomia apenas quando indicada e sem lesar a pele, controlo da glicemia na cirurgia cardíaca e manutenção da normotermia no pós-operatório da cirurgia colorretal. A implementação fiável e sustentada destas medidas é crucial, mas complexa, exigindo envolvimento da gestão, recursos adequados e atenção aos detalhes.
A Ameaça Crescente: Microrganismos Multirresistentes (MMR)
A emergência de microrganismos multirresistentes como causadores de IACS é um problema de saúde pública crescente, especialmente em UCIs, com bactérias como Staphylococcus aureus resistente à meticilina (MRSA), enterococos resistentes à vancomicina (VRE) e Gram negativos produtores de beta-lactamase de espectro alargado (ESBL) a tornarem-se um desafio devido à escassez de armas eficazes. Estes MMR estão associados a diversas IACS e têm potencial epidémico. A resistência bacteriana é um fenómeno evolutivo, manifestado por mutações ou troca de material genético, influenciado pela pressão seletiva do uso de antimicrobianos e pela transmissão cruzada. Embora as manifestações clínicas possam não ser mais graves, as infecções por MMR complicam a abordagem terapêutica, aumentando significativamente a morbimortalidade e os custos. O ECDC e a EMEA alertam para a alta proporção de MMR, o aumento da resistência em Gram negativos, 25.000 mortes anuais na CE e 1,5 biliões de euros em custos adicionais, além da falta de novos agentes.
Medidas Fundamentais para a Prevenção
A prevenção de IACS exige uma abordagem multifacetada, com foco em medidas que atuem simultaneamente na prevenção e no controlo da transmissão cruzada de microrganismos.
Precauções Básicas e Isolamento: A Pedra Angular
O risco de transmissão existe em todos os momentos da prestação de cuidados de saúde. Fatores como a sobrelotação, ausência de pessoal dedicado, transferências frequentes de doentes e pacientes críticos em unidades específicas contribuem para o aumento do risco. As Precauções Básicas e Isolamento (PBI) constituem os alicerces do controlo de infecção e a primeira "barreira de segurança". O conceito de PBI evoluiu ao longo dos anos: desde as 7 categorias de isolamento do CDC em 1970, passando pelas "Universal Precautions" (1980s, em resposta ao VIH/SIDA, focando em sangue e fluidos corporais) e "Body Substance Isolation" (1987, estendendo-se a excreções e secreções), até às "Guidelines for Isolation Precautions in Hospital" de 1996 (que reuniram as anteriores) e as mais recentes atualizações de 2007. Estas últimas visam fornecer recomendações para todos os componentes do sistema de saúde, reafirmando as PBI como o alicerce da prevenção e a importância das precauções específicas baseadas na situação clínica e agente infeccioso provável. Foram adicionadas recomendações como a higiene respiratória/etiqueta da tosse e práticas seguras na administração de injeções, e uso de máscara em procedimentos de alto risco (ex: canal medular).
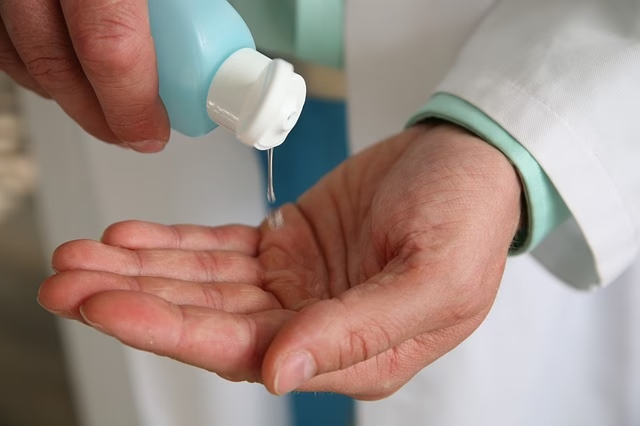
A Higiene das Mãos: Simples, Mas Poderosa
A higiene das mãos é parte integrante das PBI e a medida mais simples, acessível e rápida para reduzir as IACS em todo o mundo. As mãos contaminadas dos profissionais de saúde (PS) são o veículo mais comum de transmissão cruzada de agentes infecciosos. Contudo, a adesão a esta prática é universalmente baixa: médicos e enfermeiros lavam as mãos menos de metade das vezes que deveriam, e em situações de cuidados críticos, a adesão pode ser de apenas 10%. Para combater esta falha, são necessárias medidas padronizadas, investigação e monitorização regular. As auditorias de higiene das mãos, além de determinar taxas de adesão, avaliam a qualidade dos procedimentos e das Unidades de Saúde, e alertam os profissionais para a importância do ato.
Equipamento de Proteção Individual (EPI)
O uso do EPI (luvas, máscaras, batas, aventais, óculos, viseiras) também faz parte integrante das PBI, visando garantir a segurança do PS e dos doentes. A decisão de usar EPI baseia-se na avaliação do risco de transmissão cruzada de microrganismos e de contaminação do fardamento, pele ou mucosas. É crucial que o uso de luvas não substitua a higiene das mãos; as luvas são indicadas para contato com sangue, fluidos orgânicos, membranas mucosas, pele não intacta e superfícies contaminadas, e a higiene das mãos deve ser feita após a remoção das luvas. Se o uso de luvas impedir a higiene das mãos no momento correto, torna-se um fator de risco para a transmissão cruzada. As máscaras protegem os doentes da libertação de partículas e os PS da exposição a gotículas e salpicos. As batas/aventais protegem a pele e o fardamento. É fundamental entender que o EPI reduz, mas não elimina o risco, e só é eficaz se usado corretamente e em cada contato, complementando as outras recomendações das PBI.
O Uso Apropriado de Antimicrobianos: Combatendo a Resistência
A relação entre prescrição e risco de IACS reporta-se fundamentalmente ao uso (e abuso) de fármacos antimicrobianos, o que levou à emergência de microrganismos resistentes, um problema de saúde pública com aumento significativo de custos e morbimortalidade. Uma estratégia adequada no tratamento de infecções deve incluir a identificação do foco infeccioso, colheita de amostras para exame microbiológico, controlo do foco ("source control") e início rápido de terapêutica antimicrobiana ("golden hour"), em doses adequadas e com espectro de cobertura amplo, com posterior descalação. A escolha apropriada do antimicrobiano empírico inicial é determinante para o resultado final, estando a falha de eficácia relacionada com um aumento significativo da mortalidade. A prescrição de doses adequadas e a otimização das condições para atingir níveis eficazes no local da infecção são igualmente cruciais. A identificação de situações de risco/suscetibilidade para infecções por MMR (antibioticoterapia prévia, imunodepressão, internamento prolongado) exige uma abordagem particular. O uso desnecessário de antimicrobianos deve ser evitado, distinguindo colonização de infecção e limitando a duração da antibioticoterapia, pois o uso prolongado é o principal fator independente para a emergência de resistência bacteriana. Biomarcadores laboratoriais como a Proteína C reativa e a Procalcitonina ganham importância na determinação do "timing" de suspensão da terapêutica. As estratégias para o uso racional incluem protocolos e recomendações, avisos informáticos para revisão diária, restrição de fármacos de "linha avançada" (embora a "rotação" cíclica tenha evidências mistas) e terapêutica antimicrobiana combinada em casos graves. A capacidade de discernir entre colonização e infecção por critério quantitativo é vital, assim como a utilização de métodos de detecção rápida (PCR). A descontaminação seletiva, como a da orofaringe com clorexidina, tem eficácia comprovada. Atualmente, preconiza-se que a duração da terapêutica antimicrobiana não se estenda além de 7-8 dias (conceito de ciclos curtos), exceto em casos específicos. A otimização farmacocinética e farmacodinâmica, o ajuste de dose à taxa de filtração glomerular e a garantia de perfusão tecidular adequada são essenciais para a eficácia. O uso criterioso de antimicrobianos integra-se na abordagem global das IACS, que inclui prevenção da transmissão e diagnóstico e tratamento eficaz.
Gestão de Risco das IACS: Uma Abordagem Global
A segurança do paciente é o resultado da interação de diversos fatores, individuais e organizacionais/estruturais. A eficácia das intervenções para prevenção e controlo da infecção depende de programas bem definidos e implementados. É responsabilidade do Conselho de Administração (CA) do hospital assegurar a liderança, o financiamento e os meios para um Programa Global de Controlo de Infecção (PGCI). Fatores organizacionais, como a cultura de segurança e os rácios de enfermagem, influenciam a adesão dos profissionais às práticas de controlo de infecção. O PGCI deve abranger todas as áreas de prestação de cuidados e de apoio, com foco na vigilância epidemiológica (VE) de estruturas, procedimentos e resultados, recomendações de boas práticas e formação contínua.
Um passo essencial é conhecer os riscos a nível de cada instituição. A avaliação de risco inclui uma abordagem proativa de todos os riscos a que os doentes estão sujeitos, análise de incidentes (re-intervenções, readmissões, mortes inesperadas) e deteção/controlo de surtos. A monitorização contínua com busca ativa de casos de infecção (VE), em vez de apenas notificação passiva, é um método poderoso para identificar incidentes, aprender com eles e prevenir novas ocorrências. A VE permite identificar doentes de maior risco, analisar tendências de aumento de infecções ou microrganismos específicos, e detetar padrões para intervenções mais pormenorizadas. A VE eletrónica está a ser explorada para tornar a monitorização mais abrangente e custo-efetiva. É crucial que cada profissional de saúde reconheça os riscos e incidentes, e que o CA seja regularmente informado dos riscos institucionais para tomar decisões informadas.

A prevenção e controlo de IACS representam um custo, mas os benefícios potenciais são inegáveis, mesmo que difíceis de quantificar financeiramente para cada infecção evitada. É necessário um compromisso entre os objetivos de produtividade e a segurança do doente. A distinção entre infecções endógenas (do próprio indivíduo) e exógenas (do exterior, por exemplo, mãos de profissionais, material contaminado) é importante, pois as exógenas são, por definição, evitáveis.
A investigação atual orienta-se para uma abordagem de intervenção multimodal assente no conceito de care bundles proposto pelo IHI. Um "bundle" é um conjunto de 2 a 5 intervenções que devem ser aplicadas em conjunto, pois a falha em uma delas compromete os resultados. Esta abordagem, que inclui educação, formação de equipas de qualidade, monitorização do cumprimento das práticas e informação de retorno sobre o desempenho, baseia-se num forte trabalho de equipa multidisciplinar, comunicação eficaz e objetivos diários mensuráveis. Ela promove uma gestão integrada de cuidados, com intervenções e objetivos definidos e partilhados pela equipa. Tais medidas só são comprovadamente eficazes quando integradas num Programa Global estruturado e abrangente.
Tabela Comparativa: Bundles de Cuidados para Prevenção de IACS Comuns
| Tipo de Infecção | Bundle | Componentes Principais |
|---|---|---|
| Pneumonia Associada a Ventilador (PAV) | Ventilator Bundle | Elevação da cabeceira da cama (30-45º), Interrupção diária da sedação, Profilaxia da úlcera péptica, Profilaxia da trombose venosa profunda. |
| Infecção Nosocomial da Corrente Sanguínea (INCS) | Central Line Bundle | Higiene das mãos, Barreiras de proteção máximas na inserção, Clorexidina na antissepsia da pele, Escolha ideal do local de inserção (subclávia), Revisão diária da necessidade do cateter e remoção precoce. |
| Infecção do Trato Urinário (ITU) | ITU Bundle (abordagem "pacote") | Técnica asséptica na colocação e manuseamento do cateter, Utilização de dispositivo urinário não invasivo ou cateterização intermitente (sempre que possível), Respeito estrito das indicações clínicas para colocação, Promoção da remoção precoce do cateter. |
Perguntas Frequentes sobre a Prevenção de IACS
P1: O que são IACS e por que são tão preocupantes?
R: IACS são Infecções Associadas aos Cuidados de Saúde, ou seja, infecções adquiridas por pacientes durante o processo de prestação de cuidados em hospitais ou outras unidades de saúde. São preocupantes porque representam uma das complicações mais frequentes da hospitalização, prolongam o tempo de internamento, aumentam os custos e, o mais grave, podem levar à incapacidade ou mesmo à morte do paciente. São consideradas uma "epidemia silenciosa" devido à sua alta prevalência global.
P2: Qual é a medida mais fundamental para prevenir IACS?
R: A medida mais fundamental e comprovadamente eficaz para a prevenção de IACS é a higiene das mãos. Embora simples, a adesão rigorosa a esta prática por todos os profissionais de saúde e visitantes é crucial para quebrar a cadeia de transmissão de microrganismos. As Precauções Básicas e Isolamento, das quais a higiene das mãos é parte integrante, formam a base de todas as estratégias de controlo de infecção.
P3: Como os "care bundles" ajudam na prevenção de infecções?
R: Os "care bundles" são conjuntos de intervenções baseadas em evidências que, quando aplicadas em conjunto e de forma consistente, resultam em melhoria significativa dos resultados para o paciente. A ideia é que a aplicação de várias medidas simultaneamente, em vez de isoladamente, maximiza a eficácia da prevenção. Por exemplo, o "Ventilator Bundle" e o "Central Line Bundle" reúnem as práticas mais eficazes para prevenir pneumonias associadas a ventiladores e infecções da corrente sanguínea, respetivamente, promovendo uma abordagem integrada e multidisciplinar.
P4: Por que a resistência antimicrobiana é um problema tão sério?
R: A resistência antimicrobiana ocorre quando microrganismos (bactérias, fungos, vírus) evoluem e deixam de responder aos medicamentos usados para os combater, tornando as infecções mais difíceis, ou até impossíveis, de tratar. É um problema sério porque limita as opções terapêuticas, leva a tratamentos mais longos e caros, e aumenta o risco de morbimortalidade. O uso inadequado e excessivo de antibióticos é o principal motor da emergência e disseminação de microrganismos multirresistentes, tornando a gestão criteriosa destes fármacos uma prioridade global.
P5: Qual o papel dos pacientes na prevenção de IACS?
R: Embora a maior parte das ações de prevenção seja responsabilidade dos profissionais de saúde, os pacientes também podem ter um papel ativo. Isso inclui seguir as orientações da equipa de saúde, como a realização de higiene pessoal conforme indicado, e não ter receio de perguntar aos profissionais se lavaram as mãos. Compreender a importância das medidas de prevenção e colaborar com a equipa de cuidados contribui para um ambiente mais seguro para todos.
Em conclusão, o desafio das IACS é evidente, mas a possibilidade de as prevenir é real e comprovada. Se algumas instituições conseguem atingir taxas de zero por cento de infecções associadas a cateteres venosos centrais de forma sustentada, é imperativo que as barreiras que impedem outras de alcançar resultados semelhantes sejam removidas. A segurança do paciente não pode ser comprometida, e a implementação de programas globais de controlo de infecção, com forte ênfase nas precauções básicas (especialmente a higiene das mãos) e no uso racional de antimicrobianos, é a chave para um futuro mais seguro na prestação de cuidados de saúde.
Se você quiser conhecer outros artigos parecidos com Prevenção de Infecções em Saúde: A Medida Essencial, pode visitar a categoria Saúde.

