03/05/2024
A farmacologia é uma ciência vasta e fundamental que estuda como os medicamentos interagem com os sistemas biológicos. Compreender as suas etapas é crucial para profissionais de saúde e para qualquer pessoa interessada em como os fármacos exercem seus efeitos no corpo. Mais do que simplesmente "tomar um remédio", o processo envolve uma complexa sequência de eventos que determinam a eficácia, a duração da ação e a segurança de um tratamento. É uma verdadeira jornada que cada substância empreende ao ser introduzida em nosso organismo, desde o momento em que é administrada até sua completa eliminação.

Os medicamentos, também conhecidos como fármacos, são substâncias químicas que, ao serem introduzidas no corpo, produzem um efeito biológico. Para que esse efeito seja o desejado e ocorra de forma segura, é indispensável que o fármaco passe por diversas fases. Essas fases são o cerne do que conhecemos como farmacocinética e farmacodinâmica, os dois pilares que sustentam o estudo da ação dos medicamentos. Entender essa dinâmica é a chave para otimizar terapias, minimizar efeitos adversos e personalizar tratamentos para cada paciente.
- A Farmacocinética: O Que o Corpo Faz com o Fármaco (ADME)
- A Farmacodinâmica: O Que o Fármaco Faz com o Corpo
- A Inter-relação Fundamental entre Farmacocinética e Farmacodinâmica
- Fatores que Influenciam as Etapas Farmacológicas
- Tabela Comparativa: Vias de Administração e suas Características de Absorção
- Perguntas Frequentes sobre Farmacologia
- 1. Qual a diferença fundamental entre farmacocinética e farmacodinâmica?
- 2. Por que o fígado é tão importante na farmacologia?
- 3. O que é o "metabolismo de primeira passagem" e por que ele é relevante?
- 4. Todos os medicamentos são eliminados pelos rins?
- 5. Por que a idade e doenças podem afetar a resposta a um medicamento?
A Farmacocinética: O Que o Corpo Faz com o Fármaco (ADME)
O termo farmacocinética descreve o movimento do fármaco no organismo após sua administração. É a parte da farmacologia que estuda o caminho que o medicamento percorre dentro do corpo, desde sua entrada até sua saída. Os processos farmacocinéticos são frequentemente resumidos pela sigla ADME, que representa as etapas de Absorção, Distribuição, Biotransformação (ou Metabolismo) e Excreção. Cada uma dessas etapas é vital e influencia diretamente a quantidade de fármaco disponível para agir, por quanto tempo ele age e quando ele será eliminado.
Absorção: A Entrada do Fármaco na Corrente Sanguínea
A absorção é a passagem do fármaco do local onde foi administrado para a corrente sanguínea. Para alcançar seu local de ação, os fármacos, na maioria dos casos, são obrigados a atravessar barreiras biológicas, como membranas celulares no epitélio gastrintestinal, membranas plasmáticas e parede das artérias e veias. Este processo é fundamental, pois determina a velocidade e a extensão com que o medicamento estará disponível para exercer seu efeito.
A via de administração tem um papel crucial na absorção. Um fármaco administrado por via intramuscular, por exemplo, para ser absorvido e alcançar o sangue, terá de se difundir a partir do local de injeção e atravessar as membranas celulares até os vasos sanguíneos. Já a via intravenosa (IV) é a única que dispensa a etapa de absorção, pois o fármaco é introduzido diretamente na corrente sanguínea, garantindo 100% de biodisponibilidade (a fração do fármaco que atinge a circulação sistêmica inalterada).
Fatores como a solubilidade do fármaco (lipossolubilidade ou hidrossolubilidade), o pH do meio, a superfície de absorção disponível, o fluxo sanguíneo no local e a presença de alimentos ou outros medicamentos podem influenciar significativamente a taxa e a extensão da absorção. Por exemplo, a absorção de um fármaco administrado oralmente pode ser afetada pela acidez do estômago ou pela presença de alimentos, que podem retardar ou diminuir sua absorção.
Distribuição: O Caminho do Fármaco Pelo Corpo
A distribuição, a segunda etapa da farmacocinética, ocorre assim que os fármacos são administrados e absorvidos pelo organismo. Uma vez na corrente sanguínea, eles são distribuídos por todo o corpo, atingindo os mais diversos tecidos e células, incluindo o local de ação. É esse processo que permite que o fármaco alcance o seu alvo terapêutico.
A distribuição não é uniforme para todos os tecidos. Órgãos com maior fluxo sanguíneo, como coração, fígado e rins, recebem o fármaco mais rapidamente. Tecidos menos vascularizados, como gordura e ossos, recebem o fármaco mais lentamente. Além disso, a capacidade do fármaco de atravessar barreiras específicas, como a barreira hematoencefálica (que protege o cérebro) ou a barreira placentária, determina se ele pode ou não atingir determinados compartimentos.
Outro fator importante na distribuição é a ligação do fármaco a proteínas plasmáticas, como a albumina. Fármacos ligados a proteínas são inativos e não podem sair da corrente sanguínea para atingir seus alvos. Apenas a fração livre do fármaco é farmacologicamente ativa. Se dois fármacos competem pelos mesmos sítios de ligação proteica, um pode deslocar o outro, aumentando a concentração da fração livre e, consequentemente, seus efeitos e toxicidade.
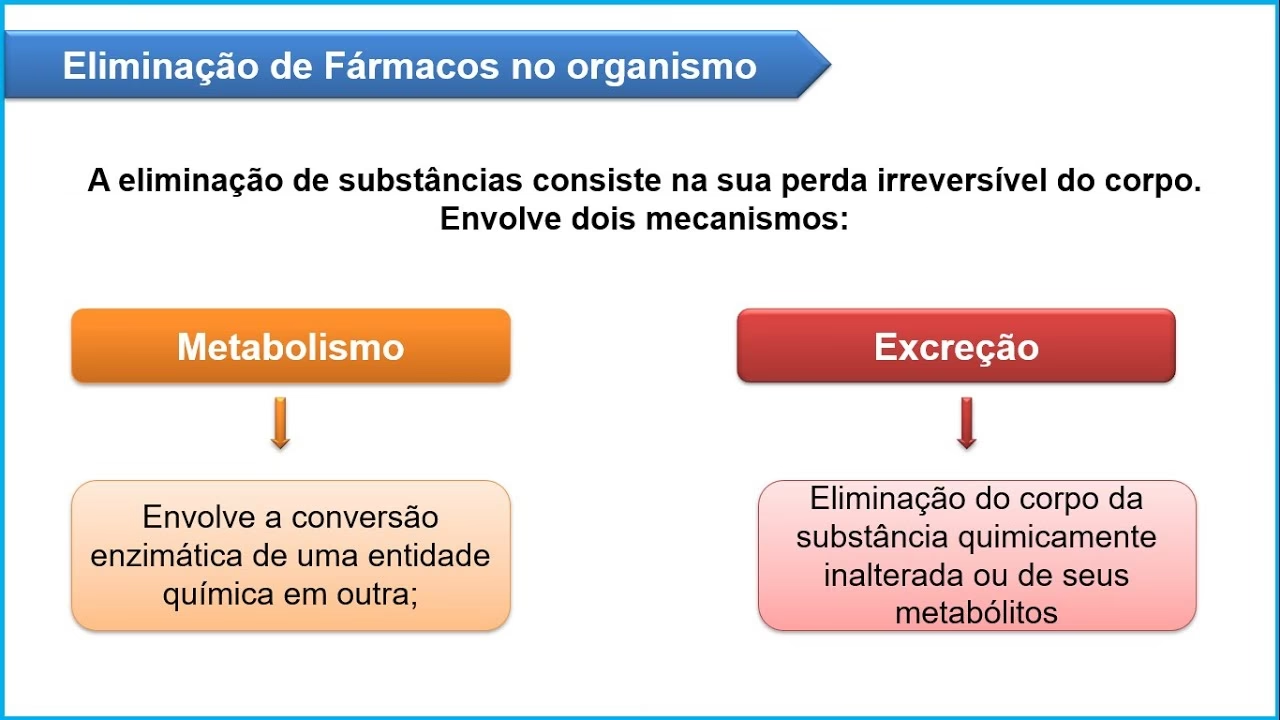
Biotransformação (Metabolismo): Preparando o Fármaco para a Eliminação
Na biotransformação, ou metabolismo, os fármacos presentes no organismo sofrem reações químicas com enzimas do organismo com a finalidade de prepará-los para serem eliminados do corpo. O ideal é que a biotransformação ocorra após o fármaco ter alcançado o seu local de ação e ter exercido seu efeito terapêutico. A metabolização dos fármacos pode acontecer em vários órgãos e tecidos do organismo, mas ocorre principalmente no fígado, que é o principal centro de detoxificação do corpo.
De maneira geral, a biotransformação inativa o fármaco ou o torna menos reativo e mais hidrossolúvel, facilitando sua excreção. No entanto, alguns fármacos, conhecidos como pró-fármacos, são administrados em uma forma inativa e precisam ser metabolizados para se tornarem ativos. O metabolismo hepático é dividido em duas fases: Fase I (reações de oxidação, redução e hidrólise) e Fase II (reações de conjugação, onde o fármaco ou seu metabólito é ligado a uma molécula endógena para se tornar mais polar).
A taxa de biotransformação pode variar significativamente entre indivíduos devido a fatores genéticos, idade, doenças (especialmente hepáticas) e interações com outros medicamentos ou alimentos. Por exemplo, alguns medicamentos podem induzir ou inibir enzimas hepáticas, alterando o metabolismo de outros fármacos e, consequentemente, seus níveis no sangue.
Excreção: A Saída do Fármaco do Corpo
Depois de absorvidos, distribuídos e metabolizados, os fármacos ou seus metabólitos são excretados, ou seja, eliminados do corpo. A excreção é o processo final da farmacocinética e é essencial para prevenir o acúmulo de substâncias no organismo, o que poderia levar a toxicidade.
As principais vias de eliminação de fármacos são:
- Excreção pelos rins: A via renal constitui a principal via de eliminação de fármacos e seus metabólitos hidrossolúveis. Este processo envolve filtração glomerular (substâncias pequenas são filtradas do sangue para a urina), secreção tubular (transporte ativo de fármacos do sangue para a urina) e reabsorção tubular (retorno de algumas substâncias da urina de volta para o sangue).
- Excreção biliar: Fármacos ou metabólitos podem ser excretados pela bile, sendo eliminados pelas fezes. Alguns podem sofrer recirculação entero-hepática, onde são reabsorvidos no intestino, prolongando sua permanência no corpo.
- Excreção pulmonar: Fármacos voláteis, como anestésicos gasosos, são eliminados pelo ar expirado.
- Outras vias: Suor, saliva, lágrimas e leite materno também podem ser vias de excreção, embora em menor proporção. A excreção pelo leite materno é particularmente relevante, pois pode afetar bebês lactentes.
A função renal é um determinante crítico da taxa de excreção de muitos fármacos. Em pacientes com insuficiência renal, a dosagem de medicamentos que são predominantemente eliminados pelos rins geralmente precisa ser ajustada para evitar o acúmulo e a toxicidade.
A Farmacodinâmica: O Que o Fármaco Faz com o Corpo
Em contraste com a farmacocinética, a farmacodinâmica investiga os locais de ação, o mecanismo molecular de ação, e a relação entre dose, efeito e resposta dos fármacos. É o estudo de como o medicamento interage com o corpo para produzir seus efeitos terapêuticos ou adversos. A droga, para exercer suas ações e produzir os efeitos desejáveis, precisa chegar ao seu local de ação ou alvo específico.
Os efeitos farmacológicos são produzidos pela ligação dos fármacos a componentes específicos de células e tecidos, conhecidos como receptores. Esses receptores são geralmente proteínas localizadas na membrana celular, no citoplasma ou no núcleo. Os fármacos podem agir em:
- Enzimas: Modificando sua atividade (inibindo-as ou ativando-as).
- Proteínas transportadoras: Alterando o transporte de íons ou moléculas através das membranas.
- Canais iônicos: Abrindo ou fechando canais que permitem a passagem de íons.
- Receptores celulares: Os mais comuns, onde o fármaco se liga e ativa ou bloqueia uma resposta celular.
A afinidade de um fármaco pelo seu receptor e a capacidade de ativar uma resposta (eficácia) são características fundamentais que determinam a potência e a magnitude do seu efeito. Um fármaco pode ser um agonista (se liga ao receptor e o ativa, produzindo uma resposta) ou um antagonista (se liga ao receptor, mas não o ativa, bloqueando a ação de agonistas naturais ou de outros fármacos).
A Inter-relação Fundamental entre Farmacocinética e Farmacodinâmica
É impossível entender a ação de um medicamento sem considerar tanto a farmacocinética quanto a farmacodinâmica. A farmacocinética determina quanto do fármaco chega ao local de ação e por quanto tempo ele permanece lá. A farmacodinâmica, por sua vez, descreve a intensidade da resposta que ocorre uma vez que o fármaco atinge seu alvo. Juntas, elas explicam a relação entre a dose administrada de um fármaco e a resposta clínica observada.
Por exemplo, se um fármaco é rapidamente metabolizado e excretado (farmacocinética), sua concentração no local de ação pode não atingir um nível suficiente para produzir o efeito desejado (farmacodinâmica), ou seu efeito pode ser de curta duração. Da mesma forma, um fármaco que tem alta afinidade pelo seu receptor (farmacodinâmica) pode ser muito potente, mas se sua absorção for deficiente (farmacocinética), ele pode não ser clinicamente eficaz.
Essa inter-relação é vital para o desenvolvimento de novos medicamentos, a definição de dosagens e a previsão de interações medicamentosas. O conhecimento dessas etapas permite aos profissionais de saúde otimizar os tratamentos, selecionando a via de administração mais adequada, a dose correta e o intervalo entre as doses, visando maximizar o benefício terapêutico e minimizar os riscos de toxicidade.
Fatores que Influenciam as Etapas Farmacológicas
Diversos fatores podem alterar as etapas de ADME e, consequentemente, a resposta farmacodinâmica de um indivíduo a um medicamento. Compreender esses fatores é essencial para a individualização da terapia.
- Idade: Crianças e idosos frequentemente possuem diferenças fisiológicas que afetam a farmacocinética. Recém-nascidos, por exemplo, têm sistemas enzimáticos hepáticos imaturos e função renal reduzida, o que pode levar a um acúmulo de fármacos. Idosos podem ter redução da função renal e hepática, além de menor massa muscular e maior percentual de gordura, alterando a distribuição e eliminação.
- Doenças: Condições como insuficiência hepática (cirrose) ou renal (insuficiência renal crônica) podem comprometer severamente o metabolismo e a excreção de fármacos, respectivamente, exigindo ajustes de dose. Doenças cardíacas que afetam o fluxo sanguíneo também podem impactar a distribuição.
- Genética: Polimorfismos genéticos podem levar a variações na atividade de enzimas metabolizadoras de fármacos (como as do citocromo P450), resultando em metabolismo ultrarrápido, normal ou lento. Isso explica por que a mesma dose de um medicamento pode ser eficaz para uma pessoa e tóxica ou ineficaz para outra.
- Interações Medicamentosas: A administração conjunta de múltiplos fármacos pode levar a interações que alteram a absorção, distribuição, metabolismo ou excreção de um ou ambos os medicamentos. Por exemplo, um medicamento pode inibir as enzimas que metabolizam outro, levando a um aumento dos níveis plasmáticos e potencial toxicidade.
- Alimentos e Suplementos: Certos alimentos (ex: toranja) ou suplementos podem interagir com enzimas metabólicas ou transportadores intestinais, afetando a absorção ou o metabolismo de fármacos.
- Condições Fisiológicas: Gravidez (alterações no volume sanguíneo, fluxo renal, metabolismo) e obesidade (maior volume de distribuição para fármacos lipofílicos) são exemplos de condições que exigem considerações especiais na dosagem de medicamentos.
Considerando a complexidade e a variabilidade individual, a farmacologia é um campo de estudo contínuo e de extrema relevância para a prática clínica e para a segurança do paciente. O entendimento aprofundado dessas etapas permite aos profissionais de saúde tomar decisões mais informadas e personalizadas, garantindo que cada paciente receba o tratamento mais eficaz e seguro possível.
Tabela Comparativa: Vias de Administração e suas Características de Absorção
| Via de Administração | Características da Absorção | Biodisponibilidade Típica | Início de Ação | Vantagens | Desvantagens |
|---|---|---|---|---|---|
| Oral (VO) | Variável, depende de fatores gastrintestinais e metabolismo de primeira passagem. | Baixa a alta (0-100%) | Lento a moderado | Conveniente, segura (autoadministração) | Variabilidade individual, irritação gástrica, metabolismo de primeira passagem |
| Intravenosa (IV) | Diretamente na corrente sanguínea, sem absorção. | 100% | Imediato | Ação rápida, controle preciso da dose, útil em emergências | Risco de infecção, exige treinamento, não reversível facilmente |
| Intramuscular (IM) | Rápida (soluções aquosas) a lenta (depósitos). | Alta (geralmente >75%) | Rápido a moderado | Adequada para volumes moderados, absorção uniforme | Dor, risco de lesão nervosa ou vascular |
| Subcutânea (SC) | Lenta e constante, para volumes pequenos. | Alta (geralmente >75%) | Lento | Autoadministração possível, absorção prolongada | Volumes limitados, dor no local da injeção |
| Retal (VR) | Variável, parte evita o metabolismo de primeira passagem. | Variável (20-100%) | Moderado | Útil para pacientes com vômito, inconscientes ou crianças | Irregularidade da absorção, aceitação do paciente |
| Tópica/Transdérmica | Lenta e contínua (sistêmica) ou localizada (tópica). | Variável | Lento (sistêmica) / Rápido (local) | Evita metabolismo de primeira passagem, ação prolongada | Absorção limitada para muitos fármacos, irritação cutânea |
| Inalatória | Muito rápida através dos alvéolos pulmonares. | Alta | Imediato | Ação rápida, útil para doenças respiratórias, evita metabolismo de primeira passagem | Requer técnica adequada, irritação brônquica |
Perguntas Frequentes sobre Farmacologia
1. Qual a diferença fundamental entre farmacocinética e farmacodinâmica?
A farmacocinética estuda o que o corpo faz com o fármaco (Absorção, Distribuição, Metabolismo, Excreção), ou seja, o movimento do fármaco no organismo. A farmacodinâmica, por outro lado, estuda o que o fármaco faz com o corpo, investigando seus locais de ação, mecanismos moleculares e a relação entre a dose e o efeito produzido.
2. Por que o fígado é tão importante na farmacologia?
O fígado é o principal órgão responsável pela biotransformação (metabolismo) dos fármacos. Ele contém uma vasta gama de enzimas que convertem os medicamentos em metabólitos, geralmente menos ativos e mais hidrossolúveis, facilitando sua eliminação do corpo. Problemas hepáticos podem comprometer essa capacidade, levando ao acúmulo de fármacos e potencial toxicidade.
3. O que é o "metabolismo de primeira passagem" e por que ele é relevante?
O metabolismo de primeira passagem é a biotransformação de um fármaco que ocorre antes que ele atinja a circulação sistêmica. Isso é particularmente relevante para medicamentos administrados por via oral, que são absorvidos no intestino e passam pelo fígado via veia porta antes de entrar na circulação geral. Se o fármaco for extensivamente metabolizado no fígado durante essa "primeira passagem", uma grande parte da dose pode ser inativada, reduzindo a quantidade de fármaco ativo que atinge seu alvo. Isso exige doses orais mais altas do que as doses intravenosas para o mesmo efeito.
4. Todos os medicamentos são eliminados pelos rins?
Não. Embora os rins sejam a principal via de eliminação para a maioria dos fármacos e seus metabólitos hidrossolúveis, existem outras vias importantes. Fármacos lipossolúveis ou aqueles que não são extensivamente metabolizados podem ser eliminados pela bile (e subsequentemente pelas fezes). Fármacos voláteis são eliminados pelos pulmões. Vias menores incluem suor, saliva, lágrimas e leite materno. A via de eliminação predominante para um fármaco específico é um fator crucial na sua farmacocinética.
5. Por que a idade e doenças podem afetar a resposta a um medicamento?
A idade afeta a farmacocinética devido a diferenças fisiológicas. Em crianças, os órgãos de metabolismo e excreção ainda estão em desenvolvimento, e em idosos, esses órgãos podem ter função reduzida. Doenças, especialmente as que afetam o fígado (metabolismo) ou os rins (excreção), podem comprometer a capacidade do corpo de processar e eliminar os fármacos, levando a níveis sanguíneos mais altos e maior risco de efeitos adversos. Essas variações exigem ajustes de dose e monitoramento cuidadoso para garantir a segurança e eficácia do tratamento.
Em suma, a compreensão das etapas da farmacologia, que englobam a farmacocinética e a farmacodinâmica, é a espinha dorsal do uso racional de medicamentos. É o conhecimento que permite aos profissionais de saúde, como atendentes de farmácia, farmacêuticos e médicos, orientar pacientes, ajustar dosagens e prever interações, garantindo que cada tratamento seja tão seguro e eficaz quanto possível. A jornada de um fármaco dentro do corpo é complexa e fascinante, refletindo a intrincada dança entre a química do medicamento e a biologia humana. Ao desvendar esses processos, fortalecemos a base para uma saúde mais informada e cuidados mais precisos.
Se você quiser conhecer outros artigos parecidos com A Jornada Fascinante dos Fármacos no Organismo, pode visitar a categoria Farmacologia.